無痛性甲状腺炎とバセドウ病との見分け方・鑑別[日本甲状腺学会認定 甲状腺専門医 橋本病 甲状腺超音波エコー検査 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見④ 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科(内分泌骨リ科)で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
Summary
甲状腺機能亢進症/バセドウ病は持続的に甲状腺ホルモン高値、無痛性甲状腺炎は一過性で1-3か月後に正常化・低下。軽度な程、鑑別困難。FT3/FT4比が2.5以上でバセドウ病の確率大。TSHレセプター抗体(TRAb)(ECLIA) 3.0IU/L以上なら99%甲状腺機能亢進症/バセドウ病、0.8IU/L以下は100%無痛性甲状腺炎。TSAbも有用。内部血流は絶対的でない。下甲状腺動脈血流速度(ITA-PSV)も有用で、無痛性甲状腺炎は低下。99mTc(テクネチウム)シンチグラフィーはカットオフ値0.74%以下で無痛性甲状腺炎。尿中ヨード排泄量(UI)測定は普及せず。
Keywords
甲状腺機能亢進症,バセドウ病,甲状腺ホルモン,無痛性甲状腺炎,鑑別,FT3/FT4比,TSHレセプター抗体,TRAb,テクネチウムシンチグラフィー,カットオフ値
バセドウ病と間違える無痛性甲状腺炎
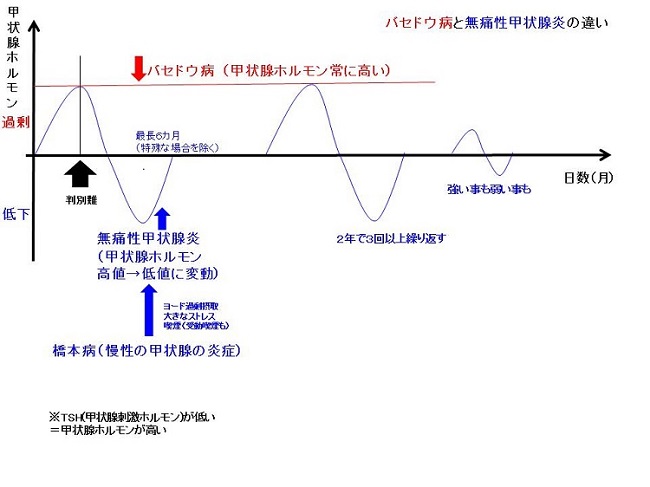
甲状腺ホルモンの値が高く、甲状腺機能亢進症/バセドウ病とよく間違えられる無痛性甲状腺炎が存在します。橋本病(慢性甲状腺炎)を有する患者に、過剰なヨード(ヨウ素)摂取・ストレス(精神的・手術・外傷、出産など)が引き金となって発症する事が多い。バセドウ病の寛解期(活動性が収まっている時期)にもおきるため、再発と間違えることがあります。
甲状腺機能亢進症/バセドウ病の場合、持続的に甲状腺ホルモン高値であるのに対して、無痛性甲状腺炎の甲状腺ホルモン上昇は一過性で、1-3か月後の甲状腺ホルモン変化(正常化または低下)を観ればおのずと診断が付きます。ただし薬剤性の無痛性甲状腺炎[特に不整脈の薬でおきるアミオダロン誘発性甲状腺中毒症2型(破壊性甲状腺炎型)]は最長4年におよぶものもあり注意が必要です。
バセドウ病にヨウ化カリウム(KI)一年以上投与で無痛性甲状腺炎?
甲状腺機能亢進症/バセドウ病治療で、メルカゾールに追加してヨウ化カリウム(KI)を漫然と投与する治療法に、筆者は反対の立場です。ヨウ化カリウム(KI)は、大量のヨード(ヨウ素)なので、例えヨウ化カリウム(KI)丸 1錠/隔日でも、長期投与すれば人工的なヨード(ヨウ素)過剰摂取になります。
例えば、筆者が読んだ報告では、メルカゾール 15mg(3錠)/日、KI丸 1錠/日で治療開始、中途再発する事無く、1年数か月までメルカゾール 5mg(1錠)/日、KI丸 1錠/隔日を続け無痛性甲状腺炎発症。(出典は伏せます)
メルカゾール 維持量が5mg(1錠)/日以上になっても、ヨウ化カリウム(KI)は早期に中止すべきと筆者は考えます。
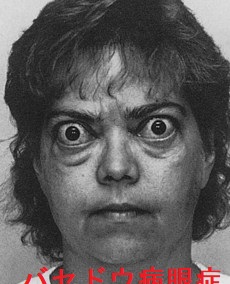
原始的ですが、診察所見は医学の基本であり、原点です。視診から始まる診察で、甲状腺機能亢進症/バセドウ病では
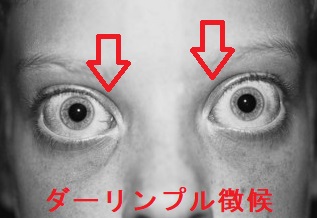
- 眼球突出、特徴的な眼の形(ダーリンプル徴候)、瞬目(まばたき)減少(ステルワーグ徴候)、眼の周囲の腫れなど甲状腺眼症:バセドウ病眼症(橋本病眼症の事もあるので絶対的ではありません)
- 色黒の肌、険しい表情
- 手の振るえ(姿勢時振戦)、震えた手で書かれた問診票の字(Thyroid. 2014 Aug;24(8):1218-22.)
が特徴的です。最も、眼の症状なく、手の振るえのないバセドウ病など普通にあるため、これらは必要条件ではありません(感度低い)。しかし存在すれば高確率でバセドウ病と診断できる十分条件なのです(特異度高い)。
例外として、バセドウ病の既往があり、寛解(投薬なく甲状腺機能が正常に維持できている)中に無痛性甲状腺炎がおきる事は珍しくありません。寛解していても眼球突出は消えていないので、バセドウ病の再発と誤認する可能性があります。
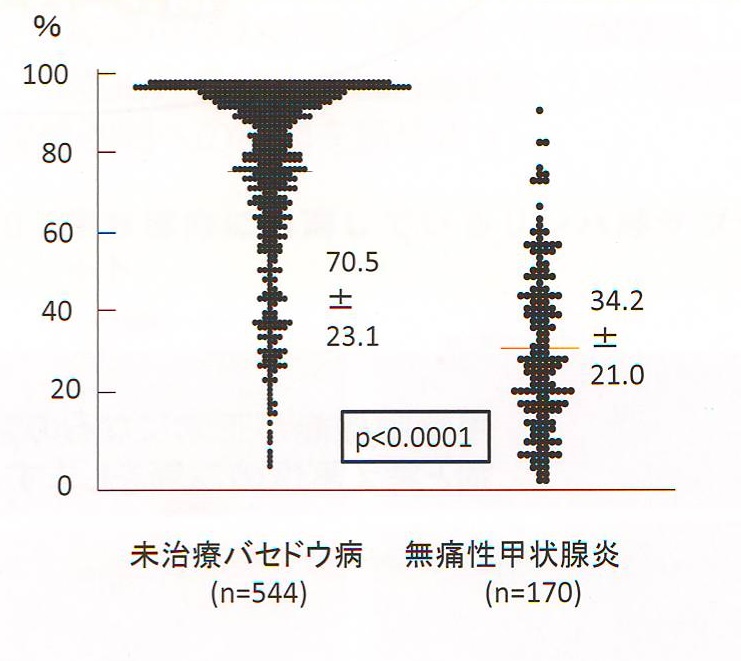
無痛性甲状腺炎では破壊により甲状腺内の甲状腺ホルモンが血中へ流出するだけなので、FT3/FT4が同程度に上昇します。甲状腺機能亢進症/バセドウ病ではT4→T3への変換を促進する1型脱ヨード酵素が活性化され、FT3/FT4比が大きくなります。FT3/FT4比が2.5以上であれば、甲状腺機能亢進症/バセドウ病の可能性が高いとされます。(Endocr J. 2005 Oct;52(5):537-42.)
FT3/FT4比カットオフ値を2.96にすれば、感度71.7%、特異度88.6%[Int J Clin Pract. 2021 May;75(5):e14003.]。
ただし、甲状腺機能亢進症/バセドウ病でも、低栄養状態など、低T3症候群(ノンサイロイダルイルネス)を合併すると
- 低TSH,低FT3,高FT4
- 低TSH,低FT3,正FT4
のパターンで、FT3/FT4比が2.5未満になるため要注意です(低T3,低TSH,高T4は甲状腺機能亢進症/バセドウ病に低T3症候群を合併)。甲状腺機能亢進症/バセドウ病の約2%でこうなるとされます。(Endocrinol Jpn. 1992 Aug;39(4):371-6.)
甲状腺機能亢進症/バセドウ病の原因であるTSHレセプター抗体(TSH Receptor Antibody:TRAb)が、無痛性甲状腺炎においても現れることはあります。
上條甲状腺クリニックの報告によると、明らかな(顕在性の)甲状腺中毒症において、第3世代のバセドウ病抗体TRAb(ECLIA)が3.0 IU/L 以上なら、99%以上の確率で甲状腺機能亢進症/バセドウ病と診断できます。逆に言えば、1%以下の確率で無痛性甲状腺炎の場合があります。
TRAb 0.8~3.0 IU/Lは甲状腺機能亢進症/バセドウ病、無痛性甲状腺炎いずれもあり得る(確率的に半々)グレーゾーン(境界域)です。[Endocr J. 2010;57(10):895-902.]
TRAb(ECLIA) 0.8 IU/L以下は100%無痛性甲状腺炎です。
[TRAb(ECLIA)のカットオフ値 2.0 IU/L 以上なら、無痛性甲状腺炎でなく甲状腺機能亢進症/バセドウ病と診断できるか?)
TRAb(ECLIA)を過信すると鑑別を誤る事も
TRAb(ECLIA)を過信すると鑑別を誤る事があります。信じ難いケースが報告されています。
報告例は、寛解してメルカゾールも中止しているバセドウ病患者。甲状腺機能は正常、TRAb<0.8 IU/L と完全に陰性化。その後、TSH 0.079 μIU/mL、FT4 2.14 ng/dL、FT3 4.85 pg/mL とFT3/FT4比が<2.5 の甲状腺中毒症になるも、TRAb 6.2 IU/L と陽転化(しかも高値)。誰もがバセドウ病の再発を疑いますが、エコーで甲状腺に血流増加なく、TSAb 102%(<120%) と正常(筆者は100%以上はグレーゾーンと考えていますが)、無投薬で潜在性甲状腺機能低下状態に移行(この時点でTRAb 38.6 IU/L↑↑ 😲)。(第62回 日本甲状腺学会 P36-4 抗甲状腺薬中止後にTRAb陽転化を伴う無痛性甲状腺炎を発症したBasedow病の1例)
TRAb(ECLIA)の偽高値は過去にも報告されていますが[TRAb(ECLIA)の偽高値]、ここまで紛らわしいのは困ったものです。
また、TRAb 16.8 IU/L、TSAb(TSHレセプター抗体[刺激型]、甲状腺刺激抗体) 215%(<120%)およびTSBAb(TSHレセプター抗体[阻害型]、甲状腺刺激阻害抗体) 98.4% (<34%)だった無痛性甲状腺炎の報告もあります[Intern Med. 2019 Nov 1;58(21):3121-3123.]。
時間経過を観れば、自ずと無痛性甲状腺炎の診断は付きますが、どうしても早期に確定したければ99mTc シンチグラフィー(テクネシウムシンチグラフィー)をするのが良いでしょう。
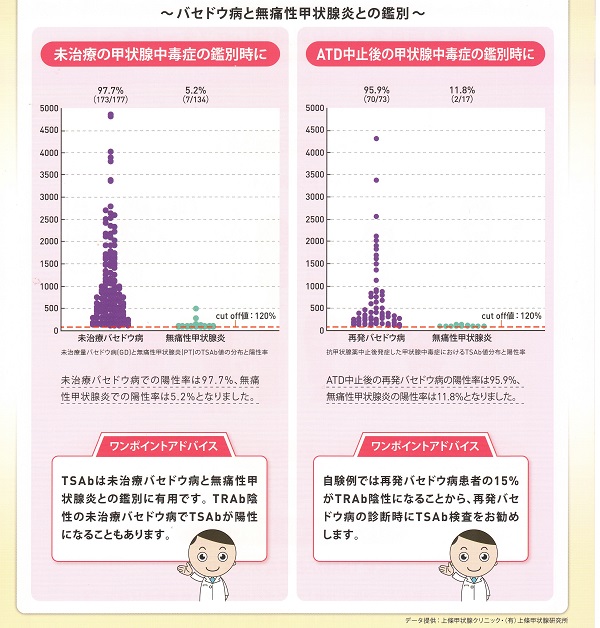
未治療バセドウ病におけるTSAb(TSHレセプター抗体[刺激型]、甲状腺刺激抗体)陽性率は97.7%ですが、無痛性甲状腺炎での陽性率は5-10%。(日本甲状腺学会雑誌 2018; 9(2):4-9.)
しかし、未治療バセドウ病のTSAb抗体価は、カットオフ値の120%を遥かに超える場合がほとんどですが、無痛性甲状腺炎では一部の例外(※)を除き120%前後です。
※250-500%
甲状腺中毒症期にTSAb(215%)およびTSBAb(TSHレセプター抗体[阻害型]、甲状腺刺激阻害抗体)が陽性だった無痛性甲状腺炎の報告があります[Intern Med. 2019 Nov 1;58(21):3121-3123.]。
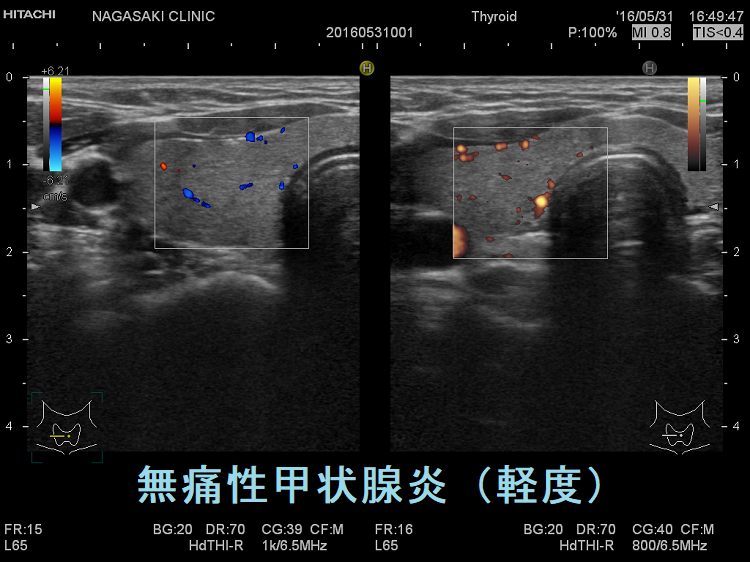
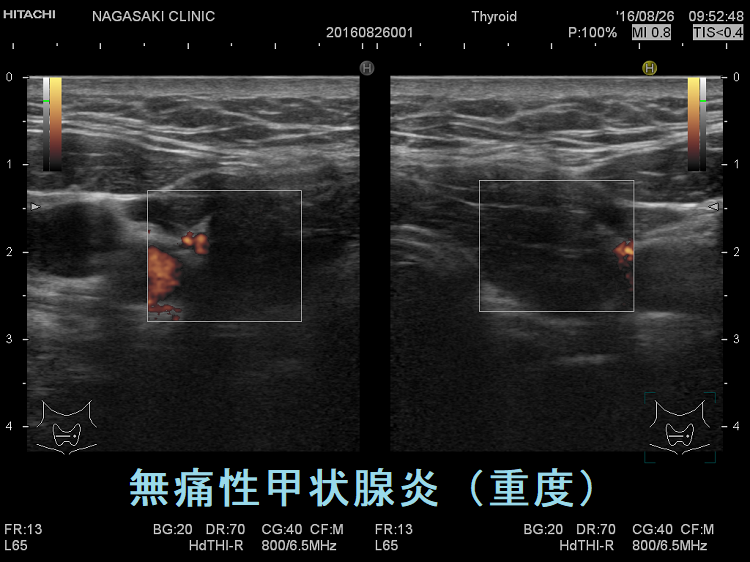
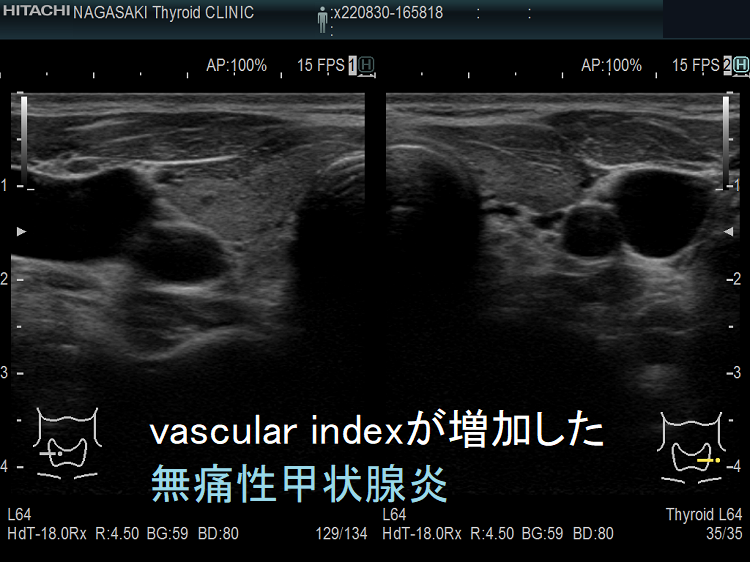
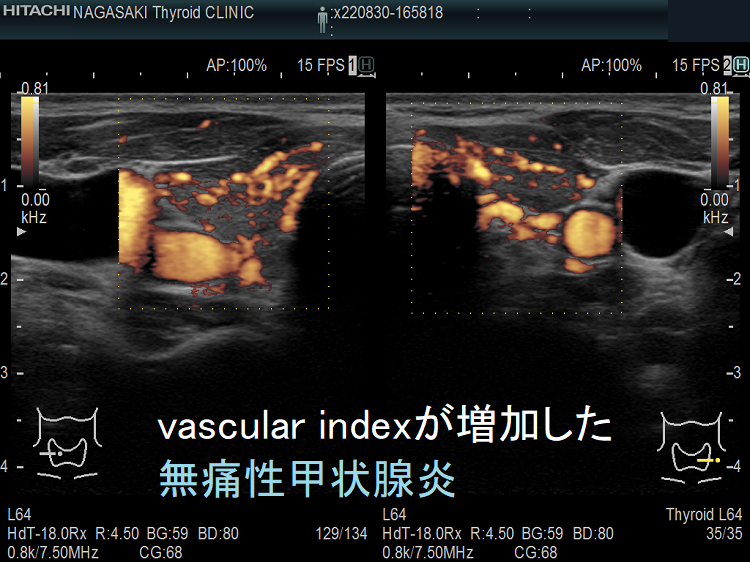
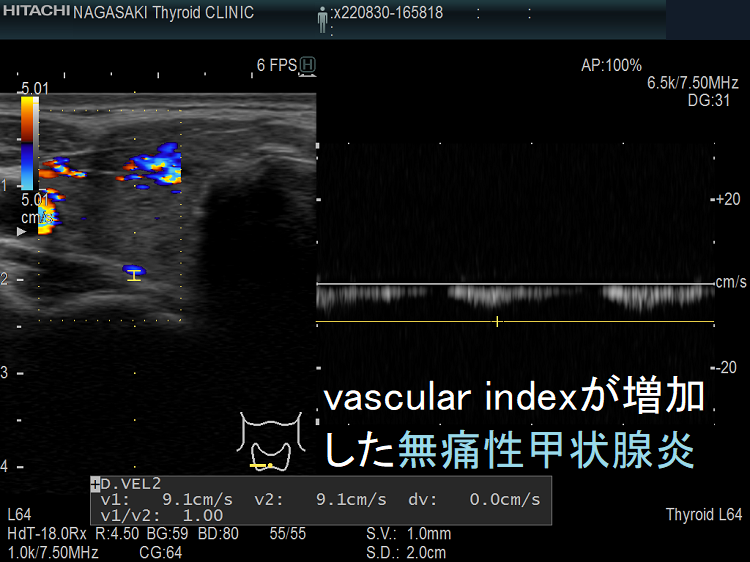
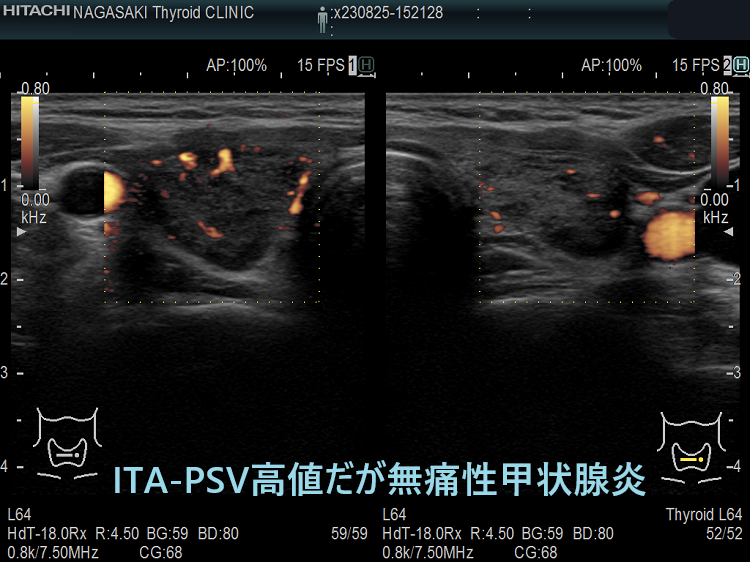
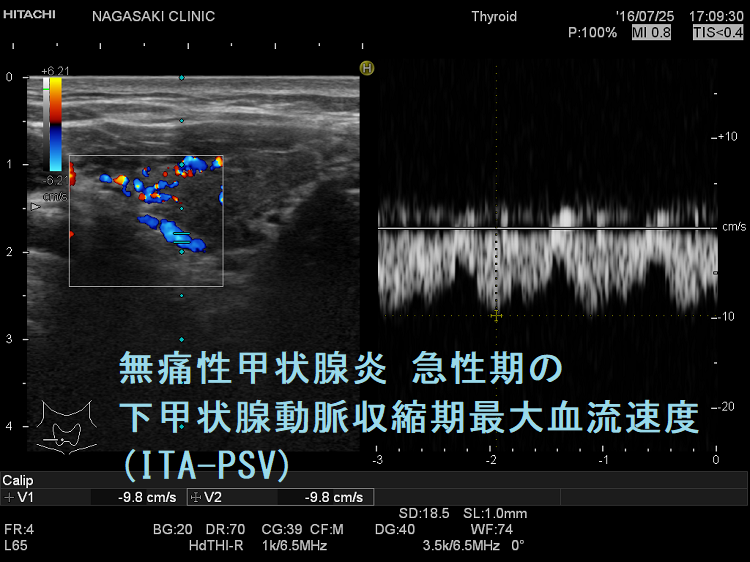
vascular index(血流指数)が増加した無痛性甲状腺炎
vascular index(血流指数)が増加した急性期の無痛性甲状腺炎の下甲状腺動脈の収縮期最大血流速度(ITA-PSV);ITA-PSVは低下しています。
筆者らが、バセドウ病再発・抗甲状腺薬の効き易さ予測目的で開発した下甲状腺動脈の収縮期最大血流速度(ITA-PSV)測定 は、無痛性甲状腺炎と甲状腺機能亢進症/バセドウ病と鑑別するのにも有用です。
無痛性甲状腺炎急性期の下甲状腺動脈収縮期最大血流速度(ITA-PSV)は、正常~低値です。甲状腺機能亢進症/バセドウ病の下甲状腺動脈収縮期最大血流速度(ITA-PSV)は正常~異常高値です。
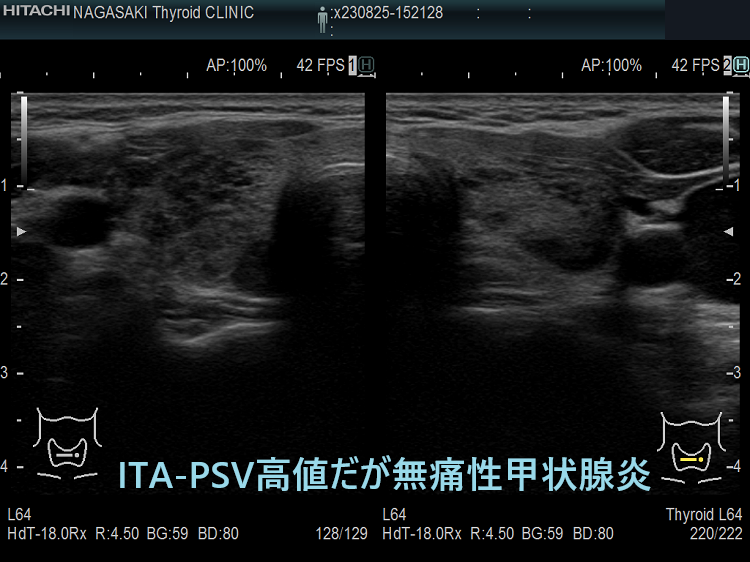
筆者らが提唱した下甲状腺動脈の収縮期最大血流速度(ITA-PSV)を応用した論文がインドから出ています。甲状腺機能亢進症/バセドウ病と無痛性甲状腺炎を鑑別できる下甲状腺動脈の収縮期最大血流速度(ITA-PSV)のカットオフ値は、30 cm/s(感度91%、特異度89%)としています[Arch Endocrinol Metab. 2019 Sep 2;63(5):495-500.]。
ただ、筆者の経験ではカットオフ値は32.0 cm/s にした方が感度はあまり変わらず特異度が高くなります。特異度は89%程度なので、ITA-PSV 30.0-45.0 cm/s くらいの無痛性甲状腺炎は珍しくありません。むしろITA-PSVのみでバセドウ病と判断すれば診断を誤る可能性があります。
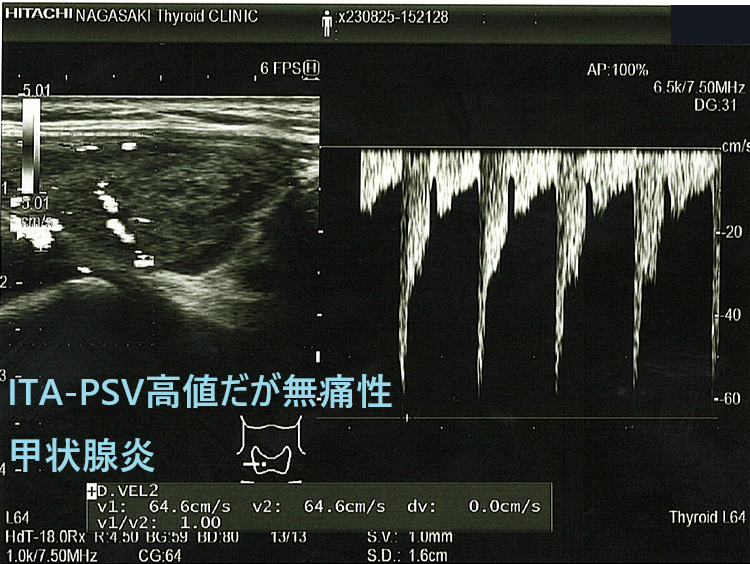
さすがに、ITA-PSV≧50.0 cm/s なら99%バセドウ病のはずです。しかしながら、長崎甲状腺クリニック(大阪)ではITA-PSV≧64.6 cm/sの無痛性甲状腺炎が見つかりました。
過テクネチウム酸(99mTcO4-) はI-(ヨウ素イオン)と同じ機構により甲状腺に取り込まれ(集積し)ますが、甲状腺ホルモン合成に関与しません。よって、99mTc シンチグラフィー(テクネシウムシンチグラフィー)は甲状腺機能(ホルモン合成能)評価と言うより、血流(取り込み能、集積能)評価です。
甲状腺機能亢進症/バセドウ病では、過剰な甲状腺ホルモン産生のため、甲状腺ホルモンの原料であるヨード(ヨウ素)[正確にはI-(ヨウ素イオン)]取り込み(集積)が増加します。99mTcO4-取り込み(集積)は正常から増加。
無痛性甲状腺炎では破壊により甲状腺内の甲状腺ホルモンが血中へ流出するだけなので、ヨード(ヨウ素)[正確にはI-(ヨウ素イオン)]の取り込み(集積)は増加しません。そのため、99mTcO4-の取り込み(集積)は低下。
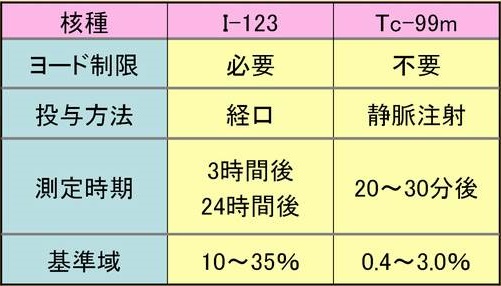
99mTc シンチグラフィー(テクネシウムシンチグラフィー)の正常範囲は0.4-3%と教科書に載っています(大阪公立大学 代謝内分泌内科では0.75%-3%)が、正常値とカットオフ値は意味が異なります。カットオフ値は、何かを判定する(診断を付ける)ための基準値で、正常値とは限りません。
明らかに甲状腺ホルモンが過剰な状態(顕在性甲状腺中毒症)と言う限定された条件下で、無痛性甲状腺炎を否定し、甲状腺機能亢進症/バセドウ病と診断できるカットオフ値は約1%とされます。約1%以上であれば、正常上限の3%以内でも甲状腺機能亢進症/バセドウ病と診断できるのです。
- 京都大学の報告では、0.74%が鑑別のカットオフ値(感度96.9%、特異度87.5%)です(決して100%ではありません)。
(第58回 日本甲状腺学会 P1-2-2 甲状腺中毒症の鑑別における99mTcO4-摂取率の有用性の検証と診断能向上の試み)
- 東京大学の報告では、1.0%が鑑別のカットオフ値(感度96.6%、特異度97.1%)です(決して100%ではありません)。
(Endocr J. 2016;63(2):143-9.)
- 大阪公立大学 代謝内分泌内科で用いるカットオフ値は1%です。
亜急性甲状腺炎を否定し、甲状腺機能亢進症/バセドウ病と診断するための99mTc シンチグラフィー(テクネシウムシンチグラフィー)のカットオフ値は1.55%(感度92%、特異度87%)です。[Asia Ocean J Nucl Med Biol. 2020 Winter;8(1):54-57. ]
一方、I-123 シンチグラフィー(ヨード シンチグラフィー)の正常範囲は10-35%ですが、明らかに甲状腺ホルモンが過剰な状態(顕在性甲状腺中毒症)において、無痛性甲状腺炎を否定し、甲状腺機能亢進症/バセドウ病と診断するためのカットオフ値は10%です(野口病院では10%を採用)。10%以上で甲状腺機能亢進症/バセドウ病と診断できます。(第53回 日本甲状腺学会 P-174 薬物治療後再燃バセドウ病の診断における TRAb の意義)
99mTc シンチグラフィー(テクネシウムシンチグラフィー)の難点
99mTc シンチグラフィー(テクネシウムシンチグラフィー)は
- 20-30分で結果が出ますが高価です。また、用時オーダーで作られる放射性同位元素(アイソトープ)なのでキャンセルは利きません。大学病院等でも数か月待ちなので、そのころには甲状腺ホルモンの変動から無痛性甲状腺炎とバセドウ病の鑑別が付いている事が多く、もはや被曝してまで行う意味がありません。
- 厳格なヨード(ヨウ素)制限不要ですが、
①多量のヨード(ヨウ素)摂取の影響を受けます。例えばバセドウ病治療でのKI(ヨウ化カリウム)30 mg/日投与、あるいは乾燥昆布(こんぶ)一日16 g 摂取により甲状腺への99mTcO4-取り込み(集積)が阻害され、バセドウ病を無痛性甲状腺炎と間違える可能性があります(偽陰性)。
②ヨード(ヨウ素)中止後に99mTcO4-取り込み(集積)が回復します。KI(ヨウ化カリウム)中止後1か月で、海藻類過剰摂取中止後10日程で回復します。 - 潜在性甲状腺機能亢進症のような軽度バセドウ病の診断、および軽度無痛性甲状腺炎との鑑別は不可能です。
(第57回 日本甲状腺学会 P1-045 海藻類の大量摂取のためテクネシウム甲状腺摂取率が低値となったバセドウ病の1 例)
ヨード(ヨウ素)不足地域ドイツであっても、500マイクログラム/g・Crを超える尿中ヨウ素排泄値では99mTc シンチグラフィー(テクネシウムシンチグラフィー)の値は不正確になります。[Nuklearmedizin. 1998;37(6):202-7.]
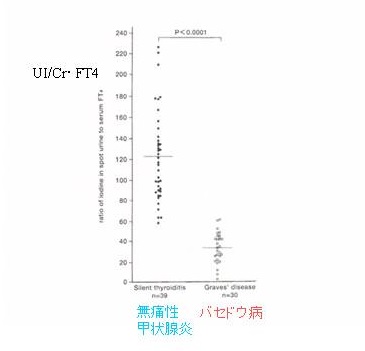
尿中ヨード(ヨウ素)排泄量(UI)を測定し、無痛性甲状腺炎と甲状腺機能亢進症/バセドウ病を鑑別する方法が、保険診療で認められています。
無痛性甲状腺炎では尿中総ヨード(ヨウ素)排泄量(UI)が増加。無痛性甲状腺炎により破壊された甲状腺組織からヨード(ヨウ素)化合物が血中に漏出→末梢で脱ヨード(ヨウ素)化されて生じた無機ヨード(ヨウ素)が再利用されず、腎より尿中へ排泄されます。
一方、甲状腺機能亢進症/バセドウ病では、甲状腺へのヨード(ヨウ素)取り込み(集積)が増加。末梢で脱ヨード(ヨウ素)化され生じた無機ヨード(ヨウ素)も効率よく甲状腺へ取り込まれて再利用されます。よって、尿中総ヨード(ヨウ素)排泄量(UI)は増加しません。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,天王寺区,浪速区も近く。

.jpg)