不整脈治療薬アミオダロン(アンカロン®)の甲状腺機能異常・破壊性甲状腺炎・アミオダロン誘発性甲状腺中毒症[バセドウ病 長崎甲状腺クリニック 大阪]
長崎甲状腺クリニック(大阪)では、アミオダロン誘発性甲状腺機能障害、アミオダロン誘発性甲状腺中毒症の診療を行っていません。アミオダロン誘発性甲状腺中毒症は、アミオダロン投与元の循環器科(心臓内科、心臓外科)と同一施設内にある内分泌科でデータを共有し、密に連携して治療する必要があります。
甲状腺ホルモンは直接心臓を刺激するため、甲状腺を治療して甲状腺ホルモン値が変動すると、元の心臓病に影響が出るからです。
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、日本甲状腺学会 学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
甲状腺専門医にとって、アミオダロンは正に悪魔の薬です。元々、アミオダロンを必要とするほど重症の心臓病をもっているため、アミオダロン誘発性甲状腺中毒症により、心臓病が悪化します。最悪、致死的経過になります。
それでもアミオダロンの代わりになる薬が非常に少なく、変更が難しいのも事実です。
Summary
不整脈薬アミオダロン(アンカロン®)①1錠中に37mgと多量のヨード(ヨウ素)を含み甲状腺に蓄積、副作用は終息まで数年の事も②T4→T3の変換阻害。結果①アミオダロン関連甲状腺機能低下症(最多)②アミオダロン誘発性甲状腺中毒症(AIT)1型(バセドウ病型)、2型[破壊型(無痛性甲状腺炎);日本人に多くヨード(ヨウ素)過剰摂取が関連、投与後数週-数年、中止後も起きる。男性に多く甲状腺自己免疫抗体陰性、血中IL-6(インターロイキン6)上昇。治療はステロイド(プレドニゾロン)高容量(初期量30mg)に良好な反応も、ステロイド減量中に50%が再燃し、長期投与が必要に。
Keywords
不整脈,アミオダロン,アンカロン,甲状腺,甲状腺機能低下症,アミオダロン誘発性甲状腺中毒症,バセドウ病,無痛性甲状腺炎,ヨード,インターロイキン6
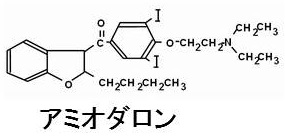
アミオダロン(アンカロン®:Ⅲ群カリウムチャンネル遮断薬)は心収縮抑制なく不整脈を強力に抑えるため、心室細動(VF)など重篤(重症)不整脈の植込み型除細動器(ICD)使用時や、低心機能の心房細動(Af)などに使われます。(要するに、他の不整脈の薬と異なり、心不全患者にも使い易い)
アミオダロン(アンカロン®)は親油性が非常に高く、心臓、骨格筋、甲状腺に蓄積します。元々、
- 間質性肺炎・びまん性肺胞障害 (DAD)・肺線維症(間質性肺炎の線維化が強いもの)
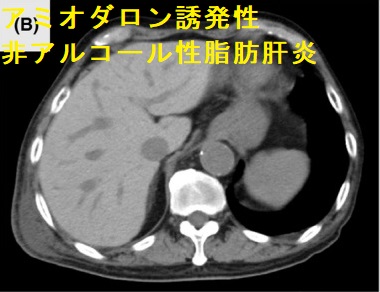
- ミトコンドリア毒性による 非アルコール性脂肪肝炎 →最後は肝硬変に
- QT延長症(多形性心室頻拍)
- 無顆粒球症・白血球減少;アミオダロン誘発性甲状腺中毒症I型(バセドウ病型)で抗甲状腺薬MMI(メルカゾール)、PTU(プロパジール、チウラジール)服薬中なら、どちらが原因か分からなくなります。
など副作用が多く、様々な甲状腺機能障害を引きおこす厄介な薬です(甲状腺専門医としては、こんな薬使って欲しくない)。
アミオダロン誘発性非アルコール性脂肪肝炎(Acute Med Surg. 2020 Dec 12;7(1):e616.)
また、アミオダロン(アンカロン®)はベラパミル(ワソラン®)と同様に、P糖蛋白質(薬物を細胞外へ排出するトランスポーター)を阻害します。そのため、直接作用型経口抗凝固薬(DOAC)ダビガトラン(プラザキサ®)、エドキサバン(リクシアナ®)の血中濃度が上昇して、出血の危険が高くなります。
アミオダロン(アンカロン®)は親油性が非常に高く、甲状腺に蓄積します。
アミオダロン(アンカロン®)による甲状腺機能障害の頻度は高く、15–20%に起きるとされます。
アミオダロン(アンカロン®)による甲状腺機能障害は、開始後5年以内が多いですが、期間に係わらず発現します。開始後2-3週間から数年、中止後数ヶ月まで様々です。
- 投薬開始後1年間は毎月
- 2年目以降と中止後1年間は、3カ月に1回
の甲状腺ホルモン値の検査が推奨されます。 (J Clin Endocrinol Metab 2010 ; 95 : 2529-2535)
アミオダロン(アンカロン®)投与期間が長く、総投与量が多いと、アミオダロン(アンカロン®)中止後数カ月して甲状腺機能障害が起こる事もあるため、中止後も甲状腺機能のフォローアップが必要。
アミオダロン(アンカロン®)は肝臓・脂肪組織・甲状腺に蓄積され長く留まるため、一度副作用がおこると、なかなか終息しません(約半年~数年間は血中アミオダロン濃度を測定しながらステロイド投与)。
アミオダロン(アンカロン®)が甲状腺機能障害をおこす機序として、
- 1錠100 mg中に37.5mgと多量のヨード(ヨウ素)を含有し(分子式C25H29I2NO3・HCl)、ただでさえ、ヨード(ヨウ素)摂取量の多い日本人に更なるヨード(ヨウ素)過剰摂取を与えます(最大の原因)
- 末梢での5’ 脱ヨウ素反応(1型脱ヨウ素酵素)を阻害し、サイロキシン(T4)からトリヨードサイロニン(T3)への変換を阻害します(血中T3/T4比は低下)(J Clin Endocrinol Metab 1997 ; 82 : 275-280.)
- 視床下部下垂体での5’ 脱ヨウ素反応(2型脱ヨウ素酵素)を阻害し、細胞内のT3が低下すると、ネガティブフィードバック機構によりTSH(甲状腺刺激ホルモン)が上昇。TSH不適切分泌症候群(SITSH)になります。(J Clin Pharmacol 1990 ; 30 : 588-595)。
それにより、
- アミオダロン関連甲状腺機能低下症(20-30%)
- TSH不適切分泌症候群(SITSH)
- アミオダロン誘発性甲状腺中毒症(amiodarone-induced thyrotoxicosis; AIT)(10%未満)
I型はバセドウ病型
Ⅱ型は破壊型(無痛性甲状腺炎)
アミオダロン(アンカロン®)投与患者の20-30%と最も多いのが、アミオダロン関連甲状腺機能低下症です。これは、単に甲状腺ホルモンを補充すれば解決しますので、さほど問題はありません。(Am J Med. 2005 Jul;118(7):706-14.)
血中FT4 高値、TSH 高値~正常値、FT3 低値~正常値のTSH不適切分泌症候群(SITSH)のパターンもあり得ます。その理由は、アミオダロン(アンカロン®)が
- 末梢での5’ 脱ヨウ素反応(1型脱ヨウ素酵素)を阻害し、サイロキシン(T4)からトリヨードサイロニン(T3)への変換が妨げられる(血中T3/T4比は低下)[J Clin Endocrinol Metab. 1997 Jan;82(1):275-80.]
- 視床下部下垂体での5’ 脱ヨウ素反応(2型脱ヨウ素酵素)を阻害して細胞内T3が低下すると、TSH(甲状腺刺激ホルモン)分泌が上昇あるいは抑制されない(ネガティブフィードバック機構)ため、TSH不適切分泌症候群(SITSH)になる
[J Clin Pharmacol. 1990 Jul;30(7):588-95.](第62回 日本甲状腺学会P35-5 アミオダロン開始後にTSH不適切分泌症候群を生じた一例)
よってFT4とTSHの測定だけでは甲状腺ホルモン剤(チラーヂンS)の補充量を決めれないため、FT3も測定するのが良いと考えます。
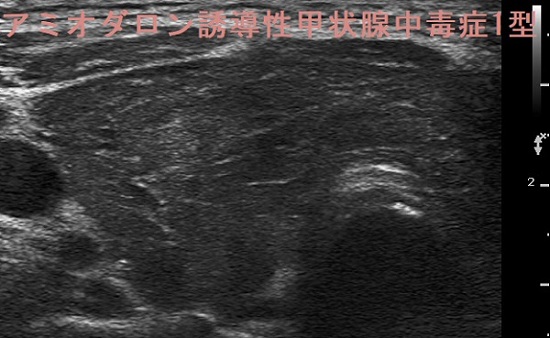
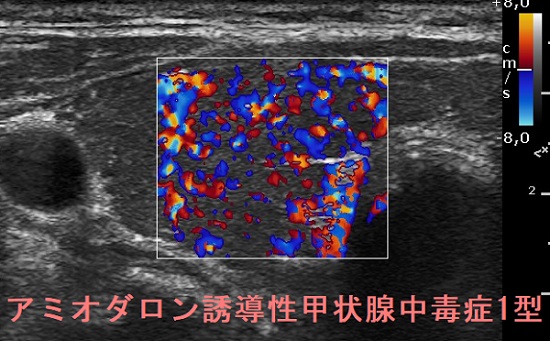
アミオダロン誘発性甲状腺中毒症1型はバセドウ病型で日本人には少ない。発症のメカニズムとして、
- ヨード(ヨウ素)過剰が甲状腺機能亢進症を誘発する証左(バセドウ病とヨウ素(ヨード))
- 元々あった甲状腺機能亢進症/バセドウ病が、アミオダロンの過剰なヨード(ヨウ素)によって抑制され[要するにヨウ化カリウム(KI)投与と同じこと]、甲状腺機能正常化していただけの可能性もあります。エスケープ現象でヨード(ヨウ素)の効果が消え、元の甲状腺機能亢進症に戻っただけかもしれません。
アミオダロンがサイロキシン(T4)からトリヨードサイロニン(T3)への変換を阻害(血中T3/T4比は低下)するため、バセドウ病型であってもT3優位にならない事があります。(J Clin Endocrinol Metab 1997 ; 82 : 275-280)
TRAb陽性のアミオダロン誘発性甲状腺中毒症患者の約60%はアミオダロン誘導性甲状腺中毒症2型。TRAbではアミオダロン誘導性甲状腺中毒症2型とアミオダロン誘発性甲状腺中毒症1型を鑑別できません。[Thyroid. 2021 Oct;31(10):1463-1471.][Br J Hosp Med (Lond). 2023 Feb 2;84(2):1-3.]
放射性ヨウ素(I-123)シンチグラフィー、99mTcシンチグラフィーをおこなっても、甲状腺内ヨード(ヨウ素)濃度が高く、取り込み(集積)が阻害されるため、アミオダロン誘発性甲状腺中毒症1型でも高値にならない可能性があります(Endocrine Rev. 2001;22:240–54.)。
アミオダロン誘発性甲状腺中毒症1型の治療
アミオダロン誘発性甲状腺中毒症1型の治療は、甲状腺機能亢進症/バセドウ病に準じて行います(バセドウ病の治療)。(Cleve Clin J Med. 2003 Jul; 70(7):624-6, 628-31.)
ただし、放射性ヨウ素(I-131)の取り込み(集積)は通常低いため、アイソトープ(放射性ヨウ素; I-131)治療の有効性は低いです(Am J Med. 2004 Mar 1; 116(5):345-8.)。
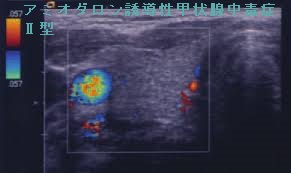
日本人のほとんどは、アミオダロン誘導性甲状腺中毒症2型[破壊型、無痛性甲状腺炎]で、ヨード(ヨウ素)過剰摂取によるヨード(ヨウ素)毒性が原因とされます(Endocrinology 1994; 134: 2277–2282.)(Endocr J 1999 ; 46 : 443-451)。
順天堂大学の報告によると、アミオダロン誘導性甲状腺中毒症2型は、アミオダロン投与患者(224例中)の5.8%に発症。(第56回 日本甲状腺学会 P2-071 アミオダロン誘導性甲状腺機能亢進症2 型の特徴に関する検討)
発症した6人の内、5人は男性[海外ではⅠ、Ⅱ型合わせ男性は女性の3倍(Nat Rev Endocrinol 2010; 6: 34–41.)]
アミオダロン誘導性甲状腺中毒症2型が起こるまでのアミオダロン(アンカロン®)投与期間は、開始後2-3週間から数年、中止後数ヶ月まで様々です(Cleve Clin J Med. 2003 Jul; 70(7):624-6, 628-31.)。
アミオダロン(アンカロン®)投与後10年目に発症する事もあります(第60回 日本甲状腺学会 P2-4-4 アミオダロン内服10年目に発症したアミオダロン誘発性甲状腺 中毒症2型の一例)。
発症すると過剰な甲状腺ホルモンが心臓に負荷を掛け、元の心臓病が悪化あるいは新たな心臓疾患・不整脈が生じる可能性があります。アミオダロン誘導性甲状腺中毒症2型による冠動脈痙攣(けいれん)と再発性心室細動(Vf)の報告があります[Eur Thyroid J. 2013 Mar;2(1):65-7.]。
甲状腺腫は小さい(七條分類Ⅰ度)[元々、橋本病(慢性甲状腺炎)を持っていれば、その限りではないと思います]
甲状腺関連の自己免疫抗体陰性[元々、橋本病(慢性甲状腺炎)を持っていれば、その限りではないと思います]
(第53回 日本甲状腺学会 P-114 アミオダロン誘導性甲状腺機能亢進症2 型の特徴の関する検討)
アミオダロン誘導性甲状腺中毒症2型は破壊により甲状腺内の甲状腺ホルモンが血中へ流出するだけなので、FT3とFT4が同程度に上昇します(FT3/FT4比)。しかし、特に若年男性では、T4→T3への変換を促進する1型脱ヨード酵素活性が高く、FT3/FT4比が大きくなる場合があります。報告例は、33 歳男性、FT4 5.85 ng/dL、FT3 20.14 pg/mL、FT3/FT4比=3.44>2.5(第62回 日本甲状腺学会 P35-6 病態遷延を認めたアミオダロン誘発性甲状腺中毒症の1例)。筆者は偽性バセドウ病と呼んでいます。
血清インターロイキン(IL.6)濃度が上昇(J Clin Endocrinol Metab. 1994 Feb;78(2):423-7.)。しかし、
- 上昇しないとの報告もあり。市販のインターロイキン(IL.6)測定キットに問題がある可能性(Cleve Clin J Med. 2003 Jul; 70(7):624-6, 628-31.)
- アミオダロン誘発性甲状腺中毒症1型でも軽度高値
- 甲状腺機能亢進症/バセドウ病、甲状腺眼症(バセドウ病眼症)でも高値
- 心不全自体で高値
になるため、インターロイキン(IL.6)濃度だけではアミオダロン誘導性甲状腺中毒症2型の診断にはなりません(J Clin Endocrinol Metab. 1994 Feb;78(2):423-7.)。
免疫チェックポイント阻害薬(ICI)による甲状腺中毒症[無痛性甲状腺炎(破壊性甲状腺炎)]と同様に、アミオダロン誘導性甲状腺中毒症2型でもTRAbとTSAbが陽性になる場合があります。TRAb陽性のアミオダロン誘発性甲状腺中毒症患者の約60%はアミオダロン誘導性甲状腺中毒症2型。TRAbではアミオダロン誘導性甲状腺中毒症2型とアミオダロン誘発性甲状腺中毒症1型を鑑別できません。[Thyroid. 2021 Oct;31(10):1463-1471.][Br J Hosp Med (Lond). 2023 Feb 2;84(2):1-3.]例えばTRAb 4.0 IU/LとTSAb 327%(<120%)(第66回 日本甲状腺学会 P15-6 TRAbおよびTSAbが陽性であり,アミオダロン誘発性甲状腺中毒症1型と2型の鑑別に難渋した症例)。筆者は偽性バセドウ病と呼んでいます。
放射性ヨウ素(I-123)シンチグラフィー、99mTcシンチグラフィーをおこなっても、甲状腺内ヨード(ヨウ素)濃度が高く、取り込み(集積)が阻害されるため、アミオダロン誘発性甲状腺中毒症1型(バセドウ病型)でも高値を示さない可能性があります(Endocrine Rev. 2001;22:240–54.)。よって、シンチグラフィーで集積がないからと言って、即、アミオダロン誘導性甲状腺中毒症2型と判断するのは危険です。
アミオダロン誘導性甲状腺中毒症2型の治療は、
- 可能ならアミオダロン(アンカロン®)中止[アミオダロン(アンカロン®)中止できるのか?]。
中止して甲状腺中毒症が改善すれば良し[約20%のアミオダロン誘導性甲状腺中毒症2型は軽度で自然に回復します(Clin Endocrinol (Oxf). 2002 Jan; 56(1):33-8.)。]
中止しても甲状腺中毒症があまり改善しない場合は、以下の治療
中止できないなら甲状腺全摘手術も考慮
- ステロイド(プレドニゾロン;PSL)を高容量投与(外来で使用できる限界量は20mgですが、一般的な初期量は30mgなので入院して行う必要あり)
- プレドニゾロン初期投与には良好な反応を示します
- しかし、アミオダロン中止後も長期間ステロイド服用せねばならず(甲状腺内に蓄積したアミオダロンが消えるのに長期間必要)、ステロイド減量中に50%が再燃します(特に糖尿病の方で再燃しやすいとされます)。(第54回 日本甲状腺学会 P013 アミオダロン誘導性甲状腺機能亢進2型の特徴に関する検討(第2報))
- アミオダロン(アンカロン®)中止すれば、ステロイド(プレドニゾロン)投与期間は、どの報告でも大体6カ月前後です(Endocr Rev 2001 ; 22 : 240-254)(J Clin Endocrinol Metab 2010 ; 95 : 2529-2535)。
田尻クリニックの報告では、中止後4年しても終息しない大きな多結節性甲状腺腫がありました。(第57回 日本甲状腺学会 P1-028 甲状腺中毒症を4年間呈したアミオダロン誘発性甲状腺中毒症2型の1例)
- ステロイド投与でも改善に乏しい場合は②甲状腺全摘手術
①血漿交換(Endocrinol Diabetes Metab Case Rep. 2016;2016:160039.)
を考慮します。
ステロイド(プレドニゾロン)減量の指標
アミオダロン投与後の肝臓のCT値は上昇します[Jpn J Radiol. 2018 May;36(5):340-344.]。
鳥取大学の報告では、単純CTでのCT値が肝臓・甲状腺のアミオダロン蓄積量を反映します。高CT値(high intensity)に描出されるため、ステロイド減量の指標になるとされます。(第56回 日本甲状腺学会 P2-072 甲状腺中毒症の寛解予測に単純CT の前後比較が有用であったアミオダロン誘発性甲状腺中毒症II 型の一例)
ステロイド(プレドニゾロン)投与のリスク
ステロイド(プレドニゾロン)投与(しかも長期)はリスクが大きく、甲状腺専門医にとって、アミオダロンは正に悪魔の薬です。元々、アミオダロンを必要とするほど重症の心臓病をもっているため、
- 重症心不全による免疫不全、肺水腫・肺炎の危険性
- 拡張型心筋症、心房細動(Af)、心臓弁膜症など感染性心内膜炎おこす危険性
が既に存在し、ステロイド(プレドニゾロン)投与する以前に感染症のリスクが高いです。ステロイド(プレドニゾロン)投与で更に免疫力が低下すれば致死的な経過を辿る危険性が高くなります(致死的な経過を呈したアミオダロン誘発性甲状腺中毒症(AIT)2 型)。
アミオダロン誘導性甲状腺中毒症1型2型の混合型が存在し、治療方針が立てにくいので厄介です。(Thyroid. 1995 Jun; 5(3):177-83.)
アミオダロン(アンカロン®)を中止して数か月治療すれば一時的に改善する可能性は高い。その間も、アミオダロン誘発性甲状腺中毒症2型(破壊型)は再燃し、延々と終息しません。
ようやく終息しても同じことを繰り返すだけなので、他剤へ変更していただく他、手はありません。
アミオダロン誘発性甲状腺中毒症(AIT)1型・2型の病歴がある患者にアミオダロン再導入した場合、
- 30%で再発
- 1型の73%が再発;メチマゾール(メルカゾール)予防投与が有用な可能性がある
- 甲状腺機能低下症(26%)
- 甲状腺機能亢進症のまま(44%)
よって、アミオダロン再導入前の甲状腺全摘術が好ましいと考えられます。[Am J Cardiol. 2016 Apr 1;117(7):1112-6.][Ann Endocrinol (Paris). 2019 Feb;80(1):54-60.]
甲状腺全摘術ができない場合は難儀です。アミオダロン(アンカロン®)の代用品は少なく、致死性不整脈に対して投与されているため、簡単に中止できません。植込み型除細動器(ICD)を使用していれば変更しやすいようです。
心室細動(Vf)に植込み型除細動器(ICD:Implantable Cardioverter Defibrillator)を使用し、ソタロール塩酸塩160mg/日に変更した報告もあります。(第55回 日本甲状腺学会 P1-08-02 アミオダロン内服中に甲状腺中毒症を発症し診断に苦慮した一例)[Pharmacol Res. 2019 May;143:133-142.]
アミオダロン誘発性甲状腺中毒症2型で甲状腺クリーゼを起こした症例も報告されています。元々、重度の心臓障害なので、甲状腺クリーゼと診断するための症状項目①頻脈(脈が1分間130以上)[心房頻脈(PAT)でも、心房細動(Af)でも問わない]、②心不全を簡単に満たしてしまいます。
- 非持続性心室頻脈(VT)、心房細動(Af)・慢性心不全でアミオダロンを3年間服薬後に甲状腺クリーゼを発症(Acute Med Surg. 2020 Dec 12;7(1):e616.)
- 拡張型心筋症・僧帽弁閉鎖不全症に、心房細動(Af)と心室頻拍(short run)を認めたためアミオダロン投与、状態悪化のため左室形成術(バチスタ手術+乳頭筋間縫縮術)、僧帽弁輪形成術、三尖弁輪形成術、メイズ手術、左房縫縮術の大手術を施行。術直後より甲状腺クリーゼを起こしたとの事です。アミオダロン服用中に心臓血管外科手術へ踏み切る場合、術直後の甲状腺クリーゼにも注意しなければなりません。(第56回 日本甲状腺学会 P2-015 心臓手術後に甲状腺クリーゼを発症したアミオダロン誘発性甲状腺中毒症2 型の一例)
日本と事情は異なりますが、フランスでは甲状腺クリーゼでICUに入院した患者の26%はアミオダロン誘発性甲状腺中毒症(1型、2型の比率は不明)だったそうです(Crit Care Med. 2020 Jan;48(1):83-90.)
アミオダロン(アンカロン®)を中止できない心臓の状態で、かつステロイド(プレドニゾロン)の長期投与も難しい・ステロイド(プレドニゾロン)で甲状腺機能をコントロールできない場合、最後の手段は甲状腺全摘術しかありません。
Mayo Clinic(メイヨークリニック)の報告では、甲状腺超亜全摘(ほぼ全摘出)術で甲状腺中毒症は急速に改善するが、手術合併症率はコントロール群(バセドウ病等)よりも高くなります。手術後30日以内に、17名中(1型5名、2型5名、混合型2名、未診断5名)
- 再入院 4名
- 頸部血腫(術後出血) 2名
- 再発性不整脈 2名
- 低カルシウム血症 1名
- 死亡 1名
(J Endocr Soc. 2018 Sep 6;2(11):1226-1235.)
元々、アミオダロン(アンカロン®)を必要とするほど重症の心臓病なので、当然かもしれません。
左心室収縮機能不全にアミオダロン誘発性甲状腺中毒症(AIT)を発症すると死亡率が高くなります。
ピサ大学の報告によると、
- 重度の左室収縮機能不全(左室駆出率 EF<40%)では、甲状腺全摘出術後のEFが28.2±7.2から38.3±6%に改善した(P=0.007)。甲状腺全摘出術は、迅速に甲状腺機能を回復させることによって、心機能を改善し、重度の左室機能障害を有するアミオダロン誘発性甲状腺中毒症(AIT)患者の死亡リスクを低減する可能性があるとの結論です。
- 軽度の左室収縮機能不全(左室駆出率 EF>50%)では、 57.1±3.0 から59.8±6.6%と有意な変化なし(P=0.242)。少なくとも心機能の悪化は無いため、アミオダロンを中止できない、あるいは中止してもアミオダロン誘発性甲状腺中毒症(AIT)が沈静化しないなら甲状腺全摘出術を考えざる得ません
(J Clin Endocrinol Metab. 2012 Oct;97(10):3515-21.)。
前述の通り、
- 元々、アミオダロン投与を余儀なくされる背景には重症の心臓病があって、甲状腺中毒症により悪化
- 一端、アミオダロン誘発性甲状腺中毒症(AIT)2型が発症すると長期間、高容量ステロイド剤投与になる。元々、アミオダロン投与せねばならない背景には、いつ肺水腫・肺炎・感染性心内膜炎をおこしても不思議でない心不全があるため、ステロイド剤で免疫力を低下させると日和見感染の危険がある
つまり、アミオダロン誘発性甲状腺中毒症(AIT)2型には、致死的な経過をたどる危険があります[ Am Coll Cardiol. 2007 Jun 19;49(24):2350-5.][Am J Med. 1992 Dec;93(6):702-3.]。
具体例として、
- プレドニゾロン30mgをアミオダロン継続したまま投与したが、間に合わず、2週間後に心肺停止。(Intern Med. 2018 Jan 1;57(1):59-63.)
- 前項「最後の手段である甲状腺全摘術」を行えば、高容量ステロイド剤を回避できますが、既に重症の心臓病で手術ができない場合もあります。
札幌医科大学附属病院の報告では、免疫性血小板減少性紫斑症(ITP)合併のため甲状腺摘出術は困難で、ステロイド投与により甲状腺機能の改善を認めるも、真菌性肺炎の急性増悪により致死的な経過を呈した。
(第59回 日本甲状腺学会 P3-7-5 治療に難渋し致死的な経過を呈したアミオダロン誘発性甲状腺中毒症(AIT)2 型の一例)
- デキサメタゾン漸減中にニューモシスチス肺炎(起因菌Pneumocystis jirovecii)を発症し心肺停止に。[BMJ Case Rep. 2015 Aug 26;2015:bcr2015210117.]
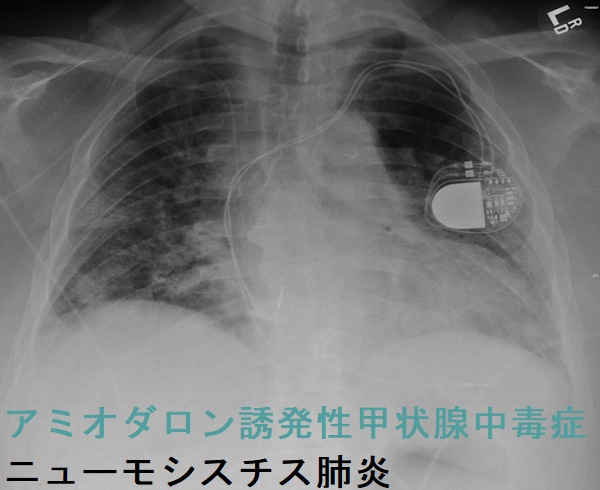
アミオダロン誘発性甲状腺中毒症でデキサメタゾン漸減中にニューモシスチス肺炎発症。[BMJ Case Rep. 2015 Aug 26;2015:bcr2015210117.]
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,生野区,天王寺区も近く。