バセドウ病 甲状腺機能亢進症の治療(薬・抗甲状腺薬の治療)[日本甲状腺学会認定 甲状腺専門医 橋本病 甲状腺エコー検査 長崎甲状腺クリニック 大阪]
甲状腺の基礎知識を初心者でもわかるように、長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が解説します。
その他、甲状腺の基本的な事は甲状腺の基本(初心者用) 橋本病の基本(初心者用)を、高度で専門的な知見は甲状腺編 甲状腺編 part2 を御覧ください。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
バセドウ病で長崎甲状腺クリニック(大阪)を受診される方への注意
バセドウ病の治療開始(再開)後は頻回の副作用チェックが必要なため①大阪市と隣接市の方に限定、②来院できず薬を自己中断する方、副作用時の対応を理解できない方をお受けできません。
Summary
バセドウ病/甲状腺機能亢進症で甲状腺ホルモン合成を抑える薬は抗甲状腺薬メルカゾールとPTU(プロピルチオウラシル;プロパジール、チウラジール)で、作用機序や副作用の種類、頻度、時期は少し異なる。アイソトープ・手術でも、まず抗甲状腺薬で甲状腺ホルモンを安定させる。メルカゾールはプロパジールより強力で作用時間長いが妊娠・授乳に安全性低く、副作用は容量依存性。PTUのみ脱ヨウ素酵素を阻害。抗甲状腺薬の抵抗性は①服薬アドヒアランスの不良②吸収障害③TRAb陽性の無痛性甲状腺炎をバセドウ病と勘違いの事もある。筆者はヨウ化カリウム(KI)の長期併用に反対の立場。
Keywords
バセドウ病,甲状腺機能亢進症,治療,抗甲状腺薬,メルカゾール,プロパジール,チウラジール,抵抗性,アドヒアランス,プロピルチオウラシル

甲状腺ホルモン合成を抑える薬(抗甲状腺薬)は、日本におけるバセドウ病治療の第一選択です。最初に多い量(1日3~6錠)から開始し、1カ月おき(安定すれば2~3カ月おき)に血液中の甲状腺ホルモン濃度を調べ、甲状腺ホルモンが正常範囲になるまで徐々に減量します。
(※最初の2カ月は副作用チェックのため2週間ごとに採血しますが、余程の事が無い限り、甲状腺ホルモン測定は1カ月ごと。もっとも、保険診療上、1カ月に一度しか測れませんが・・)
甲状腺ホルモンを正常に維持できる、最終的な抗甲状腺薬の錠数(維持量)は、個々人のバセドウ病活動性(その人の遺伝性や生活習慣など)により異なります。平均的には1日1~2錠ですが、それより少ない量でも可能な場合、逆に1日10錠でも甲状腺ホルモンが正常にならない場合もあります。
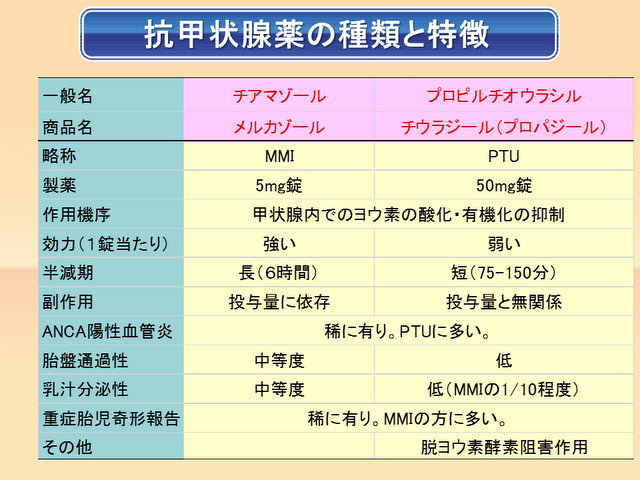
(右)抗甲状腺薬のMMI(メルカゾール)、PTU(プロパジール、チウラジール)、PTUはMMIに比べると地味ですね・・・
アイソトープ(放射性ヨウ素; I-131)治療あるいは手術療法(甲状腺全摘出)を行うにしても、まず抗甲状腺薬で甲状腺ホルモンを安定させなければ、安全に行う事ができません。
MMI(メルカゾール)、PTU(プロパジール、チウラジール)の違い
MMI(メルカゾール)=チアマゾール
PTU[プロパジール(あすか製薬)、チウラジール(田辺三菱製薬)]=プロピルチオウラシル
の違い。
- メルカゾールはPTUより強力;効力比は20:1[Thyroid. 2017 Mar;27(3):315-389.]。即ち、メルカゾール 5mgはPTU 100mg=メルカゾール (5mg)1錠はPTU (50mg)2錠に相当。
- メルカゾールは作用時間長く、一日1回投与。(大容量使用時のみ2-3回に分ける)
PTUは作用時間短く、一日2回投与。(少量の時は1回で可)
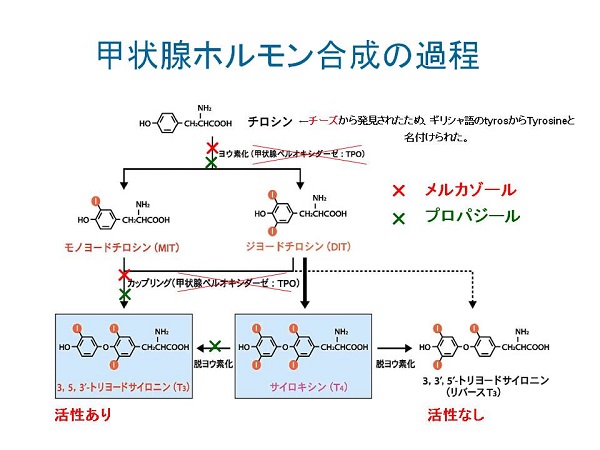
- 作用機序は少し異なる(下記)
- 副作用の種類、頻度、時期は少し異なる(下記)
- 妊娠・授乳に対する安全性は異なる(下記)
(表;バーチャル臨床甲状腺カレッジより)
長崎甲状腺クリニック(大阪)でのPTU(プロピルチオウラシル)処方
長崎甲状腺クリニック(大阪)では、PTU(プロピルチオウラシル)を使う際、可能な限りプロパジールを使用し、チウラジールを処方しない事にしています。理由は、その紛らわしい商品名です。(ヒヤリハット、チウラジールとチラージン)を御覧下さい。
抗甲状腺薬の投与方法は、甲状腺専門医によって多少の違いがあります。
以下は、一(いち)甲状腺専門医である筆者の意見です。もちろん、異なる意見の甲状腺専門医も大勢います。ガイドライン遵守の甲状腺専門医が一般的かもしれません(あえて筆者の意見を書かせていただきます)。
「バセドウ病治療ガイドライン 2019」では投与方法に一部変更があり、「じゃあ、前のガイドラインで書いてたことはウソやったんか」となってしまいます。
実際の臨床現場では、ガイドライン通りにいかないバセドウ病患者も多くいます。ガイドラインを参考として甲状腺専門医の判断で投与量、投与方法を変えれば良いと思います。
※「バセドウ病治療ガイドライン 2019」の序文でも山田 正信 甲状腺学会理事長は「個々の患者に応じて最も適した治療法が選ばれるべきで、ガイドラインはあくまでひとつの基準を示すものである」と甲状腺専門医の裁量を認めてくれています。
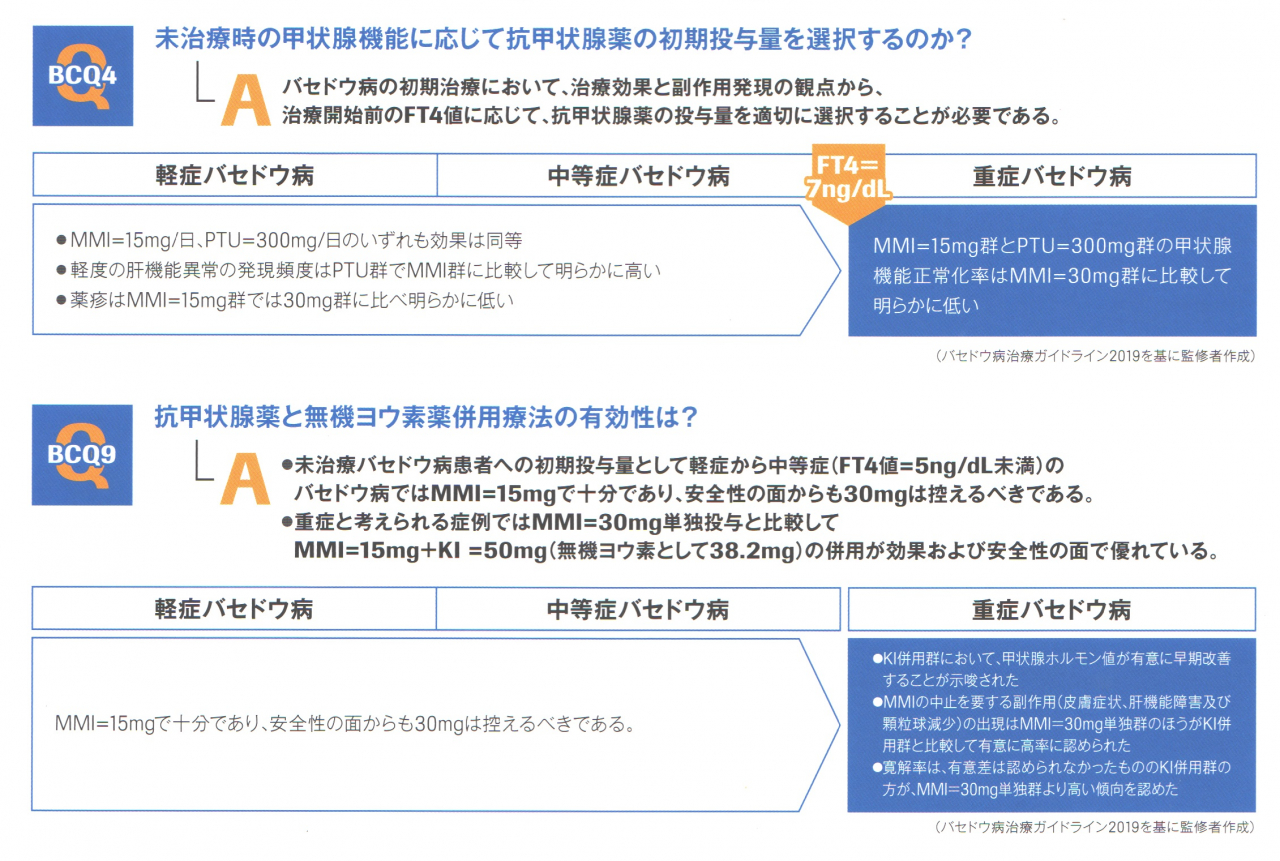
「バセドウ病治療ガイドライン 2019」では
- FT4 ≧7ng/dL ではメルカゾール30mg=(5mg)x6錠 (改訂前は FT4 >5ng/dL)
- FT4 ≧5ng/dL ではメルカゾール15mg=(5mg)x3錠 + ヨウ化カリウム(KI)50mg=1錠
になっています。[メルカゾール15mg=(5mg)x3錠 ≒ プロパジール300mg(=6錠)]
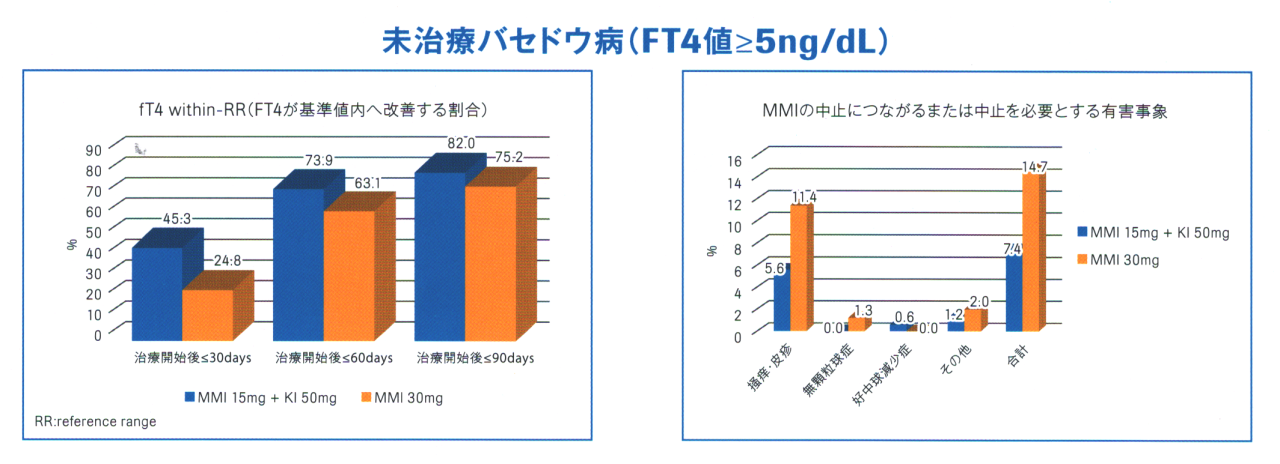
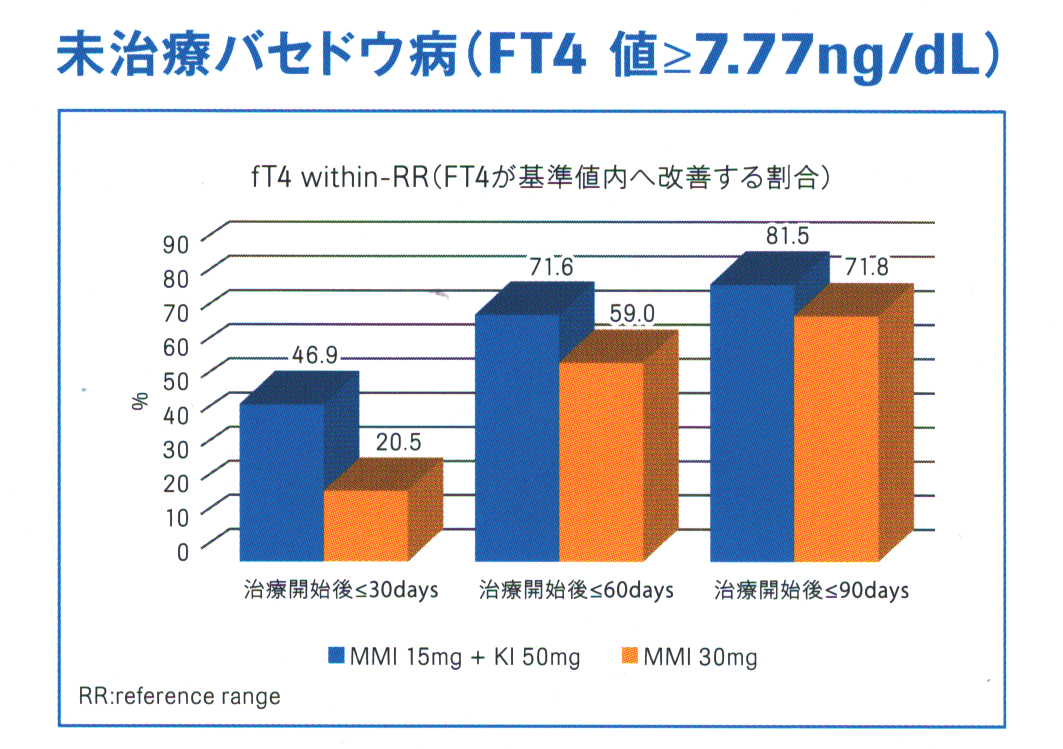
FT4 ≧5 ng/dL における
- メルカゾール30mg=(5mg)x6錠
- メルカゾール15mg=(5mg)x3錠 + ヨウ化カリウム(KI)50mg=1錠
の投与法を比較すると、後者の方が
- 無顆粒球症、重症発診も含めて、メルカゾール中止になるような副作用が少なく安全性が高い
- 早期改善率が高い
- 寛解率に有意差なし(FT4 ≧7.77 ng/dL でも同じ)
とされます[Thyroid. 2015 Jan;25(1):43-50.]。
ただ、筆者の実感として
- 正直に言って、FT4 ≧7.77 ng/dL、FT3 ≧30 pg/mL、TRAb ≧30 IU/L ならメルカゾール15mg=(5mg)x3錠 + ヨウ化カリウム(KI)50mgで甲状腺機能が完全に正常化したケースは非常に少ない(ある程度改善はするものの、それ以上の改善は見込めない)。結局、メルカゾールを4-6錠(200-300mg)、さらには ヨウ化カリウム(KI)100mgに増量します。
- ヨウ化カリウム(KI)では早期に甲状腺機能低下するが、減量し過ぎると再発するため調節が難しい(ヨウ化カリウム末で調整)
- 効果不十分の場合、エスケープ現象なのか、 ヨウ化カリウム(KI)50mgが効かない高活動性バセドウ病なのか判断が難しい
- ヨウ化カリウム(KI)をいつまで使うか見通しが立たない
- エスケープ現象でヨウ化カリウム(KI)が効かなくなり、いざ必要な時(①メルカゾール、プロパジール、チウラジール全て副作用で使えなくなった時、②急に妊娠が発覚してメルカゾールをすぐに中止したいが、プロパジール・チウラジールは以前に副作用をおこしたため使用できない時)に使えない[ヨウ化カリウム(KI)]
→筆者は基本的にヨウ化カリウム(KI)の長期併用に反対の立場です。
いくら抗甲状腺薬を増量しても効果なく、抗甲状腺薬の抵抗性が疑われる症例に出くわす事もあります。メルカゾール30mg(=6錠)で全く効果なく、60mg(=12錠)まで増やしても変わらず効果なし。筆者なら、これ以上の増量は副作用(メルカゾールの副作用は投与量が増えると容量依存性に確率が上がります)の危険があり、かつ増量しても同じと考えて薬物治療を断念します。提携先の病院に入院の上、服薬を管理にヨウ化カリウム(KI)、副腎皮質ステロイド剤 併用し、甲状腺機能が改善すればタイミングを逃さず手術療法(甲状腺全摘出)、あるいはアイソトープ(放射性ヨウ素; I-131 治療に持ち込みます。
実は飲んでいなかった
メルカゾール吸収障害
メルカゾール吸収障害説もあります。チラーヂンSの吸収障害は有名な話です(チラーヂンS錠が下痢/食事/薬で吸収されない?)が、メルカゾールでは証明されていません。
東京大学の報告では、メルカゾール150mg(30錠)/日により、ようやくコントロールできた女性で、
- 30mg(6錠)のメルカゾールを飲んでもらい、同量のメルカゾールを服薬中の他の患者と比較したところ、血清中メルカゾール濃度時間曲線は同じで、メルカゾール吸収障害も急速なメルカゾール分解も存在しなかった
- メルカゾールの活性を打ち消す抗メルカゾール IgG抗体も検出されなかった
- 後日、摘出された患者甲状腺中のメルカゾール濃度は従来の報告と全く同じだった
そうなると、メルカゾールが作用する段階で何らかの障害がある可能性しか考えられません。[Endocr J. 1995 Oct;42(5):697-704.]
メルカゾール注射剤も市販されていますが、意識障害・昏睡などで服薬できない時しか使わないし、吸収障害と違うなら意味はありません。
別の報告では、乳糖不耐症(いわゆる牛乳で下痢)患者で抗甲状腺薬(メルカゾール、プロピルチオウラシル)の吸収障害が確認できたそうです[J Endocrinol Invest. 1997 Oct;20(9):569-70.]。乳糖不耐症でのチラーヂンS吸収障害は有名な話ですが、抗甲状腺薬でもあり得ます。メルカゾール錠、チウラジール錠には乳糖水和物が含まれています。筆者が調べたところ、同じプロピルチオウラシルでもプロパジール錠の成分に、乳糖水和物は見当たりませんでした。
TSHレセプター抗体(TRAb)陽性の無痛性甲状腺炎をバセドウ病と間違えて
TSHレセプター抗体(TSH Receptor Antibody:TRAb)陽性の無痛性甲状腺炎をバセドウ病と間違えて抗甲状腺薬を投与しても甲状腺ホルモン過剰状態は改善しません。
明らかな甲状腺中毒症をバセドウ病と診断するための、第3世代バセドウ病抗体TRAb(ECLIA)カットオフ値は一般的に2.0 IU/L とされます。カットオフ値は正常値でも絶対値でもありません。即ち、「TRAb≧2.0 IU/L 以上ならバセドウ病の可能性が高い」との解釈になります。逆に言えば、「TRAb≧2.0 IU/L 以上でもバセドウ病とは断定できない」ことになります。
しかし、
- TRAb 3.0 IU/L 以上なら、99%以上の確率でバセドウ病ですが、1%以下の確率で無痛性甲状腺炎のことがあります
長崎甲状腺クリニック(大阪)では、TRAb 4.2 IU/Lの無痛性甲状腺炎がありました
- TRAb 0.8~3.0 IU/L はバセドウ病、無痛性甲状腺炎いずれもあり得る(確率的に半々)グレーゾーン(境界域)です。[TRAb(ECLIA)のカットオフ値 2.0 IU/L 以上なら、無痛性甲状腺炎でなく甲状腺機能亢進症/バセドウ病と診断できるか?]
TRAb陽性だからと言って、即、バセドウ病と診断するのは危険です。
無痛性甲状腺炎は、破壊された甲状腺組織から甲状腺ホルモンが血液中に放出される病気なので、甲状腺ホルモンの合成を抑える抗甲状腺薬は効きません。
重症度により期間は異なりますが、平均3カ月して無痛性甲状腺炎の回復期に入ると甲状腺ホルモン(FT4, FT3)が自然に低下して、抗甲状腺薬が効き出したと錯覚する場合があります。
メルカゾール錠の粉砕(粉にする)は、有効成分であるチアマゾールを不安定にするため避けた方が良い。どうしても粉砕するならば、粉砕後1週間以内の服用にする。(第30回日本医療薬学会年会 P21-9)
ただし、甲状腺クリーゼにおいて経鼻胃管が挿入されていて、経口摂取困難なら、プロピルチオウラシル(チウラジール・プロパジール)、メルカゾールを粉砕して経鼻胃管投する場合があります。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,生野区,東大阪市,浪速区も近く。