無顆粒球症(原因,症状,定期採血)[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺エコー検査 甲状腺機能低下症 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
既に無顆粒球症を起こした方は、すぐに救急外来と入院設備のある病院を受診ください。1日遅れると手遅れになります。
Summary
甲状腺機能亢進症/バセドウ病に対する抗甲状腺薬(メルカゾール、プロパジール、チウラジール)の重篤(重症)な副作用は無顆粒球症で年間数人が死亡。白血球の好中球が激減(500以下)し免疫不全に。服薬後2-3か月以内の発症が多く(2ヶ月以内80%、3ヶ月以内86%)、2か月間(できれば3か月間)2週間に一度白血球数を調べる。症状は38℃以上の高熱、喉(のど)の痛み、口腔・咽頭の壊死性潰瘍(膿が付く)で急性扁桃腺炎・インフルエンザ・新型コロナウイルス感染症と同様。すぐに1次救急(救急外来・休日夜間外来)を受診し白血球・好中球数を測定、すぐに治療すれば救命可能。
Keywords
無顆粒球症,好中球,白血球,甲状腺,メルカゾール,プロパジール,チウラジール,副作用,甲状腺機能亢進症,バセドウ病
一般の人は「甲状腺の薬で死ぬ事は少ない」と考えている方が多いです。しかし、甲状腺の薬の副作用をナメテ掛かると大変なことになる可能性があります。
日本全国でメルカゾール無顆粒球症による死亡が2012年で3人、2013年で1人、必ず年間5人前後の頻度で報告されています。(あくまで厚生労働省が把握している数だけです。)
抗甲状腺薬(メルカゾール、プロパジール、チウラジール)無顆粒球症がおきる確率は0.2%~0.5%(要するに200人に1人~500人に1人り)です。何万人に一人ではなく、最大200人に1人も、命に係わる危険な副作用がおこるのです[Drugs R D. 2017 Mar;17(1):91-96.]。宝くじよりも高い確率。
メルカゾールで無顆粒球症がおきる確率は0.31%(約323人に1人)、プロパジール・チウラジールでは0.55%(約182人に1人)とされます。[Nihon Naibunpi Gakkai Zasshi. 1993 May 20;69(5):530-3.]
プロパジール・チウラジールで高確率な理由は、分子量が大きく、分子あたりの薬効が低いため、メルカゾールよりも高用量が必要となるため[Endocr J. 2024 Jul 12;71(7):695-703.]
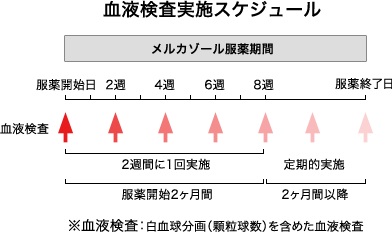
- (最重要)服薬後2-3か月以内で起こる事が多く(2ヶ月以内が80%、3ヶ月以内に86%)、2か月間(できれば3か月間)は2週間に一度白血球数を調べる必要があります。[J Clin Endocrinol Metab. 2013 Dec;98(12):4776-83.]
- (最重要)また、抗甲状腺薬を飲んだり飲まなかったりの不規則な服薬を行うと、服薬開始後十年以上しても無顆粒球症になる場合があります。(Ned Tijdschr Geneeskd. 2011;155:A2430.)
- (重要)さらに、甲状腺機能亢進症/バセドウ病が一度寛解して抗甲状腺薬を中止した後、あるいは寛解していないのに自己中断した後、甲状腺機能亢進症/バセドウ病の再発により抗甲状腺薬を再投与した時にも無顆粒球症がおこる可能性があります。(下記)。
- (重要)抗甲状腺薬をきちんと飲んでいても、甲状腺機能亢進症/バセドウ病が再発してしまい、抗甲状腺薬を増量した場合も無顆粒球症がおこる事があります(下記)。
- (重要)メルカゾールの初期投与量が多い程、無顆粒球症を起こしやすい(下記)。最近、プロパジール、チウラジールでも用量依存性が証明された
- (重要)無顆粒球症を発症する相対リスクは、40歳以上の患者で若年患者の6.4倍になります[Ann Intern Med. 1983 Jan;98(1):26-9.]。
高齢者では、少量のメルカゾールでも無顆粒球症をおこす可能性があります[BMJ Case Rep. 2017 Jul 17:2017:bcr2017220924.](下記)
- (稀)非常に稀なケースですが、抗甲状腺薬を中止後3週間して無顆粒球症をおこした報告があります。メルカゾール10mg=2錠を10日間服薬後自己中断したそうです。(Case Rep Endocrinol. 2015;2015:974524.)
- (稀)非常に稀なケースですが、抗甲状腺薬メルカゾール内服で安定していても、急性エプスタイン‐バールウイルス (EBV) 感染症や新型コロナウイルス感染(COVID-19)で無顆粒球症をきたした報告があります。
甲状腺機能亢進症/バセドウ病が
- 一度寛解して抗甲状腺薬を中止
- あるいは寛解していないのに自己中断
した後、甲状腺機能亢進症/バセドウ病の再発により抗甲状腺薬を再投与した時にも無顆粒球症をおこす場合があります。
正確な機序は不明ですが、1回目の投与で感作が成立し、2回目で異常免疫反応が起きると考えられます。アレルギーと同じような機序です(前項の抗甲状腺薬を飲んだり、飲まなかったりするのと同じ)。
アレルギーと同じく、2回目が例え少量の抗甲状腺薬であっても無顆粒球症は起こります。
抗甲状腺薬を再投与する際は無顆粒球症に対して十分な注意が必要。[Clin Case Rep. 2018 Jul 10;6(9):1701-1703.](第56回 日本甲状腺学会 P1-091 チアマゾール再投与により無顆粒球症を発症した一例)
抗甲状腺薬をきちんと飲んでいても、甲状腺機能亢進症/バセドウ病再発のため、抗甲状腺薬を増量した場合に無顆粒球症を来す可能性があります。(第64回 日本甲状腺学会 10-3 チアマゾール内服5年後に無顆粒球症が出現したバセドウ病の1例)
例えば、維持量が5mg(1錠)あるいは2.5mg(0.5錠)だったメルカゾールを、30mg(6錠)あるいは20mg(4錠)に増量して2か月以内に無顆粒球症がおこった報告(メルカゾールの副作用は用量依存性におこります)。(第58回 日本甲状腺学会 P1-10-2 当院で経験した抗甲状腺薬による無顆粒球症の臨床的検討)
奈良県立医科大学の報告は23 歳女性で、13 歳から10年間メルカゾールを服薬。最終維持量は2.5mg(0.5錠)/日で安定していたが、甲状腺機能亢進症/バセドウ病が再発して20mg/日(4錠)に増量。5 か月後に無顆粒球症を起こしたとの事です。(第57回 日本甲状腺学会 P1-035 チアマゾール投与10 年後に無顆粒球症をきたしたバセドウ病の1 例)
済生会宇都宮病院の報告では、メルカゾール開始6年後に6錠(30mg)から7錠(35mg)へ増量しただけで無顆粒球症を発症したそうです。 (第60回 日本甲状腺学会 P1-4-3 MMI開始後6年後に顆粒球減少症を発症、MMI中止後再度顆粒 球減少を示した1症例)
メルカゾール初期投与量が多い程、無顆粒球症を起こしやすくんまります(容量依存性)。メルカゾール6錠(30mg) で4.11%、4錠(20mg)で4.54%、3錠(15mg) で0.36%の患者が無顆粒球症を発症しました(Endocr J. 2007 Feb;54(1):39-43.)(Thyroid. 2009 Jun;19(6):559-63.)。
筆者の経験では、難治性の甲状腺機能亢進症/バセドウ病でメルカゾール12錠(60mg)、もう一人は10錠(50mg)投与した時に起こりました。いずれも、メルカゾール6錠(30mg)で甲状腺機能正常化せず、約3カ月後の甲状腺全摘手術に向けてメルカゾールを増量した後に無顆粒球症を発症しました。日本で、甲状腺機能亢進症/バセドウ病の手術待ちは、平均3カ月程とされます。無顆粒球症をおこす前に、さっさと手術してくれれば良いのですが、外科医不足、中でも内分泌外科医・甲状腺外科医・頭頚部外科医不足が深刻です。
無顆粒球症がおきるまでの期間は、メルカゾール6錠(30mg)でも、3錠(15mg)でもほぼ同じです。[Endocr J. 2024 Jul 12;71(7):695-703.]
PTU(プロピルチオウラシル;プロパジール、チウラジール)の副作用は長年、容量と無関係とされていましたが、最近の報告で用量依存性が証明されました。[Endocr J. 2024 Jul 12;71(7):695-703.]
筆者の経験でも、1日4錠以上のPTUを数年-数十年服薬している人にANCA関連血管炎が起こるケースはよくあるが、1日2錠以下では見た事が無い)。
PTU(プロピルチオウラシル;プロパジール、チウラジール)150 mg(3錠)/日での無顆粒球症発症率は0.33%だが、300 mg(6錠)/日になると0.81%。
高齢者では、少量のメルカゾールでも無顆粒球症を来す可能性があります。原因として、
- 高齢者の薬物代謝能低下
- ポリファーマシー(多数薬剤内服の害)による副作用発現率の増加[Br J Clin Pharmacol. 2000 Feb;49(2):158-67.]
が考えられます。[BMJ Case Rep. 2017 Jul 17:2017:bcr2017220924.]
無顆粒球症がおこる原因は、いまだ不明です。有力な説は、
- 骨髄毒性
- 好中球のDNA合成阻害
- リンパ球を介して、好中球に対する自己免疫説;抗甲状腺薬がハプテンとなり、抗好中球抗体の形成と補体固定を引き起こす(Br J Haematol. 1989 Jun; 72(2):127-32.)
- 抗原抗体反応による好中球の障害
などですが、特異的なHLA-DRB1*08:03:02遺伝子に起こり易いとの報告もあります(Ann Intern Med 1996;124:490-494.)。
無顆粒球症では、血液中の好中球が著減(500/mm3以下)もしくは消失します。その結果、
- 38℃以上の高熱(熱発せず、好中球減少のみが定期採血で見つかる場合あり)
- 喉(のど)の痛み;口腔・咽頭の壊死性潰瘍(膿が付きまくります)
の症状が起こりますが、それ自体は急性扁桃腺炎・インフルエンザ・新型コロナウイルス感染症(COVID-19)とほぼ同じです。
もし、新型コロナウイルス(COVID-19)感染症と間違われ、「自宅でカロナールを飲んでいろ」と言われたら死んでしまいます。救急外来で必ず薬手帳・薬剤情報、あるいは薬そのもの、採血の結果を見せて、「バセドウ病の薬を開始して間がなく、無顆粒球症の危険があるから白血球を測ってもらえ」と、主治医に言われている旨を伝えなければなりません。
※本当に新型コロナウイルス(COVID-19)感染症の可能性もあるので、白血球・抗原検査どちらも必要ですが・・。
好中球が500/mm3以下まで低下しない時期に抗甲状腺薬を中止すれば軽症で済みます。
抗甲状腺薬の内服開始後、最初の2か月(出来れば3か月)は2週間毎に、白血球数・好中球数(要するに白血球分画)をチェックします。
長崎甲状腺クリニック(大阪)では、肝障害も同時にチェックします。
好中球数が 1000/mm3 (μL) 未満に減少したら抗甲状腺薬(メルカゾール、プロパジール、チウラジール)を直ちに中止し、厳重な経過観察をしなければなりません。
- 好中球数1000/mm3 (μL) 付近に減少
- たとえ好中球数1500/mm3 (μL) 付近であっても急激に減少
すれば投薬中止し、ためらわずG-CSF(顆粒球コロニー形成刺激因子)製剤、ノイトロジン®100 μg 皮下注を行います。
それでも予測困難な無顆粒球症
伊藤病院の報告によると、無顆粒球症を発症した23例の内、発症前2週間以内の顆粒球数(好中球数)が1000/μL以上であった症例は21 例 (91%) [中央値1898 (818-4118) /μL]でした。
無顆粒球症を発症した症例では、2週間以内の顆粒球数(好中球数)がほとんどが正常であり、2週間毎の採血による無顆粒球症発症予測は困難と言えます。ただし、9%のケースでは予測可能だったため、全く無駄とも言えません。
(第55回 日本甲状腺学会 P2-06-04 バセドウ病の抗甲状腺薬による無顆粒球症の発症は2 週間毎の顆粒球検査では予測困難である)
白血球数と顆粒球数を毎週測定した海外の報告でも、無顆粒球症を発症した症例の40%は2週間前の白血球数正常(4200-6500 /μL)、60%は1週間前の白血球数正常(2300-7600 /μL)・顆粒球数(好中球数)正常(100-3500 /μL)であり、全例で無顆粒球症の発生を予測できませんでした。[Endocr J. 2002 Feb;49(1):29-33.]
白血球数正常(WBC 3000/μL 以上)で好中球数のみが低下する無顆粒球症が存在します。その頻度は意外に多く、抗甲状腺薬誘発性無顆粒球症の16.5%を占めるとされます。大抵、WBC 3000~3900/μL ですが、WBC4000/μL以上の場合もあります。 [Thyroid. 2004 Jun;14(6):459-62.][Nihon Naibunpi Gakkai Zasshi. 1993 Oct 20;69(9):1013-6.]
抗甲状腺薬開始前の総白血球数が高ければ、無顆粒球症による好中球減少がおきても、WBC 3000/μL 以上はあり得ると思います。
確かに、甲状腺機能亢進症/バセドウ病の治療を始めたばかりの活動性が高い時に無顆粒球症をおこせば甲状腺クリーゼの診断基準を満たします。クリンルーム、あるいは准クリンルームで無顆粒球症と甲状腺クリーゼ両方を治療する大変な事態になります。そのような報告例では
- メルカゾール6錠(30mg)使用しており、活動性が高い甲状腺機能亢進症/バセドウ病(第61回 日本甲状腺学会O8-1 チアマゾールによる無顆粒球症に感染を合併し甲状腺クリーゼをきたした2例)
- メルカゾール8錠(40mg)を不規則に服薬したアドヒアランス不良の甲状腺機能亢進症/バセドウ病(Acta Endocrinol (Buchar). 2019 Oct-Dec;15(4):522-525.)
- 15歳の小児バセドウ病患者;筆者の推測では、活動性高く、アドヒアランス不良(BMJ Case Rep. 2020 Jul 6;13(7):e235536.)
しかし長崎甲状腺クリニック(大阪)では、メルカゾール6錠(30mg)使用する場合、
- 必ずヨウ化カリウム(KI)2錠(100mg)もしくは1錠(50mg)も同時に投与
- 心拍数110/分以上では、気管支喘息が無い限り、ベータブロッカーも同時に投与
します。そのため、甲状腺ホルモン低下が速く、かつ心臓が保護されているので、無顆粒球症が起きても甲状腺クリーゼには至りません。実際のところ、バセドウ病患者における甲状腺クリーゼと無顆粒球症の同時発症は稀で、そのような理由によると考えられます。
無顆粒球症から回復後に、再度、無顆粒球症を来す場合もあるため、油断はできません[Rev Med Suisse Romande. 1955 Nov 25;75(11):787-91.]。
無顆粒球症がおこり、ヨウ化カリウム(KI)50mg/日に切り替えてG-CSF 75μg/日を5日間投与。6日後、好中球数 5135 /μLに改善。2週間後、2167/μL→4週間後、390/μLに減少。再びG-CSF 75 μg/日を開始して2日後、好中球数 1977 /μLに改善したそうです。(第60回 日本甲状腺学会 P1-4-3 MMI開始後6年後に顆粒球減少症を発症、MMI中止後再度顆粒 球減少を示した1症例)
これでは、一端、無顆粒球症から回復しても安心できません。原因として、
- 「ヨウ化カリウム(KI)50mg/日で甲状腺機能を正常化できず、バセドウ病の活動性が高かった
- 無顆粒球症の遺伝的素因が強かった(ついに甲状腺にもHLA遺伝子診断)
などが考えられます。
早急に、アイソトープ(放射性ヨウ素; I-131)治療・手術療法(甲状腺全摘出)していただくのがベストですが、内分泌外科医・甲状腺外科医・頭頚部外科医の不足、アイソトープ治療施設の不足により迅速な対応が取れないケースも多いと考えられます。
甲状腺と再生不良性貧血を御覧ください。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,浪速区,八尾市,東大阪市も近く。