TSH不適切分泌症候群(SITSH)、難病甲状腺ホルモン不応症(レフェトフ症候群)のことも![橋本病 バセドウ病 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学附属病院(現、大阪公立大学附属病院) 代謝内分泌内科で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
Summary
TSH不適切分泌症候群(SITSH)は甲状腺ホルモン(FT3, FT4)が高いのに甲状腺刺激ホルモン(TSH)が抑制されない状態。SITSHで難病指定の甲状腺ホルモン不応症(レフェトフ症候群、RTH)は常染色体優性遺伝の甲状腺ホルモン受容体β型(TRβ)遺伝子変異(15%は転写共役因子異常)。甲状腺腫、頻脈・心房細動多いが甲状腺機能亢進症状を欠く。色覚異常、サイログロブリン高値。橋本病/甲状腺機能低下症、バセドウ病/甲状腺機能亢進症の合併多く診断・治療を困難に。TSH産生下垂体腺腫と鑑別診断。治療は頻脈強い場合、βブロッカー剤。予後は健常人と変わらず。
Keywords
SITSH,難病,甲状腺ホルモン不応症,レフェトフ症候群,甲状腺ホルモン受容体,T4,TSH,TSH不適切分泌症候群,TSH産生下垂体腺腫,甲状腺
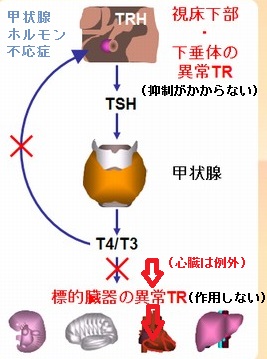
甲状腺ホルモンのFT4(ましてやFT3までも)が少しでも高値の時に、甲状腺刺激ホルモン(TSH)が抑制されないのは異常です。
TSH不適切分泌症候群(SITSH)とは、甲状腺ホルモン(T4, T3)による甲状腺刺激ホルモン(TSH)のネガティブフィードバックの破綻により、甲状腺ホルモンの数値(FT3, FT4)が上昇しているのに、 脳下垂体から分泌される甲状腺刺激ホルモン(TSH)が抑制されない不可解な状態です。
この時、TSHは正常あるいは軽度上昇を示します。
TSH不適切分泌症候群(SITSH)には、以下のような可能性があります。
真のSITSH(TSH不適切分泌症候群)は約20%で
真のSITSH(TSH不適切分泌症候群)のケースは少なく、約80%は
- 無痛性甲状腺炎の経過中:TSHの低下がFT3、FT4上昇に遅れる
- 甲状腺ホルモン剤(チラーヂンS)服薬中:①TSHの低下がFT3、FT4上昇に遅れる②FT4のみ上昇する場合[FT4→FT3の脱ヨード(ヨウ素)反応が低下]
- 偽高値/偽低値(本当のTSH、FT3、FT4は正常だが、異常値に出てしまう)
- 未成年者のFT3高値(未成年者のFT3の正常上限は成人より高値)
(甲状腺専門医以外は知らなくてもよい)TSH不適切分泌症候群(SITSH)は、血清T4によるネガティブフィードバックの破綻
甲状腺専門医以外は知らなくてもよい事ですが、厳密に言うと「TSH不適切分泌症候群(SITSH)は、血清T4によるネガティブフィードバックの破綻」です。甲状腺ホルモン(T4,T3)は血液脳関門 (blood-brain barrier; BBB) を通らないと脳に届きません。T3, T4 が通り抜けるのに、それぞれのトランスポーターが関与しますが、その実体は完全に解明されていません。分かっているトランスポーターは、Organic anion transporting polypeptide (Oatp) family、L-amino acid transporter (LAT) family、monocarboxylate transporter 8 (MCT8) などです[Endocrinology. 2009 Nov;150(11):5153-62.][Front Endocrinol (Lausanne). 2014 Jun 24;5:98.]。いずれもT3 に比べ T4 の輸送活性が高いため、血清T3よりもT4が甲状腺ホルモン(T4, T3)による甲状腺刺激ホルモン(TSH)のネガティブフィードバックの主役になります
よって、「TSH不適切分泌症候群(SITSH)は、主に血清T4によるネガティブフィードバックの破綻」です。
さらに複雑なことですが、視床下部、下垂体の細胞内に取り込まれたT4はT3に変換されて甲状腺刺激ホルモン放出ホルモン(TRH)、甲状腺刺激ホルモン(TSH)の合成を抑制するため、実際にネガティブフィードバックを行うのは細胞内T3です。
以上より、「TSH不適切分泌症候群(SITSH)は、主に血清T4、最終的に脳細胞内T3によるネガティブフィードバックの破綻」になります。
- 甲状腺ホルモン不応症(レフェトフ症候群)とは
- 甲状腺ホルモン不応症(レフェトフ症候群)の頻度
- 難病指定の甲状腺ホルモン不応症(レフェトフ症候群)
- 甲状腺ホルモン不応症(レフェトフ症候群)の分子メカニズム(甲状腺専門医以外は必要無し)
- 甲状腺ホルモン不応症(レフェトフ症候群)の病態
- 甲状腺ホルモン不応症(レフェトフ症候群)の症状
- 甲状腺ホルモン不応症(レフェトフ症候群)と妊娠
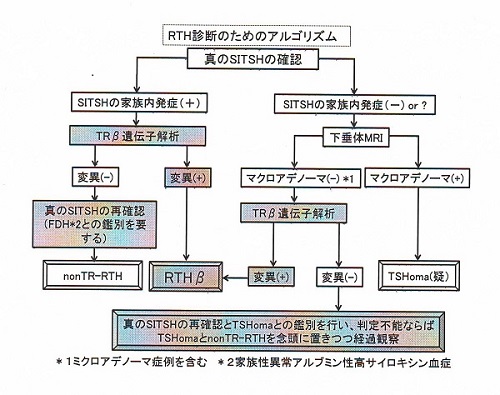
- 甲状腺ホルモン不応症(レフェトフ症候群)の診断
- TSH産生下垂体腺腫と甲状腺ホルモン不応症の鑑別診断
- 甲状腺ホルモン不応症(レフェトフ症候群)の治療
- 甲状腺ホルモン不応症(レフェトフ症候群)の予後
- 甲状腺ホルモン不応症に橋本病(慢性甲状腺炎)、バセドウ病/甲状腺機能亢進症を合併、鑑別要する場合
2015年に指定難病となった甲状腺ホルモン不応症(レフェトフ症候群)は、甲状腺ホルモンの標的臓器への作用が減弱している状態です。遺伝的にβ型甲状腺ホルモン受容体(TRβ)がうまく機能しないことが原因です。
甲状腺ホルモン受容体(TR)遺伝子にはα型(TRα)とβ型(TRβ)の2つがあります。以下の甲状腺ホルモン不応症(レフェトフ症候群:RTH)は、TRβ遺伝子変異によるものです。

甲状腺ホルモン不応症(レフェトフ症候群、resistance to thyroid hormone:RTH)は、常染色体優性遺伝[一家系のみ、常染色体劣性遺伝(J Clin Endocrinol Metab. 1992;74(1):49-55.)]形式のため、50%の確率で遺伝します。
甲状腺ホルモン不応症(レフェトフ症候群)の85%はβ型甲状腺ホルモン受容体(TRβ)遺伝子異常です[Best Pract Res Clin Endocrinol Metab.2007;21(2):277-305.]。
15%は、TRβ遺伝子に変異を認めず、甲状腺ホルモン受容体に結合するコファクター(転写共役因子)の異常が疑われます(nonTR-RTH)が、まだ証明されていません(J Clin Endocrinol Metab. 1996 Dec;81(12):4196-203.)。
※nonTR-RTHの中には、TSH産生下垂体腺腫の前段階が紛れているので注意を要します。(第59回 日本甲状腺学会 専門医教育セミナーⅠ甲状腺ホルモン不応症:RTHβとRTHα)
家系に遺伝子変異を認めない非家族性(散発性)発症で、患者本人だけのde novo TRβ遺伝子変異による甲状腺ホルモン不応症が存在し、全体の約20%とされます。
(第57回 日本甲状腺学会 P2-087 診断までに無痛性甲状腺炎を発症し、甲状腺機能の激しい変化を示した甲状腺ホルモン不応症の一例)(J Clin Endocrinol Metab. 2005 Mar;90(3):1760-7.)
(写真は、サミュエル・レフェトフ博士)
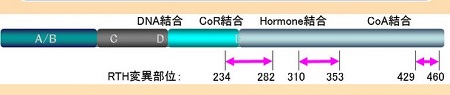
甲状腺ホルモン受容体β型(TRβ)遺伝子変異部位(甲状腺専門医以外は必要無し)
(図)バーチャル臨床甲状腺カレッジより引用
甲状腺ホルモン不応症(レフェトフ症候群)の85%を占める甲状腺ホルモン受容体β型(TRβ)遺伝子の変異部位は、
- 甲状腺ホルモンに結合する部位
- コファクター(転写共役因子)に結合する部位
[コリプレッサー(CoR)あるいはコアクチベーター(CoA)]
のいずれかです。
残り15%は、コファクター(転写共役因子)自体の異常とされます(nonTR-RTH)。[J Clin Endocrinol Metab. 1996 Dec;81(12):4196-203.]
甲状腺ホルモン不応症(レフェトフ症候群)の頻度は、米国におけるスクリーニング調査によると4万人に1人で男女差なしとされます。しかし、実際の報告例数は世界で約1000家系、3000例以上で、正しく診断されていない患者(バセドウ病/甲状腺機能亢進症と診断されているなど)が大多数と考えられます。
日本甲状腺学会が2009年に把握している国内の甲状腺ホルモン不応症(レフェトフ症候群)症例はわずかに98例(71家系)です。日本国内には、診断されないままの甲状腺ホルモン不応症(レフェトフ症候群)症例が多く存在すると考えられます。
橋本病/甲状腺機能低下症、無痛性甲状腺炎、バセドウ病/甲状腺機能亢進症の合併が多く、診断・治療を困難にしている事が一因と考えられます[甲状腺ホルモン不応症に橋本病(慢性甲状腺炎)、バセドウ病/甲状腺機能亢進症を合併、鑑別要する場合]。
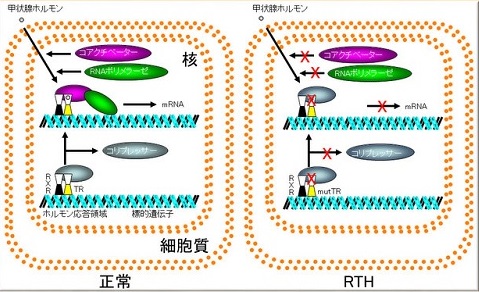
甲状腺ホルモン不応症(レフェトフ症候群)では、甲状腺ホルモン受容体(TR)の
- 甲状腺ホルモン(T3)との結合が弱いため、コリプレッサーが外れない。
- 甲状腺ホルモン(T3)との結合が正常でも、共役因子のコアクチベーターとの結合が弱い。
[甲状腺ホルモン受容体(TR)のコアクチベーター結合部の異常、あるいはコアクチベーター自体の異常(nonTR-RTH)]
そのため、TRが標的遺伝子のTRE(甲状腺ホルモン応答配列)に結合しても転写刺激が伝わりません。これをドミナントネガティブ効果と呼ばれます。(図;バーチャル臨床甲状腺カレッジより引用)
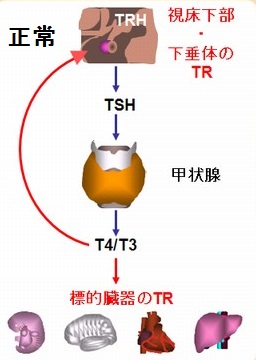
甲状腺ホルモン受容体(TR)は、甲状腺ホルモンが作用を及ぼす標的臓器の細胞核内に存在する受容体です。
TRにはαとβの2種類があり、甲状腺ホルモン不応症はTRβの異常です。異常TRとT3[T4からヨウ素(ヨード)が一つ外れ、TRに結合しやすくなった甲状腺ホルモン]の結合に障害が生じるため、甲状腺ホルモン作用が充分に発現しません。(ただし、優性遺伝では片親の正常TRβも存在するため、全く作用がない訳ではありません)
異常TRは視床下部・下垂体にも存在します。正常人では、FT4は脳血液関門を通過し、2型脱ヨードによりFT3に変換され、視床下部・下垂体のTRに結合し、TRH(TSH放出ホルモン)や下垂体のTSH遺伝子を抑制(ネガティブフィードバック調節)します(FT4のTRへの結合は弱く、FT3が主体)。しかし、異常TRはFT3への結合が悪いため、TSHの抑制が起こりません(FT3によるTSHのネガティブフィードバックの破綻)。これが、TSH不適切分泌症候群(SITSH)起こす原因です。
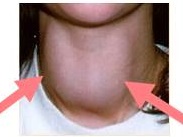
甲状腺ホルモン不応症(レフェトフ症候群)の症状は、
- 甲状腺ホルモンが高値にもかかわらず、甲状腺機能亢進症状を欠きます。
甲状腺ホルモン作用の減弱が甲状腺ホルモン増加により代償されるため(代謝正常の全身型と定義されます)、多くは3.甲状腺腫と2.軽度の頻脈程度で治療を必要としません。しかし、甲状腺中毒症症状が強く、小児期の注意欠陥/多動性障害(ADHD)・成長障害や、成人期の著しい頻脈を示す患者もまれではありません(代謝亢進の下垂体型と定義されます)[Best Pract Res Clin Endocrinol Metab. 2007;21(2):277-305.]
- 例外的に、心臓は①アルファ型甲状腺ホルモン受容体(TRα)経路、②甲状腺ホルモン受容体を介さず甲状腺ホルモンが直接、心筋細胞膜に作用する経路(non-genomic action)が存在するため、動悸、不整脈、収縮期高血圧(上の血圧が高くなる)がおきます。
頻脈のみならず心房細動(Af)を起こす頻度が比較的高く、若年で心原性脳塞栓(心原性脳梗塞)を来した報告もあります[QJM. 201;104(8):705-707.][Endocrinol Diabetes Metab Case Rep. 2018 Sep 25:2018:18-0100.]自覚症状に乏しい症例でも、長期の心臓刺激による慢性心不全を発症することがあります。
伊藤病院の報告では20%に心房細動(Af)を認めるとのことです(第66回 日本甲状腺学会P7-6 TRβ遺伝子変異による甲状腺ホルモン不応症の心臓合併症の臨床像)
- 肺高血圧症もあり得る。心臓同様、甲状腺ホルモンの直接的・間接的な血管への作用と考えられる(甲状腺機能亢進症/バセドウ病が原因で肺高血圧症に)[Physiol Genomics. 2007 Sep 19;31(1):139-57.]
(第67回 日本甲状腺学会 P23-5 肺高血圧症を合併した甲状腺ホルモン不応症(RTH)の一例)
- TSHが持続的に高く、甲状腺を刺激し続けるので甲状腺腫(甲状腺の腫れ)を認めます(66-93%)。そのため、抗サイログロブリン抗体(Tg抗体)が陰性でない限り、血清サイログロブリンも高値になります。(写真)バーチャル臨床甲状腺カレッジより引用
また、I-123 シンチグラフィー、99m-Tcシンチグラフィーも高値になります。
- 橋本病/甲状腺機能低下症、無痛性甲状腺炎、バセドウ病/甲状腺機能亢進症の合併が多く、診断・治療を困難にしています。[甲状腺ホルモン不応症(レフェトフ症候群)が発見されない原因と考えられます]
330人中77人(23.3%)に合併(J Clin Endocrinol Metab. 2010 Jul;95(7):3189-93.)[橋本病(慢性甲状腺炎)、バセドウ病/甲状腺機能亢進症を合併]
- 末梢組織の不応性が、下垂体の不応性より強ければ相対的な甲状腺機能低下症となります。劣性型・ホモ型(両親からTRβ遺伝子異常を受け継ぐ)は、先天性甲状腺機能低下症(クレチン症)の症状(知能発達遅延・低身長・難聴)を来す事があります(代謝低下の全身型と定義されます)[J Clin Endocrinol Metab. 1967;27(2):279-294.]。
下垂体の不応性が、末梢組織の不応性より強ければ相対的な甲状腺機能亢進症となります(代謝亢進の下垂体型と定義されます)。両者を鑑別するには、基礎代謝率を測定するか、症状で判断するかしかありません。
全身倦怠感は甲状腺ホルモン作用の過剰でも不足でも起こるため、 甲状腺ホルモン不応症(レフェトフ症候群)においてはどちらか判別するのが非常に難しいです。相対的な甲状腺機能低下症なら甲状腺ホルモン剤(チラーヂンS)補充すれば全身倦怠感が改善するはずですが、症状2.のように心臓への影響が出るため危険です。それに、もし相対的な甲状腺機能低下症でなく相対的な甲状腺機能亢進症だったら、全身倦怠感がさらに増悪します。
甲状腺ホルモンは胎児期における脳神経の形成に必要不可欠で、眼も脳の一部であるため甲状腺ホルモンの影響を強く受けます。
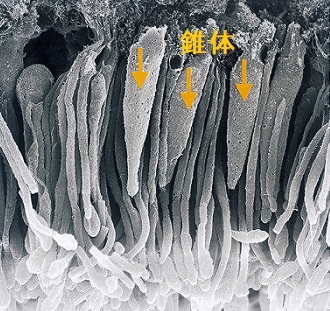
網膜外層の走査型電子顕微鏡写真の矢印は錐体と呼ばれます。錐体内で発現するオプシンの異常で、色覚異常が生じます。胎児期における錐体の発達、特に赤色・緑色を感知する錐体には甲状腺ホルモンが関与します。(Proc Natl Acad Sci U S A. 2014 Mar 4;111(9):3602-7.)
甲状腺ホルモン不応症(レフェトフ症候群)では錐体の異常、特にL-錐体とM-錐体の反応低下、S-錐体の反応増加が認められます。(J Clin Endocrinol Metab. 2017 Jul 1;102(7):2620-2627.)(Ophthalmic Genet. 2012 Dec;33(4):187-95.)。
甲状腺ホルモン不応症(レフェトフ症候群)の遺伝子変異(p.R338W、p.R429W )は認めるものの、通常のX染色体劣性の色覚異常(色弱・色盲)遺伝子(OPN1LW-OPN1MW遺伝子)には異常が無かったそうです。(Ophthalmic Genet. 2012 Dec;33(4):187-95.)
以上より、甲状腺ホルモン不応症(レフェトフ症候群)は、
- 代謝正常の全身型
- 代謝亢進の下垂体型
- 代謝低下の全身型
に分類されます。症状2.3.は共通。よって、代謝低下の全身型でも症状2(頻脈、収縮期高血圧)が起こり得ます。
甲状腺ホルモン不応症(レフェトフ症候群)とTSH産生下垂体腺腫の症状の違い
甲状腺ホルモン不応症(レフェトフ症候群)とTSH産生下垂体腺腫における症状の違いを伊藤病院が報告しています。
| 甲状腺ホルモン不応症(レフェトフ症候群) | TSH産生下垂体腺腫 | |
| 症例数 | 38家系45例(女性33例, 男性12例) | 28例(女性20例,男性8例) |
| 初診時年齢中央値 | 29歳(10-74) | 45歳(19-67) |
| 下痢 | 8.9% | 0% |
| 不整脈 | 20.0%[心房細動(Af) 17.8%, 心室性期外収縮 2.2%] | 3.57% |
なぜ甲状腺ホルモン不応症(レフェトフ症候群)で下痢が多いか不明です。両群でFT3とTSH値に有意差は無いのが前提なので、FT3のホルモン作用が低下する甲状腺ホルモン不応症(レフェトフ症候群)は、逆に便秘になるはずです。腸・消化器官の甲状腺ホルモン受容体に答えがあるのでしょうか?
甲状腺ホルモン不応症(レフェトフ症候群)では不整脈の出現率が高い結果でした。心房細動(Af) の頻度は、80歳代の日本人における有病率3.2%を大きく上回りました。これも下痢症状と同様、TSH産生下垂体腺腫を上回る理由は不明です。(第61回 日本甲状腺学会O3-1 甲状腺ホルモン受容体β(TRβ)遺伝子変異による甲状腺ホルモ ン不応症(RTH)の臨床像)
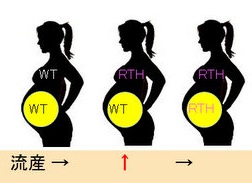
甲状腺ホルモン不応症(レフェトフ症候群)女性が、遺伝子変異を持たない正常児を妊娠した場合、胎児は母体の過剰な甲状腺ホルモンによって甲状腺中毒症をおこし、流産率が増加、低出生体重児の原因になります[JAMA. 2004;292(6):691-695.]。
母体も胎児も両方が、甲状腺ホルモン不応症(レフェトフ症候群)なら、問題は起こらないのです。
RTH;甲状腺ホルモン不応症(レフェトフ症候群)の母体、あるいは胎児
WT;正常なの母体、あるいは胎児
(図;バーチャル臨床甲状腺カレッジより引用)
甲状腺ホルモン不応症(レフェトフ症候群)女性の妊娠管理に対するガイドラインは存在しません。胎児の遺伝子型を調べるため、絨毛膜絨毛生検を行うべきか問題になります(現時点で明確な答えはありません)。「母体の過剰な甲状腺ホルモンが、胎児に有害作用をもたらすか」慎重に経過を見た上で決める事となります。(Thyroid. 2014 Nov;24(11):1656-61.)
そもそも、正常妊娠であっても、甲状腺ホルモン結合グロブリン(TBG)の増加によって、妊娠中~後期は甲状腺ホルモン(FT4, FT3)が低下します(正常妊娠中の甲状腺ホルモン)。軽度の甲状腺ホルモン不応症(レフェトフ症候群妊婦なら、丁度良い具合になるかもしれません。
TSH産生下垂体腺腫がないことを証明せねばなりません。ただし、非機能性下垂体腺腫(インシデンタローマ)を合併した報告は多く(J Clin Endocrinol Metab. 2015 Jul; 100(7):2511-4.)(Thyroid. 2016 Dec;26(12):1804-1806.)(Thyroid. 1996 Dec;6(6):619-25.)、極めてまれに、甲状腺ホルモン不応症にTSH産生下垂体腺腫を合併した報告もあります。
- 家族性がある(甲状腺ホルモン不応症でも家族性が見つかっていない場合もあります)
- TRH負荷試験;TSH産生下垂体腫瘍の8%はTRHに反応するため、甲状腺ホルモン不応症と決めつけるのは危険です。
ダイナミック下垂体MRI;下垂体の偶発腫瘍(インシデンタローマ)は、かなり多く(下垂体腫瘍の約10%)、TSH産生下垂体腫瘍は稀(下垂体腫瘍の約1%)なので、下垂体腫瘍が見つかってもTSH産生下垂体腫瘍と即断してはいけません。
保険適応外検査(TSHのαサブユニット、あるいはαサブユニット/TSHモル比正常)
※血中の性ホルモン結合蛋白(SHBG)は、全身の代謝亢進により両者で上昇するため鑑別にならない
- T3抑制試験:甲状腺ホルモン不応症(レフェトフ症候群)は、T3製剤で部分的にTSHが抑制されます。
現代の医学で遺伝子治療は不可能なため、必要に応じた対症療法を適時を行います。
ほとんどの甲状腺ホルモン不応症では、甲状腺ホルモン作用の減弱が甲状腺ホルモン増加により代償されるため、代謝は正常です。せいぜい甲状腺腫と軽度の頻脈くらいなので治療を必要としません。
しかし、以下の場合は、適時治療が必要
- 甲状腺機能低下症状が顕著な場合、
①成人では、代謝マーカー[体重、コレステロール、CK(CPK)、フェリチンなど]、睡眠中の脈拍数等を指標に、
②小児では、骨年齢、成長曲線、精神発達を考慮しながら
甲状腺ホルモン剤(LT4;レボチロキシン、チラーヂンS)補充を行います
ただし、頻脈が増悪する時はβブロッカー剤等を併用します
- TSHが高く甲状腺腫が大きい場合、少量の合成T3(LT3;トリヨードサイロニン、チロナミン®)投与がTSH抑制と甲状腺の縮小に有効です。ただし、LT3は心臓を直接刺激するため、頻脈増悪した時は、βブロッカー剤を併用します
- 頻脈も含めて甲状腺機能亢進症状が強い場合[心房細動(Af)をおこしている場合も含めて]、②不十分なら、TSH分泌を低下し甲状腺ホルモンレベルを下げる;ドパミン作働薬のブロモクリプチン(パーロデル®)、カベルゴリン(カバサール®)、ソマトスタチン誘導体(保険適応外かつ高額で使用難)
①βブロッカー剤を投与[喘息があればヘルベッサー(ジルチアゼム)][Endocrinol Diabetes Metab Case Rep. 2018 Sep 25;2018:18-0100.]
③抗甲状腺薬(メルカゾール、プロパジール、チウラジール)を投与して甲状腺ホルモンを低下させるとTSH分泌は亢進し、甲状腺腫の増大・下垂体TSH産生細胞の過形成・下垂体腺腫形成を引き起こす危険性があるため避けます
ただし、メルカゾール+カベルゴリンの治療報告はある[Mol Diagn. 2004;8(3):163-9.]
④抗甲状腺薬(メルカゾール)と甲状腺ホルモン剤(レボチロキシン:チラーヂンS)の併用(ブロック補充療法)[第65回 日本甲状腺学会 HS1-3 下垂体優位型甲状腺ホルモン不応症に対しBlock & T4-replacement療法を試みた1例]。難治性でないバセドウ病に乱用するのは問題ですが、このような場合にこそ使用すべき治療法です。
⑤放射性ヨウ素(I-131)治療後甲状腺ホルモン剤(レボチロキシン:チラーヂンS)投与[J Clin Endocrinol Metab. 1994 May;78(5):1253-6.]
心臓は1型脱ヨウ素酵素(DIO 1)・2型脱ヨウ素酵素(DIO 2)が最も少ないため血中T3への依存が大きく、一方、甲状腺は同酵素が最も多い[Endocr Relat Cancer. 2018 Dec 1;25(12):R625-R645.]。④⑤とも、その事を利用してFT3/FT4比を下げる発想です。ブロック補充療法)も放射性ヨウ素(I-131)治療も甲状腺全摘手術と同じく、甲状腺が直接分泌するT3(T3全体の20%)をカットできる利点があります。
⑥同じ発想でバセドウ病を合併しているなら甲状腺全摘手術し、甲状腺ホルモン剤(レボチロキシン:チラーヂンS)でコントロールすれば、頻脈は改善する可能性が高いと推察されます。[J Med Invest. 2015;62(3-4):268-71.]
⑦甲状腺ホルモンアナログTRIAC(トライアック)は、T3(活性型の甲状腺ホルモンであるトリヨードサイロニン)の誘導体であり、血中半減期が非常に短い。TRIAC(トライアック)のTSH分泌抑制作用を、甲状腺ホルモン不応症(レフェトフ症候群)の治療に使う試みがあるも、半減期が短く、効果が持続しないのが欠点。しかも日本でTRIAC(トライアック)の入手は困難です。[J Endocrinol Invest. 2005 Jul-Aug;28(7):657-62.][Thyroid. 2012 Oct;22(10):1069-75.][J Endocrinol Invest. 2005 Jul-Aug;28(7):657-62.]
甲状腺ホルモン不応症患者に対する甲状腺摘出後の甲状腺ホルモン補充療法
甲状腺ホルモン不応症患者が、甲状腺癌/甲状腺腫瘍などで甲状腺摘出した後は、どのように甲状腺ホルモン補充療法を行うか?
もちろん、代謝マーカーは指標の一つですが、九州の田尻クリニックは、手術前のTSH(甲状腺刺激ホルモン)値を指標にして甲状腺ホルモン補充療法量を調整するようです。[第58回 日本甲状腺学会 P1-10-6 腺腫様甲状腺腫に対して甲状腺全摘を行った甲状腺ホルモン不応症(RTH)の一例:甲状腺ホルモン補充量の目安について]
熊本大学でも同様に、手術前のTSH(甲状腺刺激ホルモン)値を指標にして甲状腺ホルモン補充を行ったそうです[Endocrinol Diabetes Metab Case Rep. 2016;2016:160003.]。
甲状腺ホルモン不応症(レフェトフ症候群)の予後は、健常人と変わらないとされていました。しかし、最新の報告では、
- (原因を問わない)全死因死亡(ハザード比[HR] 2.84、95%CI 1.59-5.08)
- 心房細動(HR10.56、95%CI 4.72-23.63)
- 心不全(HR 6.35、95%CI 2.26-17.86)
- 心血管死、急性心筋梗塞、心不全、脳卒中(HR 3.49、 95%CI 2・04-5・99)
- 心血管障害の発症年齢の中央値は、対照群(67歳、65-70)と比較して、甲状腺ホルモン不応症(レフェトフ症候群)患者群(56歳、95%CI 44-65)で11年早かった
- 診断時FT4濃度と心血管障害または死亡率の間に正の関連を認める
[Lancet Diabetes Endocrinol. 2023 Sep;11(9):657-666.]。
甲状腺ホルモン不応症類縁疾患(甲状腺ホルモン抵抗症とも呼ばれます)として、
- TRα(甲状腺ホルモン受容体アルファ)異常症(末梢型甲状腺ホルモン不応症)
- アラン・ハーンドン・ダッドリー症候群 [monocarboxylate transporter 8(MCT8)異常症];FT4は減少、FT3は増加
- SBP2遺伝子異常症 [selenocysteine insertion-sequence binding protein 2(SBP2)異常症];FT4は増加、FT3は減少
があるが、甲状腺ホルモン不応症(レフェトフ症候群)とは臨床像が異なる。
甲状腺関連の上記以外の検査・治療・知見 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,生野区,天王寺区,浪速区も近く。