不妊症/習慣性流産・不育症/TSHと甲状腺機能低下症[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。不妊治療を行う産婦人科・レディースクリニックと提携して妊活中の甲状腺管理を行っています。
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学医学部附属病院(現、大阪公立大学医学部附属病院) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
TSH(甲状腺刺激ホルモン)↑(≧2.5 μIU/mL)
≒ プロラクチン(PRL)[妊娠させないホルモン]↑
≒ 相対的にLHとFSH[妊娠に必要な卵胞・黄体刺激ホルモン]↓
→不妊・不育症・流早産
※この理屈を知って入れば、TPO抗体がどうのなんて関係ないのです[米国甲状腺学会ガイドライン2017の欠陥 ]。
Summary
不妊治療患者の10数%は甲状腺が原因。潜在性・顕在性甲状腺機能低下症によるTSH(脳下垂体から出る甲状腺刺激ホルモン)上昇でプロラクチン(PRL)[妊娠させないホルモン]も上昇。TSH≧2.5μIU/mLでの流産率は30%以上。抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陽性では妊娠が進むと甲状腺ホルモン低下が顕著になり流産率増加。橋本病女性のヨード(ヨウ素)過剰摂取は甲状腺機能低下症を増悪。甲状腺ホルモン剤(チラーヂンS)補充で妊活中、妊娠前期TSH<2.5、中期・後期TSH<3.0μIU/mLを維持すれば、甲状腺だけが原因の不妊・流産・不育症は解決。
Keywords
不妊症,習慣性流産,甲状腺,橋本病,甲状腺機能低下症,甲状腺ホルモン,TSH,プロラクチン,チラーヂン,TPO抗体
衝撃的事実
不妊治療専門クリニックで治療されている方の10数%は、実は甲状腺が原因とされます。
- 習慣性流産(反復性流産)・不育症、不妊症の約20%は橋本病の自己抗体[自分の甲状腺を破壊する抗体;抗サイログロブリン抗体(Tg抗体)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]が原因との報告がありますが、一方で関係ないとの意見もあります(最近では、これらの抗体は無関係で、下記の甲状腺ホルモン自体の問題との結論になっています)。
しかしながら、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性妊婦では、妊娠が進むにつれ、甲状腺ホルモン低下が顕著になり、流産・不育症の危険は増していきます。
- また、習慣性流産(反復性流産)・不育症、不妊症の10数%は軽度の甲状腺ホルモン不足(潜在性甲状腺機能低下症)が原因とされ、ほぼ確定的です。しかも、流産リスクは中等度以上の甲状腺機能低下症(顕性甲状腺機能低下症)と同程度とされます。
※習慣性流産(反復性流産)とは3回以上流産する場合、不育症とは連続して2回以上流産・死産(生後1週間以内の新生児死亡を含む)を繰り返す場合で、甲状腺異常の他、糖尿病、卵管狭窄・閉塞、抗リン脂質抗体症候群、子宮形態異常、凝固因子異常などの原因がありますが、原因不明の場合も多いです。
潜在性甲状腺機能低下症で不妊症・習慣性流産・不育症
甲状腺ホルモン(FT3,FT4)は正常だが、TSH(脳下垂体から出る甲状腺刺激ホルモン)が高値の状態を「潜在性甲状腺機能低下症」と言います。潜在性甲状腺機能低下症は女性に多いです。

習慣性流産(反復性流産)・不育症、不妊症の10数%に、潜在性甲状腺機能低下症が存在すると報告されます。厚生労働省の統計では、日本人女性の流産率は約13-15%ですが、上條甲状腺クリニックの上條桂一先生によると、TSH≧2.5の流産率は30%以上とされます(上條甲状腺クリニックの甲状腺疾患Q&A)。
そして、甲状腺ホルモン剤[レボチロキシン(チラーヂンS)]補充治療により出産できる確率は上がります[Endocr Pract. 2010 Sep-Oct;16(5):792-7.]。
韓国の甲状腺研究者の報告では、治療による出産率は50%とされます[Fertil Steril. 2011 Apr;95(5):1650-4.]。
※100%にならないのは、甲状腺以外の原因も同時に持っているからです(例えば、加齢による卵子の劣化、女性ホルモン・子宮自体の問題、夫の精子との相性)
甲状腺専門医による適切な治療で、甲状腺が原因の不妊については解決できます。
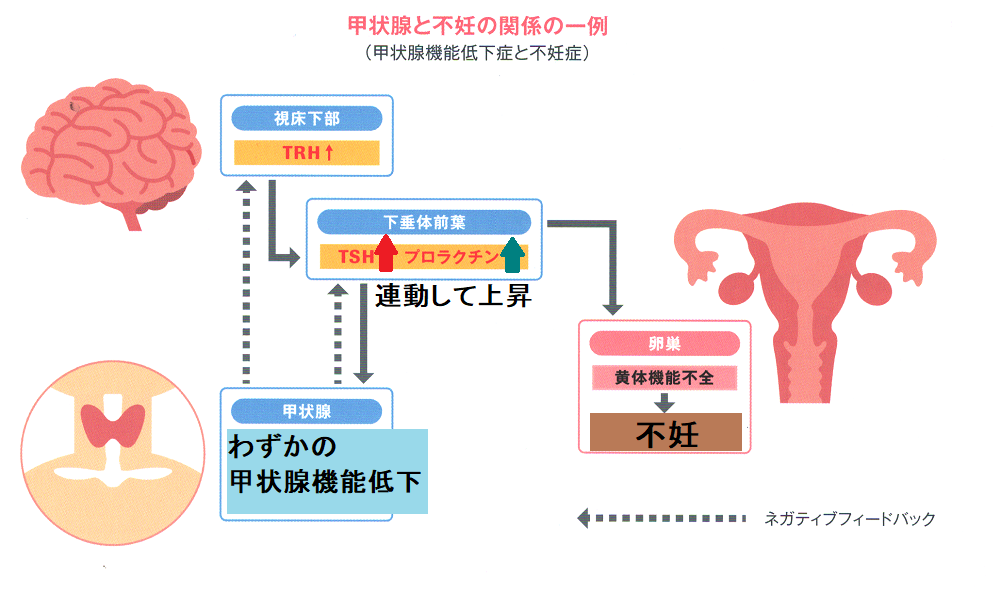
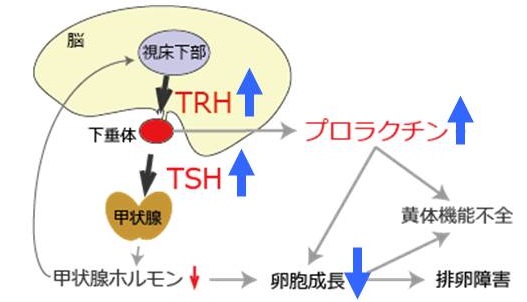
どうして、潜在性甲状腺機能低下症で不妊症・習慣性流産・不育症になるの?
”妊娠させないホルモン”のプロラクチン(PRL)上昇
脳下垂体ホルモンの1つで、乳汁分泌をおこし、一方で妊娠を妨げるプロラクチン(PRL)[妊娠させないホルモン]は、TSH(甲状腺刺激ホルモン)と脳内での調節機構が同じです(不妊・生理不順 高プロラクチン血症)。
プロラクチン(PRL)[妊娠させないホルモン]上昇は、相対的なLH(黄体形成ホルモン)、FSH(卵胞刺激ホルモン)低下→プロゲストロン(黄体ホルモン)、エストラジオール(E2)[妊娠ホルモン]低下を起こします。
橋本病(慢性甲状腺炎)など甲状腺機能低下症では、
甲状腺ホルモン不足→下垂体-甲状腺フィ-ドバック機構によるTRH(TSH放出ホルモン)上昇→TSHとプロラクチン(PRL)上昇がおこり、妊娠し難く、かつ受精しても妊娠を維持出来なくなります。
甲状腺ホルモン剤(チラーヂンS)で、どれ位プロラクチン(PRL)[妊娠させないホルモン]が低下するか?
甲状腺ホルモン剤(チラーヂンS)治療で実際、どれ位プロラクチン(PRL)[妊娠させないホルモン]が低下するのでしょうか?報告では、妊娠希望女性21例、
- 年齢34.8±7.5歳
- 血中TSH値 5.44±2.41 μIU/mL
- 血中PRL値 25.5±13.1 ng/mL
甲状腺ホルモン剤(チラーヂンS)を平均35μg 投与にて、
- 補充後血中TSH値 1.66±0.96 μIU/mL
- 補充後血中PRL値 20.8±10.6 ng/mL
有意な低下を認めた(P<0.05)そうです。簡単に考えると 血中TSH値 3~7 μIU/mL を、2.5 μIU/mL 未満にすれば、プロラクチン(PRL)は平均5 ng/mL (約20%)低下する事になります(これは大きい!)。
(第60回 日本甲状腺学会 P1-2-1 妊娠希望の潜在性甲状腺機能低下症患者に対する甲状腺ホルモン 補充療法前後の血中プロラクチン濃度の変化)
わずかなプロラクチン(PRL)上昇も不妊の原因になるため(潜在性高プロラクチン血症)、重要な事だと思います。
TSH(甲状腺刺激ホルモン)が、子宮内膜NK(ナチュラルキラー)細胞を活性化
TSH(甲状腺刺激ホルモン)が、子宮内膜NK(ナチュラルキラー)細胞を活性化するとの論文があります。NK(ナチュラルキラー)細胞は血液中の癌細胞やウイルス感染細胞を排除するリンパ球で、子宮内に移動、子宮内膜NK細胞となって胎児を守ります。しかし、NK(ナチュラルキラー)細胞活性が強くなり過ぎると、胎児を排除する方向に働きます。[Clin Rev Allergy Immunol. 2010 Dec;39(3):176-84]
では、甲状腺ホルモン剤(チラーヂンS)をどこまで増やせばいいの?
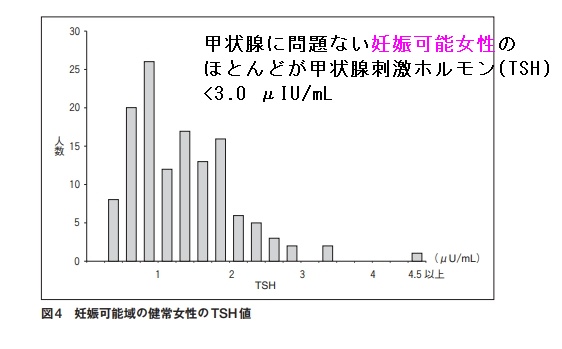
妊娠可能かつ甲状腺の病気がない健康女性で、TSH(甲状腺刺激ホルモン)は0.39(ほぼ0.4)~3.0 μIU/mL (95%信頼区間)です(日本甲状腺学会雑誌 5;66,2014)。
そこで、男女・年齢を問わない一般的なTSHの正常上限値 5.0 μIU/mL を基準にせず、甲状腺ホルモン剤(チラーヂンS)でTSHを 3.0 μIU/mL 未満にすると、84.1%が妊娠し、最終的に59.4%が出産したそうです(Endocr J. 2015;62(1):87-92.)。
※ちなみに、この論文は日本のもので、TSHのみが妊娠に関与し、橋本病抗体[抗サイログロブリン抗体(TgAb)・抗甲状腺ペルオキシダーゼ抗体(TPOAb)]は無関係とされます。
長崎甲状腺クリニック(大阪)では、米国甲状腺学会のガイドラインに乗っ取り、妊活中~着床直前―妊娠前期で推奨されるTSH<2.5になるよう、さらに厳格に調整します。
甲状腺ホルモン剤(チラーヂンS)補充開始量の目安
| 妊娠前TSH(μIU/mL) | チラーヂンS補充量(μg) |
|---|---|
| 2.5-3.0 | 12.5 |
| 3.0-3.5 | 18.75 |
| 3.5-4.0 | 25 |
| 4.0以上 | 37.5 |
長崎甲状腺クリニック(大阪)では、表を参考に初期量(補充開始量)を設定しています。
ただし、チラーヂンSは吸収率に、かなり個人差があり、また、患者さんの血圧・脈拍などを考慮せねばならないため、あくまで目安です。
その後は、定期的にTSH、測定間隔によって甲状腺ホルモン本体のFT4を測定し、維持量を調整します。
甲状腺ホルモン剤(チラーヂンS)補充量は変動する
TSH<2.5 μIU/mL を維持するには、手間がかかります。一度、TSH<2.5 μIU/mL になったからと言って、同じ量の甲状腺ホルモン剤(チラーヂンS)をそのまま続ければ良いのではありません。
TSHの値は
- 寒さ(冬場)(Clin Biochem. 2018 Sep;60:59-63.)
- 産婦人科で投与する不妊治療薬(排卵誘発剤、卵胞ホルモン剤、黄体ホルモン剤、ゴナドトロピン製剤)、子宮卵管造影検査(HSG)で使用するヨード造影剤
により上昇します。寒くなったら、あるいは不妊治療薬を増やしたら、いつの間にかTSHが2.5 μIU/mL を超えているのはよくある事です。不妊治療薬を増やすのが最優先なので仕方ありませんが、増やせば増やす程、甲状腺が原因の不妊が発生するため甲状腺ホルモン剤(チラーヂンS)を適時増量します。
長崎甲状腺クリニック(大阪)では、妊活女性の甲状腺ホルモン剤(チラーヂンS)投与量を、よほど安定した方以外は2カ月に1回、TSHを測定して決めます。(かなり不安定な方は1カ月に1回が目安)
甲状腺ホルモン剤(チラーヂンS)を増やせば出産できるの?
甲状腺ホルモンが正常でも、橋本病の自己抗体[自分の甲状腺を破壊する抗体;抗サイログロブリン抗体(Tg抗体)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]が高い女性は不妊症/習慣性流産・不育症/出産後甲状腺炎をおこす確率が高いと言われてきました。
しかし、最近では、
- 橋本病の自己抗体自体は流早産・不育症に関係なく、甲状腺ホルモンの多い少ないのみが関係する
- 抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性妊婦では、妊娠が進むにつれ、甲状腺ホルモン低下が顕著になり、流産・不育症の危険は増していくため、適切な甲状腺ホルモン剤(チラーヂンS)の増量が必要不可欠です。
(適切に甲状腺ホルモン補充療法をおこなえば、抗サイログロブリン抗体(Tg抗体)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]があっても流産率は上がりません)
- 抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性妊婦では、出産後甲状腺炎を起こし易い(出産後甲状腺炎)
と言う事になっています。
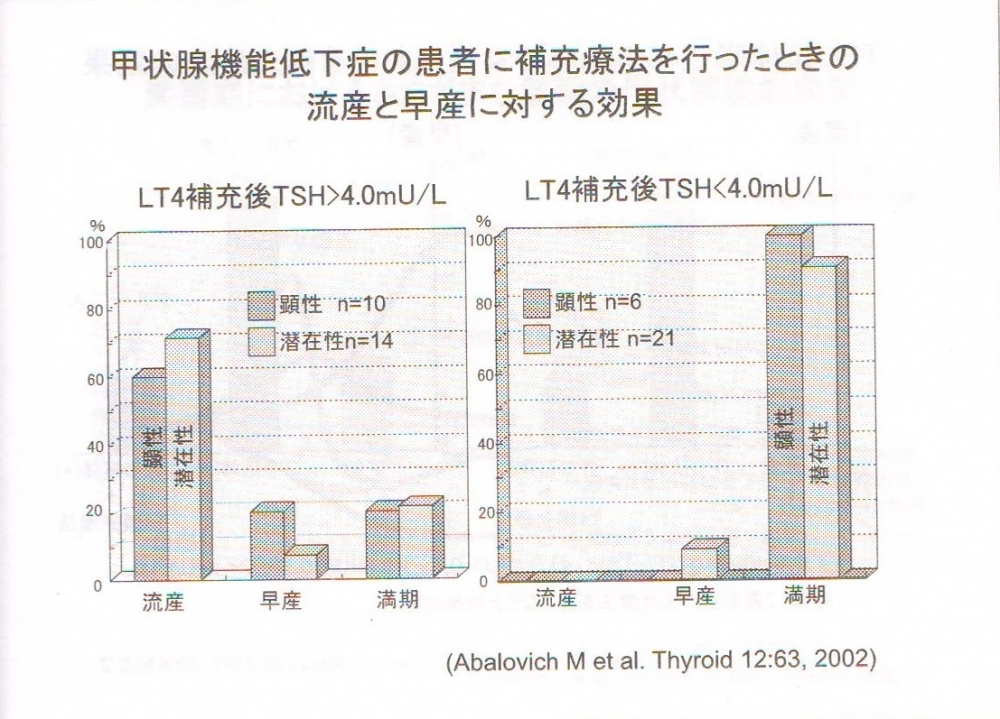
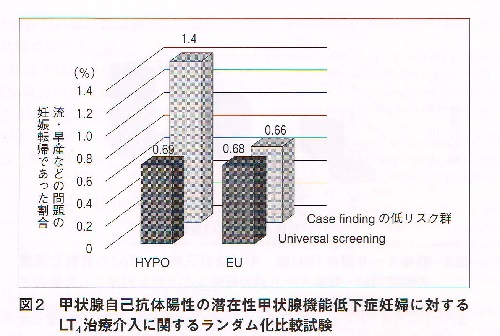
表は、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性妊婦(妊娠12週未満)にTSH<2.5 μIU/mL になるよう甲状腺ホルモン補充療法行った有名な研究です。(J Clin Endocrinol Metab. 2010,95,1699-1707)
HYPO(甲状腺機能低下症妊婦)かつUniversal screeningが甲状腺ホルモン補充療法を行った妊婦(左前方)。
HYPOかつCase findingの低リスク群が甲状腺ホルモン補充療法しなかった妊婦(左後方)。
EUは何もしない正常妊婦(右)
TSH<2.5 μIU/mL になるよう甲状腺ホルモン補充療法行うと、例え抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性であっても、流早産率は正常妊婦と同じになります。
結論として、
抗甲状腺ペルオキシダーゼ抗体(TPO抗体)自体は不妊症・習慣性流産(反復性流産)・不育症に直接関係なく、甲状腺機能(ホルモン値)TSH<2.5 μIU/mL であるのが重要。
以上の結果が、現在の米国甲状腺学会ガイドライン2011-2017の元になっています。日本では、治療基準(ガイドライン)が未だに作られていません。
長崎甲状腺クリニック(大阪)では、米国甲状腺学会ガイドラインを参考にし、かつ、その重大な欠陥を修正したうえで、流産・不育症の確率を下げるための甲状腺ホルモン(チラーヂンS)補充療法を行います。
※ただし、甲状腺無関係の健常日本人妊婦の流産率は約13-15%(厚生労働省の統計)ですので、甲状腺ホルモン補充しても、甲状腺以外の原因で流産・不育症が起こる可能性はあります。
一般的には、米国甲状腺学会ガイドライン2017に準じて
- 妊娠前期(13週まで):甲状腺刺激ホルモン(TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 <3.0 μIU/mL
になるようコントロールします[Thyroid. 2017 Mar;27(3):315-389.]。
※米国甲状腺学会ガイドライン2017には重大な欠陥があります(不妊治療中・妊娠中の甲状腺機能低下症/橋本病女性における米国甲状腺学会ガイドライン2017の欠陥)。
米国甲状腺学会ガイドライン2017の重大な欠陥を回避するための長崎甲状腺クリニック(大阪)管理基準は、、
抗甲状腺ペルオキシダーゼ抗体(TPO抗体)の有無にかかわらず、かつ胎児・母体両方へ配慮して
- 妊娠前期(13週まで):甲状腺刺激ホルモン0.5< (TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 0.5< (TSH) <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 0.5< (TSH) <3.0 μIU/mL
となります。(橋本病/甲状腺機能低下症妊娠の管理基準)
日本人はヨウ素(ヨード)を過剰摂取する食生活が普通です。橋本病女性がヨウ素(ヨード)過剰摂取を続けると、甲状腺ホルモン合成が抑制され(持続性ウォルフチャイコフ効果)、甲状腺機能低下症が悪化します[ヨウ素(ヨード)と甲状腺 ]。甲状腺機能低下症は前述の通り、不妊症・習慣性流産・不育症の原因となります。
また、橋本病女性でも、橋本病でない女性でも、ヨウ素(ヨード)過剰摂取は甲状腺組織の破壊を促進し、妊娠後の甲状腺ホルモン必要量の増加(非妊娠時の1.3-1.5倍)をまかなうべき予備力を低下させます。
日本人における1日のヨウ素(ヨード)平均摂取量は0.5mg-3mgとされ、厚生労働省の推奨値0.13mg、上限値2.2mgを超えています(Thyroid 18: 667-668,2008)。WHO(世界保健機構)の勧告によると、1日のヨウ素(ヨード)推奨量は250μg(0.25mg)で、
- 妊娠時は500μg(0.5mg)以上を過剰摂取
- 非妊娠時は300μg(0.3mg)以上を過剰摂取
(Geneva, World Health Organization,2007)
としているため、妊娠時・非妊娠時とも日本人はヨウ素(ヨード)過剰摂取なのです。
- 甲状腺の病気がない健康な人でさえ、1日のヨウ素(ヨード)摂取量が1.5mg(1500μg)を超えると甲状腺機能低下症をおこします(Metabolism. 1988 Feb;37(2):121-4.)
- 橋本病をはじめ甲状腺が悪い方では、ヨウ素(ヨード)摂取量が一日0.5mg(500μg)以上になると甲状腺機能に異常が起こります(Am J Clin Nutr. 2012 Feb;95(2):367-73.)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,生野区,東大阪市,天王寺区,浪速区,生野区も近く。