妊娠と橋本病/甲状腺機能低下症[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺超音波 甲状腺機能低下症 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
妊娠・出産の基礎的な内容は妊娠/出産/授乳と甲状腺 を御覧ください。
プレコンセプションケア(Preconception care)とは、妊娠を考えながら健康あるいは病気に向き合うことです。妊娠を考えている橋本病/甲状腺機能低下症女性は、妊娠中何が起こるのか、何に注意するのかを事前に知り、妊娠に対する万全の備えを整えるべきです。それには、甲状腺専門医による厳格な指導・管理が必要です。
甲状腺疾患を持つ妊婦は、適切な治療と管理を欠かせば胎児に悪影響が及ぶため、「特定妊婦」として甲状腺専門医による定期的な検査と管理を継続することが必要です.
Summary
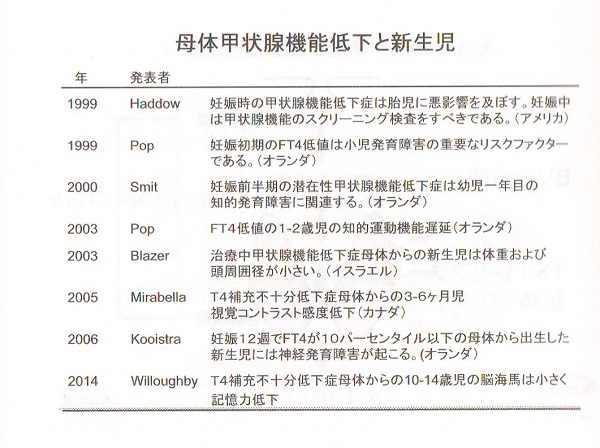
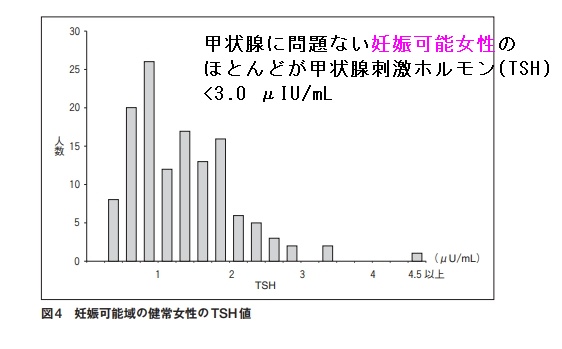
橋本病/甲状腺機能低下症妊婦は妊娠期間中、甲状腺専門医による厳格な管理を要す。甲状腺ホルモン剤(チラーヂンS)が妊娠前の1.3-1.5倍必要。不足は胎児脳神経の発達不良、流早産の原因。米国甲状腺学会ガイドラインに準じ妊娠前期(13週まで)甲状腺刺激ホルモン(TSH)<2.5μIU/mL、中期(14週~27週)・後期(28週~41週)<3.0μIU/mLにコントロールすれば、甲状腺が原因の流早産は解除。抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陽性妊婦は、妊娠が進むにつれ甲状腺ホルモン低下か顕著になり、流早産の危険が増す。
Keywords
甲状腺機能低下症,橋本病,甲状腺腫瘍,妊娠,甲状腺,TSH,甲状腺ホルモン,チラーヂンS,流産,TPO抗体
橋本病/甲状腺機能低下症妊娠(本ページ)
妊娠中の甲状腺腫瘍
出産後
授乳
中枢性甲状腺機能低下症(脳下垂体・視床下部が原因の甲状腺機能低下症)妊娠
妊娠・出産の基礎的な内容は妊娠/出産/授乳と甲状腺を御覧ください
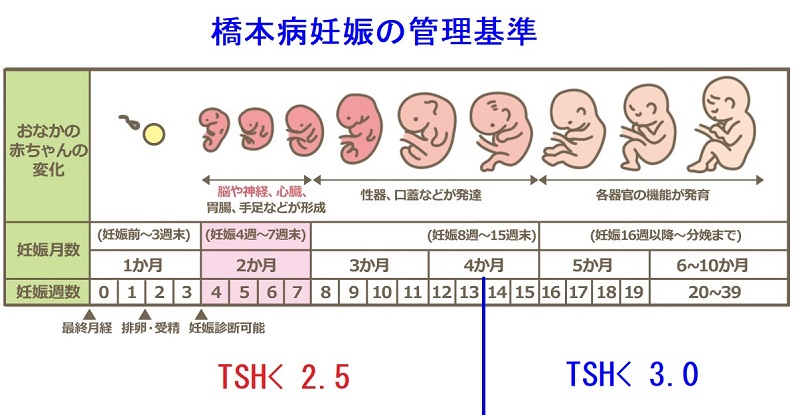
一般的には、米国甲状腺学会ガイドライン2017に準じて
- 妊娠前期(13週まで):甲状腺刺激ホルモン(TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 <3.0 μIU/mL
になるようコントロールします[Thyroid. 2017 Mar;27(3):315-389.]。
※米国甲状腺学会ガイドライン2017には重大な欠陥があります(不妊治療中・妊娠中の甲状腺機能低下症/橋本病女性における米国甲状腺学会ガイドライン2017の欠陥)。
米国甲状腺学会ガイドライン2017の重大な欠陥を回避するための長崎甲状腺クリニック(大阪)管理基準は、、
抗甲状腺ペルオキシダーゼ抗体(TPO抗体)の有無にかかわらず、かつ胎児・母体両方へ配慮して
- 妊娠前期(13週まで):甲状腺刺激ホルモン0.5< (TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 0.5< (TSH) <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 0.5< (TSH) <3.0 μIU/mL
となります。
ただし、つわりに伴う妊娠時一過性甲状腺機能亢進 の影響で、一時的にTSH <0.5 μIU/mL となるのは止むえません。
- 橋本病/甲状腺機能低下症妊娠
- 甲状腺ホルモン剤(チラーヂンS)を自己中断すると最悪の結末に
- 甲状腺全摘術後の甲状腺ホルモン必要量
- 胎児甲状腺
- 妊娠後、甲状腺ホルモン剤(チラーヂンS)追加補充量を予測 ①母体甲状腺における破壊の程度を評価
- 妊娠後、甲状腺ホルモン剤(チラーヂンS)追加補充量を予測 ②妊娠前の下甲状腺動脈血流速度(ITA-PSV)
- 未治療の、あるいは治療を怠った甲状腺機能低下症妊娠は母体にも危険
- 妊娠中の漢方薬は飲む時間を考慮(チラーヂンS吸収障害の可能性)
- 妊娠中の鉄剤・鉄サプリは飲む時間を考慮(チラーヂンS吸収障害の可能性)
- 恐ろしや、子宮内膜症手術後、油性卵管造影剤使用で甲状腺機能低下症妊娠に
- PM2.5は妊娠中の甲状腺に悪影響
妊娠中の甲状腺ホルモン値は目まぐるしく変化します。そのため、橋本病/甲状腺機能低下症妊婦は妊娠期間中、甲状腺ホルモン剤[レボチロキシン(チラーヂンS)]の用量を適時変更しなければならず、甲状腺専門医による厳格な管理が必要です。
妊娠期間中、母体血中の甲状腺ホルモン結合蛋白(TBG)が妊娠前の1.3-1.5倍に増えるため、1.3-1.5倍の甲状腺ホルモンが必要とされます(ほとんどの場合、チラーヂンSの増量が必要になる)。
チラーヂンSの補充量が不十分だと、
- 流早産
- 妊娠高血圧、妊娠高血圧症候群(妊娠中毒症)・子癇前症
- 骨盤位・前置胎盤
- 常位胎盤早期剥離
- 妊娠糖尿病
- 低出生体重児、周産期死亡
- 分娩時多量出血、分娩後出血
のリスクが高まり、無事出産しても児の脳に障害が出たり、知能指数(IQ)が低くなる危険があります。
特に妊娠前期が重要で、甲状腺ホルモン不足は流産に直結します。
(第59回 日本甲状腺学会 専門医教育セミナーⅠ 挙児希望女性のTSH 値、自己抗体の有無と治療目標について)(Thyroid. 2016 Apr;26(4):580-90.)(Hum Reprod Update. 2003 Mar-Apr;9(2):149-61.)
困ったことに日本では、妊娠中の甲状腺機能低下症/橋本病患者に対する治療目標(TSHのコントロール目標値)を定めたガイドラインは存在しません。
仕方なく、米国甲状腺学会ガイドライン2017の管理基準を流用しているのが現状です。
一般的には、米国甲状腺学会ガイドライン2017に準じて
- 妊娠前期(13週まで):甲状腺刺激ホルモン(TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 <3.0 μIU/mL
になるようコントロールします[Thyroid. 2017 Mar;27(3):315-389.]。
※米国甲状腺学会ガイドライン2017には重大な欠陥があります(不妊治療中・妊娠中の甲状腺機能低下症/橋本病女性における米国甲状腺学会ガイドライン2017の欠陥)。
米国甲状腺学会ガイドライン2017の重大な欠陥を回避するための長崎甲状腺クリニック(大阪)管理基準は、、
抗甲状腺ペルオキシダーゼ抗体(TPO抗体)の有無にかかわらず、かつ胎児・母体両方へ配慮して
- 妊娠前期(13週まで):甲状腺刺激ホルモン0.5< (TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 0.5< (TSH) <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 0.5< (TSH) <3.0 μIU/mL
となります。
また、甲状腺ホルモンが正常であっても、橋本病の自己抗体[自分の甲状腺を破壊する抗体;抗サイログロブリン抗体(Tg抗体)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]が高い女性は習慣性流産/出産後甲状腺炎をおこす確率が高いとの報告がありますが、一方で関係ないとの意見もあります(結論として、抗体の有無は関係なく、TSHの値が全てです)。ただ、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陽性妊婦では、妊娠が進むにつれ、甲状腺ホルモン低下か顕著になり、流早産の危険は増していきます。
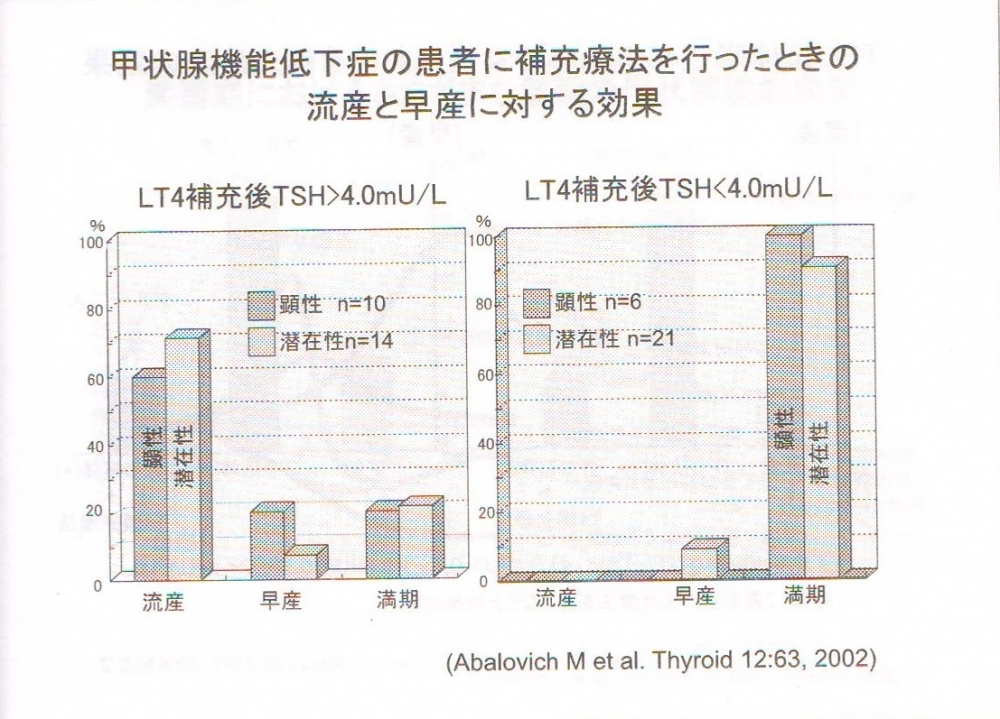
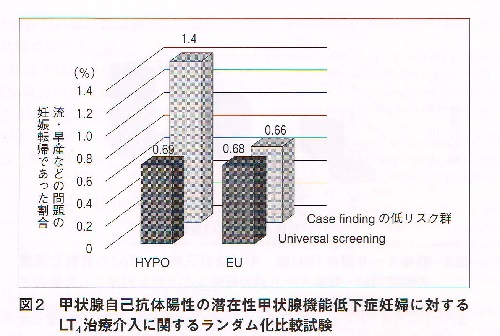
表は、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性妊婦(妊娠12週未満)にTSH<2.5 μIU/mLになるよう甲状腺ホルモン補充療法行った有名な研究です。(J Clin Endocrinol Metab. 2010,95,1699-1707)
HYPO
[左前方]甲状腺ホルモン補充療法行った甲状腺機能低下症妊婦
[左後方]甲状腺ホルモン補充療法行わなかった甲状腺機能低下症妊婦
EU[右前方・後方]甲状腺正常の健常人妊婦(対照群)
TSH<2.5 μIU/mLになるよう甲状腺ホルモン補充療法行うと、例え抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]陽性であっても、流早産率は正常妊婦と同じになります。
流産とは妊娠22 週未満の妊娠中断で、日本人女性の約15% が自然流産となります。流産は
- 妊娠12 週未満の早期流産(early miscarriage);自然流産の約13%。胎児側の原因が多く、約60%は胚染色体異常。しかし、極軽度の潜在性甲状腺機能低下症によるものが予想外に多い[Ther Adv Endocrinol Metab. 2020 Oct 13;11:2042018820945855.][PLoS One. 2017 Apr 17;12(4):e0175708.][Hum Reprod Update. 2014 Nov-Dec;20(6):884-904.]
- 妊娠12 週以降の後期流産(late miscarriage);自然流産の約1.5%。母体側の原因が多く、子宮奇形、頸管無力症、黄体機能不全、抗リン脂質抗体症候群、子宮筋腫など。潜在性甲状腺機能低下症によるものも予想外に多い[Iran J Reprod Med. 2015 Jul;13(7):387-96.]
に分けられます。
5.0 μIU/mL(妊娠無関係の正常上限)<TSH<10.0 μIU/mLの状態は、非妊娠時なら潜在性甲状腺機能低下症(軽い甲状腺機能低下症)と軽く片付けられますが、妊娠時にはとんでもない異常値です。前述の橋本病妊娠基準を大きく外れ、
- 流産率(相対危険度2.01倍)
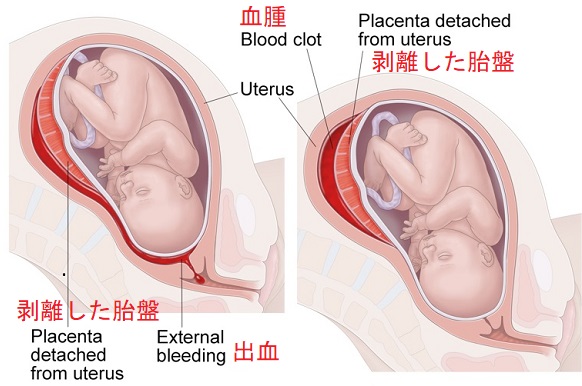
- 胎盤早期剥離(相対危険度2.14倍);出血性ショックで妊婦死亡の危険あり
- 早期破水(相対危険度1.43倍)
- 新生児死亡(相対危険度2.58倍)
と危険が一杯の妊娠・出産になります(Thyroid. 2016 Apr;26(4):580-90.)。
また、潜在性甲状腺機能低下症は子宮内胎児発育遅延(IUFR)の約16%、子宮内胎児死亡(IUFD)の8%を占めるとされます(J Pregnancy. 2013;2013:619718.)。※子宮内胎児死亡(IUFD)の約30%は原因不明。
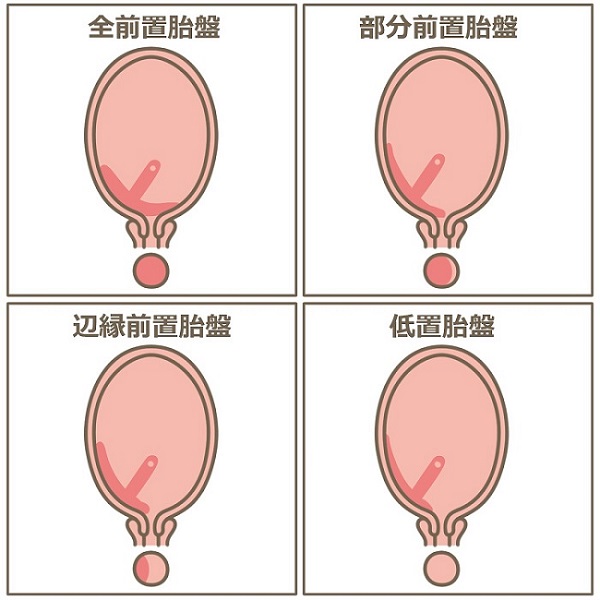
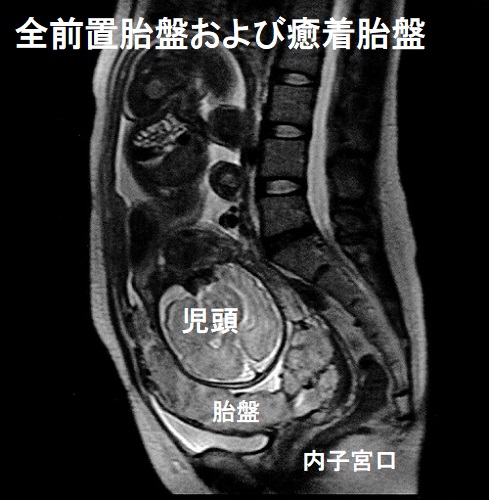
前置胎盤は、胎盤が内子宮口にかかっている状態。そのため、胎児は下降出来ず、全例帝王切開に。また、出血の危険があり、緊急帝王切開になることも。
5.0(妊娠無関係の正常上限)<TSH<10の状態は、非妊娠時には潜在性甲状腺機能低下症(軽い甲状腺機能低下症)と軽く片付けられますが、妊娠時には前置胎盤のリスクが増えます。 (オッズ比 12.581; 95% CI 5.046-31.363; P < 0.001) (J Obstet Gynaecol Res. 2019 Apr;45(4):810-816.)
一般的に、低置胎盤(胎盤が、内子宮口の近くにあるが、かかっていない)が前置胎盤になることはありません。しかし、出血の危険のため、大部分が帝王切開になります。
常位胎盤早期剥離の症状は、
- 下腹部痛;腹部は硬く、子宮に圧痛を認める
- 性器出血;腟内には凝血塊が認められる
- 妊娠高血圧症候群を合併していることが多い
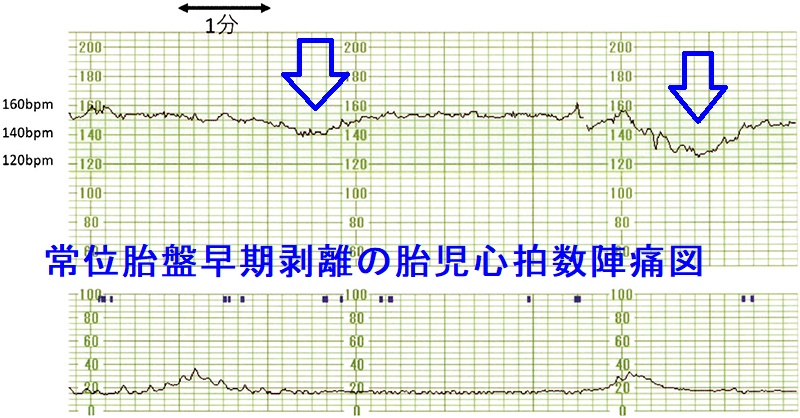
しかし、超音波(エコー)検査で胎盤肥厚を認めるが、胎盤後血腫が見つかる確率は少なく、胎児心拍数陣痛図で胎児機能不全(遅発性徐脈)を見つけることが重要。緊急帝王切開になる。
妊娠後期の下腹部痛と性器出血がおこれば、切迫早産、前置胎盤、常位胎盤早期剥離などを鑑別しなければなりません。前置胎盤は経腟超音波で確認。
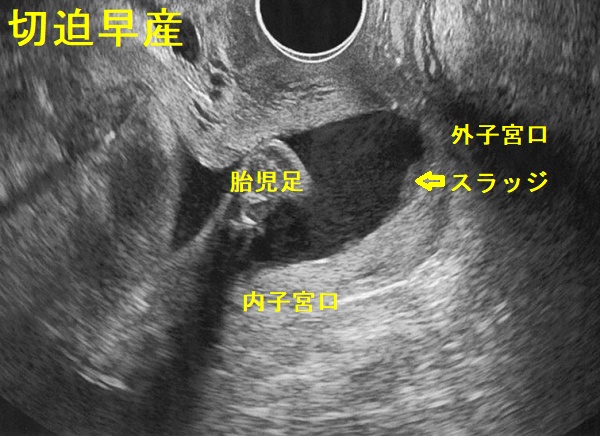
切迫早産では
- 下腹部痛と性器出血がおこり、腟鏡診で分泌物は粘液性で少量の血液が混じる
- 子宮に圧痛無く、軟らかい
- 経腟超音波(エコー)検査で頸管短縮と内子宮口の開大、子宮頚管内に胎胞形成・高エコー輝度のスラッジ(泥)、外子宮口の開大も
- 胎児心拍数陣痛図で胎児心拍数基線は正常脈、陣痛に合わせて一過性頻脈
切迫早産と分かれば、子宮収縮抑制剤(リトドリン塩酸塩)を48時間以内に持続点滴、児の肺成熟と頭蓋内出血予防のため母体に副腎皮質ステロイド筋注(ベタメタゾン12 mg を24 時間ごとに計2 回)。。
橋本病/甲状腺機能低下症妊婦が、「甲状腺ホルモン薬が胎児に悪い影響を及ぼす」と勝手に思い込み(あるいは偽情報に踊らされ)、自己判断で甲状腺ホルモン剤(チラーヂンS)を中断すると最悪の結末になります。流産、死産は言うに及ばず、無事に出産できても子供の知能指数(IQ)は低く、精神遅滞もあり得ます。児だけでなく、母体も危険な状態になります。
甲状腺癌・甲状腺腫瘍・甲状腺機能亢進症/バセドウ病などで甲状腺全摘出し、甲状腺が無くなってしまった場合の甲状腺ホルモン必要量はいくらになるか?甲状腺機能低下症/橋本病なら、最終段階まで甲状腺が破壊されれば[橋本病(慢性甲状腺炎)の破壊の程度の評価 参照]、甲状腺が無いのと同じですが、妊娠女性の場合、年齢的にそこまで破壊されているケースは少ない。
伊藤病院の報告では、「甲状腺全摘後に体重あたり甲状腺ホルモン剤(チラーヂンS)を2.5 μg/kg・day 以上かつ亢進症にならないようコントロールする」(第57回 日本甲状腺学会 P2-100 甲状腺全摘術後、妊娠中に必要な甲状腺ホルモン量の検討)
との事ですが、まあ、そんなものでしょう。ただし、チラージンSの吸収率は、個人の胃液酸性度、食前・食後いずれに飲むか、食物繊維・乳製品・大豆製品・コーヒーの摂取量等に大きく左右されるため、あくまで妊婦毎の血中TSH値を見ながら増減せねばなりません。
言うまでもないのは、妊娠前に必ずTSH<2.5 μIU/mLを維持しておく事です(この時点で、大体のチラージンS吸収率が予測できます)。
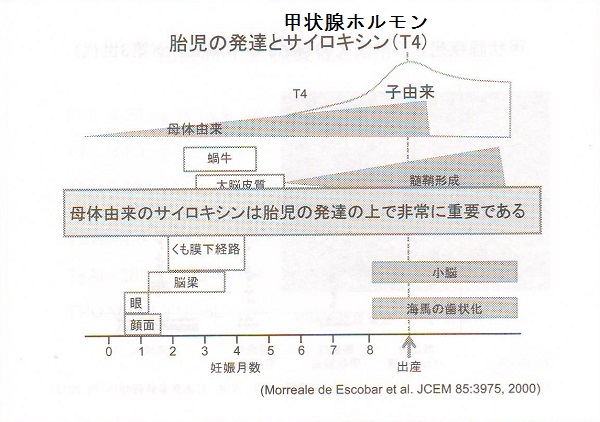
胎児は、例え母親が甲状腺の病気でなくても、常に甲状腺ホルモンがギリギリの状態です。胎児甲状腺は妊娠17週頃から甲状腺ホルモンを作りはじめ、妊娠20週頃に完成します。それまでの間は、母親の甲状腺ホルモン(T4)が命綱となり、胎児脳を発達させます。 母体の甲状腺機能低下症は、児の発達(特に脳)に大きく影響します。
胎児期は、
- T4を活性型のT3に変換する肝1型脱ヨード化酵素(DIO 1)が弱い
- T4を不活性型のrT3(リバースT3)に変換する胎盤3型脱ヨード化酵素(DIO 3)活性が強い
ため、胎児血清rT3値は高く、T3値濃度は低くなります。
しかし、胎生7週で脳2型脱ヨード化酵素(DIO 2)が活性化され、低濃度のT4を効率的にT3に変換して、脳の発達を促します(ある意味、ギリギリの綱渡り状態なのです)。
橋本病妊婦では、上記の通りTSHを指標として甲状腺ホルモン剤(チラーヂンS)を調節します。しかし、甲状腺機能低下症妊婦では、甲状腺ホルモン剤(チラーヂンS)の追加投与無しにTSHを目標基準値内にコントロールできるケースもあって、甲状腺ホルモン剤(チラーヂンS)投与量には個人差があります(N Engl J Med. 1990 Jul 12;323(2):91-6.)。
これまで、妊娠中の甲状腺ホルモン剤(チラーヂンS)投与量を予測する因子は、妊娠前のTSH値しかありませんでした(Thyroid. 2010;20(10):1175-8.)。
長崎甲状腺クリニック(大阪)では、プレミアム超音波診断装置を用いて、母体甲状腺における橋本病(慢性甲状腺炎)の破壊の程度を評価します。それによって、妊娠週数が進んだ時のホルモン産生予備力を診断致します。
詳しくは、 橋本病 破壊の程度を評価 を御覧ください。
甲状腺超音波(エコー)検査で測定する下甲状腺動脈収縮期最大血流速度(ITA-PSV)は、出産後バセドウ病女性の再発予測に有用(出産後バセドウ病再発 )。
橋本病妊婦では、上記の通りTSHを指標として甲状腺ホルモン剤(チラーヂンS)を調節します。しかし、甲状腺機能低下症妊婦では、甲状腺ホルモン剤(チラーヂンS)の追加投与無しにTSHを目標基準値内にコントロールできるケースもあって、甲状腺ホルモン剤(チラーヂンS)投与量には個人差があります(N Engl J Med. 1990 Jul 12;323(2):91-6.)。
これまで、妊娠中の甲状腺ホルモン剤(チラーヂンS)投与量を予測する因子は、妊娠前のTSH値しかありませんでした(Thyroid. 2010;20(10):1175-8.)。
妊娠前の下甲状腺動脈収縮期最大血流速度(ITA-PSV)を測定しておくと、妊娠後の甲状腺ホルモン剤(チラーヂンS)追加補充量を予測しやすくなります。特にチラーヂンS追加量が50 μg/日以上になる重度甲状腺機能低下症の橋本病女性に有用。
院長が共同研究した論文
- Thyroid blood flow in inferior thyroid artery as predictor for increase in levothyroxine dosage during pregnancy in women with Hashimoto's thyroiditis - a retrospective study.[BMC Pregnancy Childbirth. 2019 Jul 5;19(1):232.]
甲状腺機能低下症(甲状腺機能正常の橋本病は除く)妊娠は、胎児だけでなく母体にも危険が一杯です。
- 子癇前症(妊娠中の高血圧、タンパク尿)のオッズ比は1.47倍(99%CI = 1.20-1.81)
- 妊娠高血圧腎症のオッズ比は2.25倍(99%CI = 1.53-3.29)
- 妊娠糖尿病のオッズ比は1.57倍(99%CI = 1.33-1.86)
- 早産のオッズ比は1.34倍(99%CI = 1.17-1.53)
- 誘発分娩のオッズ比は1.15倍 (99% CI = 1.04-1.28)
- 帝王切開
陣痛前のオッズ比は1.31倍(99% CI = 1.11-1.54)
陣痛後のオッズ比は2.08倍(99%CI = 1.04-4.15) - ICUへの転送のオッズ比は2.08倍(99% CI = 1.04-4.15)
と危険な妊娠になります(J Clin Endocrinol Metab. 2013 Jul;98(7):2725-33.)。甲状腺ホルモン剤(チラーヂンS)を飲んで、甲状腺機能を正常に保つのは、とても重要な事です。
胎児に対する影響を懸念し、妊娠前に飲んでいた薬を、妊娠後に漢方薬へ切り替える事は多いです。妊娠前に不眠症で睡眠薬を服薬していれば、妊娠後、当帰芍薬散を睡眠薬代わりに内服したりします。
また、悪阻(つわり)や喉(のど)の違和感に半夏厚朴湯(はんげこうぼくとう)が処方される事もあります。
当帰芍薬散、半夏厚朴湯には含まれませんが、現在販売されている医療用漢方エキス製剤で、流早産を引きおこす成分を含むものは要注意です。[加味逍遥散(かみしょうようさん)で流早産の危険性]
そのような成分を含まずとも、漢方薬は木の根っこ・葉っぱ(生薬)、つまり食物繊維なので、チラーヂンSの直前に飲んだり、同時に飲んだりすれば、チラーヂンSの吸収障害を引き起こします。そのため、先にチラーヂンSを飲んでから30分以上開けて、漢方薬を服用するのが良いでしょう。(チラーヂンS吸収障害を引きおこす食べ物)
子供の体が形成されるには、大量の鉄(Fe)が必要です。そのため、母体の鉄(Fe)が足りなくなり、妊娠中に鉄欠乏性貧血が進行する場合があります。ヘモグロビンの不足は母体の心臓に負荷を掛け、胎児への酸素供給も低下します。
産婦人科医が鉄剤を処方したり、妊婦が自分で鉄サプリを買って飲むのは仕方ありませんが、飲み方を間違えるとチラーヂンSの吸収障害をおこします。当然、TSHの上昇(甲状腺機能低下症の悪化)をきたし、流産率が増加、胎児の脳神経の発達は悪くなります。
すべての鉄剤(フェロミア®、クエン酸第一鉄ナトリウム、リオナ®、フェルム®、フェロ・グラデュメット®)の添付文書(薬の説明書) [医薬品医療機器総合機構(PMDA)がネットでも公開]には必ず相互作用として、「甲状腺ホルモン製剤、レボチロキシン(=チラーヂンS)」に対して、「チロキシン=T4(甲状腺ホルモン)の吸収を阻害する」と明記されているのに、ほとんどの医師・薬剤師は知りません。
長崎甲状腺クリニック(大阪)では、鉄剤・鉄サプリによるチラーヂンS吸収障害を可能な限り避けるため、チラーヂンSが吸収された後に鉄剤・鉄サプリを飲むよう指導しています。例えば
- チラーヂンSを起床時(朝食の30分前)に服薬している場合、朝食後に鉄剤・鉄サプリを服薬。最も、鉄剤・鉄サプリを朝飲むと吐き気がおこる人が多いため、昼食後が良い。夕食後、眠前に飲むと腸の中に鉄(Fe)が残り、朝にチラーヂンSとかち合ってしまいます。
- チラーヂンSを眠前に服薬している場合、朝食後、朝飲むと吐き気がおこる時は昼食後に鉄剤・鉄サプリを服薬。夕食後に飲むと腸の中に鉄(Fe)が残り、眠前にチラーヂンSとかち合ってしまいます。
- チラーヂンSを朝食後に服薬している場合、昼食後か夕食後に鉄剤・鉄サプリを服薬
それでも、100%チラーヂンS吸収障害を回避できるとは限らないため、鉄剤・鉄サプリを服薬後は、チラーヂンSを処方している医師が適時TSHをチェックしなければなりません。
※あくまで、チラーヂンSを処方している医師の責任で行うことです。長崎甲状腺クリニック(大阪)では、他院でチラーヂンSを処方している方の受診をお断りしています(重複受診は不適正医療)。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,浪速区,生野区も近く。