1型、2型糖尿病の診断基準,血管障害,高血圧管理,治療目標,治療薬,高齢者糖尿病,境界型糖尿病[甲状腺 橋本病 バセドウ病 長崎甲状腺クリニック 大阪]
長崎甲状腺クリニック(大阪)では甲状腺専門クリニックに特化するため、糖尿病内科を廃止しました。
糖尿病:専門の検査治療[甲状腺 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪]
甲状腺専門・内分泌代謝・動脈硬化の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学)大学院医学研究科 代謝内分泌病態内科学講座で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
(目次)
- 甲状腺と糖尿病 [膵島抗体(GAD抗体・IA-2抗体・ZnT8A)・緩徐進行1型糖尿病・糖尿病治療薬・劇症1型糖尿病・急性化膿性甲状腺炎,亜急性甲状腺炎,甲状腺腫瘍,甲状腺癌,腺腫様結節]
- 糖尿病じゃないよ!尿崩症 ・バソプレッシン 心因性多飲症・夜間多尿・夜間頻尿・夜尿症(おねしょ)
- 糖尿病に紛れて先端巨大症(成長ホルモン)
- 糖尿病、実は副腎の病気(褐色細胞腫) 高血圧・糖尿病・メタボ、実は副腎の病気/副腎腫瘍(クッシング症候群)
- 禁煙指導;タバコは甲状腺・動脈硬化・糖尿病に悪影響
- 亜鉛欠乏でインスリン不足に・むずむず脚症候群(レストレスレッグ症候群)も
- 糖尿病性骨粗しょう症・糖尿病性骨軟化症
- 甲状腺と糖尿病性神経障害(糖尿病性自律神経障害) 糖尿病性感覚神経障害,糖尿病性筋萎縮症,糖尿病性単神経障害,糖尿病性疼痛性神経障害,糖尿病性舞踏病
- 糖尿病と歯周病⇒急性化膿性甲状腺炎・全身膿瘍・感染性心内膜炎
- 甲状腺機能亢進症/バセドウ病と糖尿病性ケトアシドーシス、高血糖高浸透圧症候群
- グリコアルブミン(GA)は甲状腺機能低下症・甲状腺機能亢進症に不向き、HbA1Cは問題なし
- 甲状腺と動脈硬化と糖尿病
- 糖尿病の脂質,動脈硬化の特殊血液検査
- 肥満症とメタボリック症候群の原因・内臓脂肪
- 食事療法・運動療法・無理な運動の害
- 甲状腺/糖尿病と免疫不全・細菌① ② 結核 真菌 寄生虫 ウイルス
- 糖尿病で低Na血症
- 高カリウム血症
- 糖尿病足と閉塞性動脈硬化症 糖尿病壊疽
- 糖尿病性腎症、腎エコー(糖尿病性腎症の形態評価)、腎血管抵抗(RI)
- 糖尿病の膵島関連自己抗体・ZnT8A・抗インスリン抗体・ブリットル型糖尿病・インスリン受容体抗体・インスリンアレルギー
- 糖尿病治療薬に影響する薬剤
糖尿病の基本編(本ページ)
Summary
1型、2型糖尿病とも甲状腺疾患の合併多い。糖尿病の診断基準ころころ変わる。細小血管症を抑制する治療目標値HbA1c7%未満。冠動脈疾患の危険因子は高LDLコレステロール血症、低HDLコレステロール血症、高血圧、高血糖、喫煙の順。2型糖尿病は脳卒中多いがコレステロール・血圧の方が重要。糖尿病の高血圧は130/80mmHg未満に。スルフォニルウレア剤(SU剤)は低血糖の危険性、DPP4阻害薬は低血糖・体重増加リスク少ない、SGLT2阻害剤は脱水・熱中症注意。高齢者糖尿病は重症低血糖を起こしやい。日本人の境界型糖尿病のインスリン初期分泌は低下。
Keywords
糖尿病,境界型糖尿病,2型糖尿病,動脈硬化,境界型糖尿病,診断基準,甲状腺,高血圧,橋本病,高齢者糖尿病
甲状腺と糖尿病
1型、2型糖尿病問わず甲状腺疾患の合併が多いとされます。詳しくは 糖尿病と甲状腺疾患の合併 を御覧下さい
糖尿病を英語で言うとdiabetes mellitusになります。diabetesは、ギリシャ語のサイフォンで、尿がずっと出るイメージから命名されたとされます。mellitusはラテン語のミツのように甘いという意味です。糖を含んだ尿は甘く、アリが群がります。
OECD(経済協力開発機構)雇用局医療課の「図表でみる医療2021:日本」によると、2019年の成人1型2型糖尿病有病率は5.6%で、OECD加盟国平均(6.7%)、中国(9.2%)より低い。
「令和4年版厚生労働白書、人口100人でみた日本」によると、糖尿病患者は2.6人(50人に1人以上)とされます。
糖尿病の症状は、
- 口喝
- 多飲・多尿
- 体重減少
ですが、
なども同じような症状なので、糖尿病が否定されたらこれらを考える必要があります。
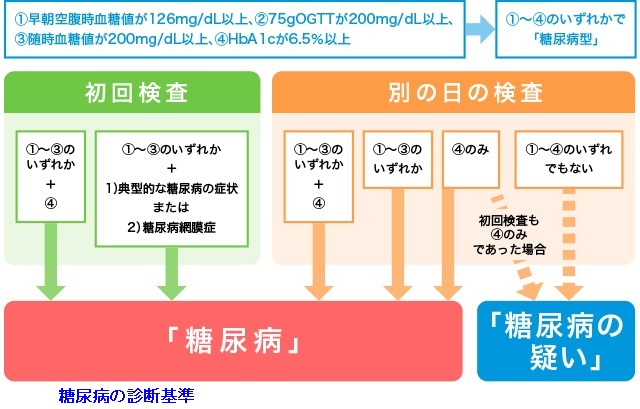
糖尿病治療ガイド2016-2017で、糖尿病の診断基準は
- 空腹時血糖 126 mg/dL 以上
- 75グラムのブドウ糖を飲んで2時間後の血糖 200 mg/dL 以上
- 随時血糖200 mg/dL 以上
- HbA1C 6.5%以上
で、1-3いずれか+4 or 典型的糖尿病症状(すごいアバウト)/糖尿病網膜症。満たさない場合は別の日でOK(なんでも糖尿病になりそうやな・・・)。どうせまた変わります。そのたびに、条件を満たす方、満たさない方が生じます。診断基準を作っている方は、「真実は一つしかない」という万物の摂理を御存知ないのでしょうか?
糖尿病の患者にとって一番難しいのは、自分の病を受け入れて自己管理する事です。食事・運動は最終的に自分でしか管理できません。自己管理できなければ、どんな指導も投薬も無駄になってしまいます。
糖尿病における細小血管障害を抑制するための治療目標値はHbA1c7%未満です。
持続グルコース測定(continuous glucose monitoring:CGM)とは、皮下組織に留置したセンサーフィラメントを介して間質液中のグルコース濃度を連続的に測定する装置です。リアルタイムCGMのガーディアン™4スマートCGMとDexcom G6、間歇スキャン式CGMのFresStyleリブレ・リブレ2があります.
CGMデータでは
- TIR(Time in Range);目標範囲内にある血糖値の割合。低血糖や高血糖の割合から血糖コントロールの質を評価
- AGP(Ambulatory Glucose Profile);1日の経時的な血糖変動を示す曲線。低血糖や高血糖がおきる時間帯が分かる
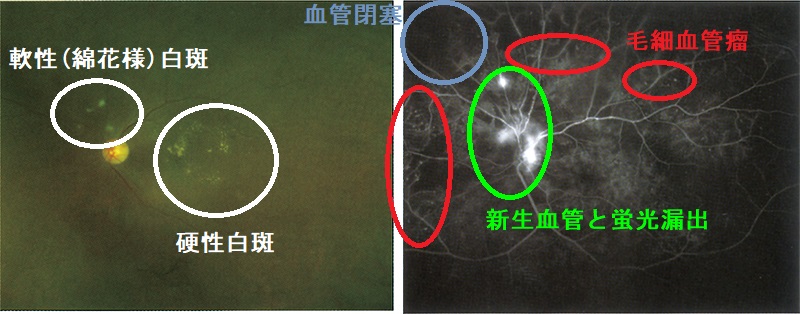
糖尿病の高血糖が持続すると細い血管がダメージを受けます(細小血管障害)。糖尿病性細小血管障害は大きく3つに分かれ、3大合併症と呼ばれます。
- 糖尿病性神経障害
糖尿病性自律神経障害
糖尿病性感覚神経障害,糖尿病性筋萎縮症,糖尿病性単神経障害,糖尿病性疼痛性神経障害,糖尿病性舞踏病 - 糖尿病性腎症
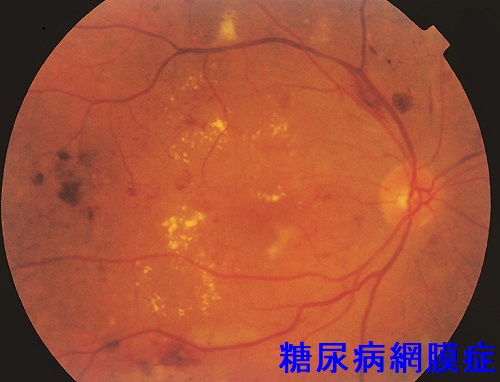
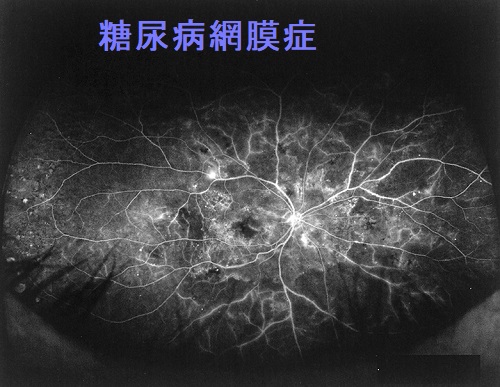
- 糖尿病性網膜症;成人の失明原因の第2位。血糖だけでなく、高血圧も関与
糖尿病性細小血管障害は、早期から適切な血糖コントロールする事で長期的に予防できます。
1位 高LDLコレステロール(悪玉コレステロール)血症
2位 低HDLコレステロール(善玉コレステロール)血症
3位 高血圧
4位 高血糖
5位 喫煙
で高血糖そのものよりコレステロール・血圧のほうが重要なのです。これらを全て厳格に治療する統合的介入は、心血管イベント、およびその死亡率を減少させます(Steno-2研究)。
順位は不明(統計を録った研究はないと思いますが)、甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では動脈硬化が進行し、狭心症/心筋梗塞の発症率が上がります。甲状腺と糖尿病の2つがそろえば、相乗効果で動脈硬化が進行します。
甲状腺と動脈硬化は、 甲状腺と動脈硬化 ・高コレステロール血症 を御覧ください。
2型糖尿病では脳卒中が多いです。しかし、不思議なことに血糖を下げて脳卒中を予防できるという明確な証拠(エビデンス)は存在しないのです。高血糖そのものよりコレステロール・血圧のほうが重要で、降圧目標は130/80 mmHg未満です。
いかなる糖尿病のくすりも、結局、血糖を下げるの一点に尽きます。人間は血糖が下がれば腹が減ります。そこで食べ過ぎる・間食するとなれば治療の意味はなくなります。
- スルフォニルウレア剤(SU剤)・チアゾリジン剤は血糖を下げる反面、体重を増加させるので食事・運動療法と併用しないと良くなりません。
- スルフォニルウレア剤(スルホニル尿素薬、SU剤)は、食後・空腹と時間を問わずインスリン分泌を刺激するため、低血糖が起きやすい。重症低血糖の約三分の一がスルホニル尿素薬によるもの。
DPP4阻害薬はスルフォニルウレア剤(SU剤)と異なり、必要な時だけインスリン分泌を刺激するため、低血糖・体重増加のリスクは少ないですが、胃腸症状を引きおこすことがあります。
- ビグアナイド剤(メトホルミン)
- α-グルコシダーゼ阻害薬 (食後過血糖改善薬);糖質の消化・吸収を遅らせ食後過血糖を防ぐ薬ですが、腸内ガスを発生させイレウス(腸閉塞)を引きおこすケースがある。腹部手術歴・イレウス歴を有する人には慎重投与。肝障害を引き起こす事も。
- SGLT2阻害剤
- ヒトGLP-1アナログ(GLP-1受容体作動薬)
(ころころ変わり何が本当かわからない)高血圧治療ガイドライン2014では、診察室血圧ではなく家庭血圧が優先されます。家庭血圧は原則2回測定し、その平均値を用います。
降圧目標は若年・中年,前期高齢者で<140/90mmHg,後期高齢者で<150/90mmHg
と、かなり甘くなりました(本当いい加減な基準やな)。
- 糖尿病合併高血圧は130/80mmHg未満
- 慢性腎臓病(CKD)では
蛋白尿陰性の場合<140/90mmHg
蛋白尿陽性の場合<130/80mmHg - 心筋梗塞後は140/90mmHg(可能であれば<130/80mmHg)なんやそれ?
インスリン分泌能が極めて低く、特にインスリン強化療法をしている患者で、朝食前の高血糖がみられた場合、暁現象あるいはソモジー効果が考えられます。両者は対応が逆なので、鑑別が重要。
暁現象(dawn phenomenon)
暁現象(dawn phenomenon):夜中~明け方のインスリン不足のために血糖値が上がる現象で、血糖上昇させる成長ホルモン・副腎皮質ステロイドホルモン(コルチゾール)分泌が多い人におこります。朝の空腹時血糖が高い方は、
を疑う必要があります。
暁現象がおきれば、持効型インスリン量を増量します。夜間(明け方)の血糖測定は暁現象との鑑別に重要です。
甲状腺機能亢進症/バセドウ病を合併したインスリン分泌不全患者においては、甲状腺ホルモン値が高い状態で暁現象(dawn phenomenon)がおこり、甲状腺機能の改善とともに消失します。[Endocr J. 2014;61(4):321-8.]
甲状腺ホルモンが成長ホルモン分泌を促進するためと考えられます[J Clin Endocrinol Metab. 1991 Jan;72(1):108-15.]。
ソモジー効果(Somogyi effect)
ソモジー効果(Somogyi effect):夜中のインスリン過剰による低血糖(寝汗・悪夢、目が覚める場合もある)とそのリバウンド(朝方の高血糖)です。インスリン拮抗ホルモンの関与が推測されます。
インスリン加療中の方は 持効型インスリン(インスリン グラルギン・インスリン デテミル・インスリン デグルデク)でおこりにくくなります。それでもおこれば、持効型インスリンの量を減量する。夜間(明け方)の血糖測定は暁現象との鑑別に重要です。
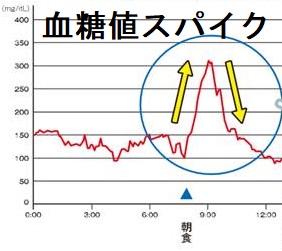
血糖値スパイクは「隠れ糖尿病」 とも言われ、空腹時血糖は問題ないのに、食後の短時間に血糖値が急上昇する病態です。気付かず放置すると動脈硬化が進行し、心筋梗塞・脳梗塞などの血管障害、認知症、がんのリスクが上昇します。
食後2時間後に血糖値が140 mg/dL 以上になると、血糖値スパイクとして治療が必要になります。
血糖値スパイクが起きると、人によっては全身倦怠感・眠気が起こります(低血糖症と誤認するかもしれない)。
血糖値スパイクの治療は、食後血糖の急上昇を抑える事に尽きます
- 朝食の糖質(炭水化物)エネルギー比を50%以下に抑える
- 血糖値を上げにくいタンパク質や食物繊維を含む食品を十分に摂る[食物繊維は甲状腺ホルモン剤(チラーヂンS)の腸吸収を阻害するので服薬時間に注意]
- 食べる順番を野菜→魚・肉→米の順にすると胃の運動がゆるやかになる
食事・運動・糖尿病治療薬、まじめに治療しているのに糖尿病が悪化する場合、
インスリンは、ラテン語のinsula(島)に由来します。ランゲルハンス島から分泌されるため、そのように命名されました。
- インスリン製剤は皮下注射です。針が皮下組織を越えて筋肉に入らぬよう、軽く皮膚をつまみあげて注射。
- インスリン吸収速度は、①腹、②上腕外側、③尻、④太もも外側の順に速くなります。よって同じ部位への注射が良いけれども、毎回同じところに注射すると脂肪萎縮、皮膚炎・皮膚硬化を引きおこすので、毎回2~3cmずらして注射します。
食べれなくてもインスリうを打つ!シックデイ・ルール
風邪・急性腸炎などで食べれなくても自己判断で中止しない!。食べなくても、生きている以上、体内の糖利用にはインスリンが必要です。さらに、炎症でインスリンの効きが悪くなります。ポカリを飲んだ後に、通常量の1/2~2/3打つよう指導しています。
インスリンの副作用
インスリンの副作用を挙げてみると、
- 副作用とも言えませんが、低血糖。インスリン抗体・インスリン受容体抗体を持っていればおこりやすく、かつ防ぎにくくなります。病院外で低血糖がおきた時は、糖質摂取すれば済みますが、意識がない場合の救急処置として同伴者がグルカゴン筋注します。
- インスリンリポジストロフィー:注射部位の脂肪萎縮。インスリン製剤に混入している防腐剤・持続化剤などの添加剤による免疫反応で炎症が生じ、脂肪萎縮を来します。
- インスリン注射部に膨疹:インスリンアレルギーや針の金属アレルギー、圧蕁麻疹(肩に荷重をかける圧負荷試験で診断)が原因
週1回製剤のアウィクリ注フレックスタッチ
1日1回製剤から週1回製剤のアウィクリ注フレックスタッチ(インスリン イコデク)へ切り替える際の投与量は、
- 初回投与時のみ;(1日1回製剤の投与量)x 7 x 1.5 投与
- 2 日目以降;(1日1回製剤の投与量)x 7 投与
- 血糖コントロールの具合を見て微調節
糖尿病患者の約70%が65歳以上の高齢者で、今後さらに増加すると考えられます。
- 高齢者は重症低血糖を起こしやい
- 重症低血糖は認知機能の低下、心血管イベントリスクの増加につながる
- サルコペニア(やせ型体型に多い)・フレイル、認知症(アルツハイマー型認知症、脳血管性認知症)を高頻度に合併
高齢者のHbA1c目標値は、認知機能、ADL、治療薬、社会的サポート体制などに応じて個別に考える必要があります。
- 血糖降下薬を使用していて、認知機能正常~軽度低下、基本的ADLが自立している75歳以上の後期高齢者;HbA1C 8.0%未満
- 血糖降下薬を使用せず、認知機能正常~軽度低下、基本的ADLが自立している75歳以上の後期高齢者;HbA1C 7.0%未満
- 中等度の認知機能低下を伴うと、HbA1c 8.5%未満、持続グルコース測定(CGM)による指標 TIR 50%未満
※TIR(Time in Range);目標範囲内にある血糖値の割合。低血糖や高血糖の割合から血糖コントロールの質を評価
高齢糖尿病患者と非糖尿病患者の平均寿命差は縮まっています。高齢糖尿病患者の最も多い死因は悪性腫瘍。
境界型糖尿病(糖尿病予備群)は、正常と糖尿病の狭間に位置し、HbA1c 6.5%未満で、
- 空腹時血糖が110 mg/dL 以上126 mg/dL 未満
- 75g経口ブドウ糖負荷試験 2時間の血糖値が140 mg/dL 以上、200 mg/dL 未満
のいずれかを満たす病態。
- 日本人における境界型糖尿病(糖尿病予備群)のインスリン初期分泌は低下しています。
- 境界型糖尿病(糖尿病予備群)であっても糖尿病の3大合併症、網膜症、神経障害、腎機能障害は少しずつ進行します。
- 高血圧や脂質異常症の合併も多くなり、動脈硬化が進行します。
境界型糖尿病(糖尿病予備群)では糖尿病発症予防のために、
- 体重が増えないようにする
- 食事療法や運動療法
- 特保の活用;甲状腺ホルモン剤(チラーヂンS)の吸収を妨げる危険性があります(甲状腺と茶)
- ボグリボース0.2mgのみ保険適応(0.3mg錠は適応外)
1型、2型糖尿病を問わず甲状腺疾患の合併が多いとされます[BMC Med. 2016 Sep 30; 14(1):150.][Clin Endocrinol (Oxf). 2011 Jul;75(1):1-9.]。
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では動脈硬化が進行し、狭心症/心筋梗塞の発症率が上がります。糖尿病は、言わずと知れた動脈硬化の危険因子です。甲状腺と糖尿病の2つがそろえば、相乗効果で動脈硬化が進行します。
高血糖おこす薬剤
- サイアザイド利尿薬は高血糖
- ニフェジピン(アダラート)は高血糖
- 免疫抑制剤シクロスポリン:再生不良性貧血・ループス腎炎に使用。高血糖以外に腎障害、高血圧、高カリウム血症、バセドウ病/甲状腺機能亢進症のような手指振戦、多嚢胞性卵巣症候群(PCOS)のような多毛
- 多元受容体作用抗精神病薬(MARTA):うつ病等に使うジプレキサ(オランザピン)/セロクエル(クエチアピン)は高血糖・体重増加(糖尿病悪化)おこすため糖尿病・糖尿病既往者は禁忌
- ドパミン部分作動薬:うつ病等に使うエビリファイ(アリピプラゾール)は高血糖・体重増加(糖尿病悪化)
- 3環系4環系抗うつ剤、ノルアドレナリン/セロトニン作動性抗うつ剤リフレックス(ミルタザピン):体重増加(糖尿病悪化)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,浪速区,天王寺区,東大阪市,生野区も近く。