甲状腺機能亢進症/バセドウ病と高血糖緊急症、糖尿病性ケトアシドーシス、高血糖高浸透圧症候群[橋本病 甲状腺エコー検査 長崎甲状腺クリニック 大阪]
糖尿病:専門の検査治療[橋本病 バセドウ病 甲状腺超音波エコー 長崎甲状腺クリニック大阪]
甲状腺専門・内分泌代謝・動脈硬化の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外(Pub Med)・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、毎年開催される日本甲状腺学会の年次学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
長崎甲状腺クリニック(大阪)ゆるキャラ 甲Joう君 (動脈硬化した血管に甲状腺が!バセドウ病の甲状腺がモデル)
長崎甲状腺クリニック(大阪)では、糖尿病性ケトアシドーシス(DKA)/高血糖高浸透圧症候群の治療を行っておりません。
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックに特化するため、糖尿病内科を廃止しました。
Summary
甲状腺機能亢進症/バセドウ病は糖尿病性ケトアシドーシスを誘発する可能性。逆に、糖尿病性ケトアシドーシスは甲状腺クリーゼの原因。糖尿病性ケトアシドーシスを治療して血糖値やアシドーシスは改善しても意識障害が遷延した場合、甲状腺クリーゼを疑う。甲状腺機能亢進症/バセドウ病に糖尿病性ケトアシドーシスを合併すると全身状態の悪化でFT3減少・rT3増加(低T3症候群)。1型糖尿病合併バセドウ病(APS3A型)では血糖上昇はたいした事ないのに糖尿病性ケトアシドーシスをおこす可能性。高血糖高浸透圧症候群を合併する場合も同様で、相互で悪化し合い甲状腺クリーゼに。
Keywords
甲状腺機能亢進症,バセドウ病,糖尿病性ケトアシドーシス,高血糖高浸透圧症候群,DKA,Ⅰ型糖尿病,低T3症候群,甲状腺クリーゼ,高血糖緊急症,甲状腺
甲状腺と糖尿病
1型、2型糖尿病を問わず甲状腺疾患の合併が多いとされます[BMC Med. 2016 Sep 30; 14(1):150.][Clin Endocrinol (Oxf). 2011 Jul;75(1):1-9.]。詳しくは 甲状腺と糖尿病 を御覧下さい。
高血糖緊急症は、
に大別されますが、両者は別個のものでなく、インスリン欠乏と脱水にり形成される病態です。インスリン欠乏がメインなら前者、脱水がメインなら後者になります。
甲状腺機能亢進症/バセドウ病では、甲状腺ホルモンの作用により
- 腸からの糖吸収が亢進;
①消化管蠕動運動が亢進
②甲状腺ホルモンに反応し腸でのNa+/グルコース共輸送体(SGLT1)の発現が増加(Biochem J. 1998 Sep 15;334 ( Pt 3):633-40.)
- 交感神経、グルカゴン、カテコールアミン、ソマトスタチンの感受性が上昇しグリコーゲン・脂肪分解が亢進
- 肝臓の糖新生亢進
するために血糖が上昇し、糖尿病が悪化します。脂肪や筋肉などの蛋白分解も亢進し、血液が酸性に傾く糖尿病性ケトアシドーシスを誘発する可能性があります。
一方、糖尿病性ケトアシドーシスは甲状腺クリーゼの原因になります。糖尿病性ケトアシドーシスを治療して、血糖値やアシドーシスは改善しても意識障害が遷延した場合、甲状腺クリーゼを疑います。
甲状腺機能亢進症/バセドウ病→糖尿病性ケトアシドーシス→甲状腺クリーゼの仮説が提唱されています(Endocr Pract. 2009 Apr; 15(3):254-62.)
甲状腺機能亢進症/バセドウ病に糖尿病性ケトアシドーシスを合併すると、全身状態の悪化がFT3の減少・rT3の増加(低T3症候群、ユーサイロイドシック症候群)を引きおこし[JAMA. 1981 Jun 26;245(24):2516-7.]、以下のように奇妙な数値をとることがあります。
TSH<0.01 (0.4-4.0)μIU/mL, FT4 2.16 (0.9-1.9)ng/dL, FT3 1.84 (2.2-4.1)pg/mL (第58回 日本甲状腺学会 P1-2-7 インフルエンザ感染、糖尿病性ケトアシドーシスに伴いlow T3症候群を呈したBasedow病の1例)
甲状腺クリーゼと糖尿病性ケトアシドーシスの合併
甲状腺クリーゼと糖尿病性ケトアシドーシスを合併した報告をまとめると
- 女性がほとんど(88%)
- 高体温、頻脈、胃腸障害、精神神経症状を伴っている
- ほとんどの場合、糖尿病が甲状腺機能亢進症/バセドウ病より先に診断されている
- 抗甲状腺薬あるいは血糖降下薬の薬物コンプライアンス(服薬アドヒアランス)は全例で悪かった
- 甲状腺機能亢進症/バセドウ病、糖尿病いずれも全例でコントロール不良だった
- 死亡率15%
(BMC Endocr Disord. 2019 May 17;19(1):49.)
APS3A型では血糖上昇が大した事ないのに糖尿病ケトアシドーシスをおこす
1型糖尿病合併バセドウ病では、血糖上昇が大した事ないのに糖尿病性ケトアシドーシスをおこす可能性があります。これは、1型糖尿病、甲状腺機能亢進症/バセドウ病ともに異化亢進がおこるため、その相乗効果で糖尿病性ケトアシドーシスになると考えられます。
報告症例①血糖値 243 mg/dL、HbA1c 12.6%、症例②血糖値 281 mg/dL、 HbA1c 6.2% でした。〔糖尿病54(12):916~921,2011〕
特にSGLT2阻害薬を服用中の場合、尿糖排泄作用のため高血糖にならず正常血糖ケトアシドーシス(Euglycemic diabetic ketoacidosis;EDKA)をおこす可能性があり、1型糖尿病合併バセドウ病なら更にその危険性が増します。
SGLT2阻害薬服用中の
- 2型糖尿病合併バセドウ病患者
- 緩徐進行型1型糖尿病(SPIDDM)合併バセドウ病患者
でも正常血糖ケトアシドーシス(EDKA)を起こしたそうです。[Intern Med. 2022 Oct 15;61(20):3069-3075.]
糖尿病性ケトアシドーシス(DKA)
糖尿病性ケトアシドーシス(DKA)は主に1型糖尿病のインスリン欠乏で生じる非常に危険な状態です。
※1型糖尿病:膵臓でインスリンを分泌するβ細胞が破壊され、インスリンが極度に低下し、インスリン注射でしか体内インスリンを維持できない状態。
インスリン欠乏には、絶対的不足(インスリン自己注射の中断)と相対的不足(急性感染症・外傷・その他ストレスで通常のインスリン量では足りない時)とがあります。
インスリンに拮抗する膵ホルモン:グルカゴンの作用でケトン体が過剰産生され、血液が酸性に傾きます(アシドーシス)。高血糖による浸透圧利尿・ケトン体排泄は、ナトリウムおよびカリウムを喪失させます(低ナトリウム血症,低カリウム血症)。
また、血液のpHを酸性から正常へ戻そうと、速く深い規則正しい呼吸になります(クスマウル大呼吸:Kussmaul呼吸)。クスマウル大呼吸は尿毒症他の代謝性アシド-シスでもおこりますが、糖尿病性ケトアシドーシスでは、 呼気にアセトン臭(果実臭、甘酸っぱい臭い)があり、眼球が軟かいのが特徴です。患者本人や周りの人が、クスマウル大呼吸を過呼吸・過換気症候群と間違えて、ペーパーバッグ法(紙袋を口につけて呼吸させる)を行うと致死的な経過を辿ります(素人診断は危険。
※そもそも、ペーパーバッグ法は血中炭酸ガス濃度が上昇し過ぎたり、血中酸素濃度が下がり過ぎたりするため、本当の過換気症候群(過呼吸症候群)であっても、現在は行われない。現在は、ゆっくり呼吸したり、短時間呼吸を止めるよう指示しますが、もし、糖尿病性ケトアシドーシスなら悪化させます。
さらに、糖尿病性ケトアシドーシスでは、 上腹部痛および悪心が生じ、急性腹症のように見えますが、腹部に圧痛を認めず、腹部エコー・腹部単純CT でも異常を認めません。高血糖に伴う脱水とアシドーシスによって、胃腸の蠕動運動が抑制されるためです。麻痺性イレウスに至る可能性もあります。
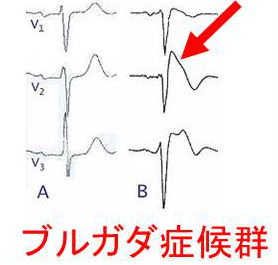
糖尿病性ケトアシドーシスの死亡率は1〜10%です。急性の死因として循環虚脱,低カリウム血症⇒高度の徐脈(30-40/分)、ブルガダ症候群などによる心停止があります。感染症による敗血症も死因です。
- 1時間5単位のヒューマリンR(速効型インスリン)をシリンジポンプで投与⇒血糖値250 mg/dL程度まで下げる
- K<4.5 mEq/LではKを補充する
- 生理食塩水を1時間1000 mLの速さで点滴⇒1時間あたり500 mL x 2時間⇒1時間150 mL - 250 mL
- 血糖値300 mg/dL に低下したら、点滴中に5%になるようにグルコース・10~20 mEq/hrのK+の補充(1日200~300mEq以下)。
- 80%食事摂取できれば点滴中止
- 血糖値100-150 mg/dL になるようインスリン自己注開始
ブルガダ症候群
糖尿病性ケトアシドーシスを起こす前に血液中の酸性度[HCO3-(重炭酸イオン)で代用]を予測
AG(アニオンギャップ)=Na-(Cl+HCO3-) : 正常のAG=12と仮定すれば、
HCO3-=Na-Cl-12 : HCO3-の正常値は25前後なので、通常血液検査のNa・Clから容易に予測できます。しかも、プレ糖尿病性ケトアシドーシスにおけるAGは12以上なので、実際のHCO3-はさらに低いと予測されます。
劇症1型糖尿病
劇症1型糖尿病は急性1型糖尿病の20%を占め、ウイルス感染説が有力。上気道炎(咽頭痛、発熱)、消化器症状(腹痛、悪心嘔吐)から1週以内にインスリンが枯渇、ケトアシドーシスに至ります。膵酵素アミラーゼ・リパーゼの上昇が多く、HbA1C正常/糖尿病の自己抗体(抗GAD抗体・IA-2抗体・ZnT8A)陰性。
ルセオグリフロジン(ルセフィ錠®)で糖尿病性ケトアシドーシス
SGLT2阻害薬 ルセオグリフロジン(ルセフィ錠®)の尿中グルコース排泄促進により、血糖コントロールが良好であっても脂肪酸代謝が亢進し、ケトーシスから糖尿病性ケトアシドーシスに至る場合があります。
試験紙による尿ケトン体半定量は当てにならない
試験紙による尿ケトン体半定量はニトロプルシド法で、アセト酢酸・アセトンのみしか測定できないため、糖尿病性ケトアシドーシスの本体であるβヒドロキシ基酪酸を測定できません。よって、試験紙による尿ケトン体半定量では、糖尿病性ケトアシドーシスを過小評価する事になります。
高血糖高浸透圧症候群(Hyperglycemic hyperosmolar syndrome :HHS) は、高血糖と脱水に基づく高浸透圧血症です。脱水は糖尿病性ケトアシドーシスよりも高度で、ケトーシスは軽度です。飲水行動が減少する高齢者に多く、インスリン分泌が保たれる2型糖尿病に
- 急性感染症,脳血管障害,心血管障害,手術,ステロイドホルモン投与などのストレス
- 高カロリー輸液
- 利尿薬
- 甲状腺機能亢進症/バセドウ病
が加わり、高血糖をきたして発症。糖尿病性ケトアシドーシスは急性発症ですが,高血糖高浸透圧症候群は発症まで数日の期間があります.
高血糖(≧600 mg/dL),高浸透圧血症(≧320 mOsm/L),アシドーシスは軽度(pH>7.30,HCO3>18~20 mEq/L)です。
補正Na濃度が
- 135 mEq/L以下と低値なら、生理食塩水を1時間あたり1L(4~14 mL/kg・BW)より開始
- 146 mEq/L以上と高値なら、0.45%食塩水(half saline)を4~14 mL/kg・BWで投与
インスリンは少量持続静注法(速効型インスリンを0.1 U/kg/時間で点滴静注)
血清カリウム(K)が3.3 mEq/L未満なら、インスリン投与前に1時間あたり20~40 mEqで3.3 mEq/Lになるまで補充
高齢者が多く、大量輸液による肺水腫・脳浮腫・低カリウム血症を合併することがあります。死亡率は最大40%とされます。
甲状腺機能亢進症/バセドウ病に高血糖高浸透圧症候群(Hyperglycemic hyperosmolar syndrome :HHS) を合併する場合も同様で、相互で悪化し合い、甲状腺クリーゼに至ります。
糖尿病性ケトアシドーシスの合併と同じく、全身状態の悪化や糖が有効に利用できない異化亢進により、FT3の減少・rT3の増加がおこり、高齢でないけれどもFT4優位に、極端な場合は低T3症候群(ユーサイロイドシック症候群)になります。(J Korean Med Sci. 2006 Aug;21(4):765-7.)(Med Clin (Barc). 1990 Jan 27; 94(3):116-7.)
ショック等により組織の低酸素血症を伴う場合、乳酸アシドーシスを合併する事があります。血清乳酸値は5 mmol/L以上になります。[J Crit Care. 2012 Apr;27(2):132-7.][BMJ Case Rep. 2014 Mar 20;2014:bcr2014203594.]
転移性乳癌患者に分子標的薬のAKT阻害剤を投与して、インスリン抵抗性高浸透圧性高血糖症候群に重度の乳酸アシドーシスを合併した報告があります。[JCO Precis Oncol. 2022 Jun:6:e2100428.]
高血糖があると血漿浸透圧が上昇し、細胞内から水が動員されるため、血清ナトリウム(Na)濃度が低下します(高浸透圧性低ナトリウム血症)。特に、高血糖緊急症(糖尿病性ケトアシドーシス、高血糖高浸透圧症候群)では著明な低ナトリウム血症になります。[Emerg Nurse. 2012 Nov;20(7):14-8; quiz 19.]
抗利尿ホルモン(バソプレッシン, ADH)は代償性に分泌が高まります。
口喝、多飲、多尿、体重減少と糖尿病特有の症状に加えて低ナトリウム血症の症状も。[Arch Argent Pediatr. 2020 Oct;118(5):332-336.]
血糖が 100 mg/dL 上昇すると血清ナトリウム(Na) が1.6 mEq/L 低下します(N Engl J Med. 1973 Oct 18;289(16):843-4.)。
補正Na濃度=血清Na濃度 + [1.6 x (血糖値-100)/100]
不足水分量=体重 x 0.6 x (補正Na濃度-140)/140
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。