甲状腺:専門の検査/治療/知見①[橋本病 バセドウ病 甲状腺超音波エコー検査 甲状腺機能低下症 甲状腺機能亢進症 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外(Pub Med)・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
長崎甲状腺クリニック(大阪)ゆるキャラ 甲Joう君 (動脈硬化した血管に甲状腺が!バセドウ病の甲状腺がモデル)
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
長崎甲状腺クリニック(大阪)の代表的な甲状腺検査・治療
- バセドウ病再発・抗甲状腺薬の効き易さ予測
- エラストグラフィー(甲状腺癌などの硬さを瞬時に診断)
- 超高解像度の超音波診断装置(甲状腺の微細血流ほか) グレースケール解析(甲状腺内部の新たな評価法)
- 甲状腺の腫れ具合の評価 首の腫瘤・しこり・腫れ、甲状腺と思っても実は
- 甲状腺と動脈硬化 高コレステロール血症 低HDLコレステロール血症/中性脂肪 動脈硬化マーカー① ②
- 潜在性甲状腺機能低下症を治療すべき 無痛性甲状腺炎とバセドウ病の見分け方
- バセドウ病抗体(TRAb, TSAb, TSBAb, IgG4,Tg抗体,TPO抗体) 萎縮性甲状腺炎
- 橋本病の抗体 橋本病(慢性甲状腺炎)破壊の程度を評価 橋本病から甲状腺癌が発生
橋本病とバセドウ病
- 橋本病とバセドウ病は入れ替わる---元は同じ自己免疫性甲状腺疾患 人間ドックと甲状腺オプション
- 命の危険:甲状腺クリーゼ 粘液水腫性昏睡 無顆粒球症 劇症肝炎 バセドウ病の突然死
- 高齢者バセドウ病 バセドウ病と腫瘍・癌 バセドウ病は良くなったが隠れていた病気が
- 甲状腺の低カリウム血症 甲状腺の低ナトリウム血症
- 甲状腺眼症:バセドウ病眼症 橋本病眼症 バセドウ病眼症と鑑別① ② ③ 瞼の腫れ 白内障 緑内障
- バセドウでない機能性結節 マリンレンハート症候群 家族性非自己免疫性甲状腺機能亢進
- 潜在性甲状腺機能亢進症を治療すべきか?
- 難治性T3優位型バセドウ病 難治性バセドウ病、突然、甲状腺機能低下症に移行
- 橋本病(慢性甲状腺炎)合併シェーグレン症候群(ドライアイ,口内乾燥) 甲状腺と膠原病(SLE)
- 長崎甲状腺クリニック(大阪)オリジナルの亜急性甲状腺炎治療プロトコル 甲状腺の痛み
甲状腺癌・腫瘍
- 甲状腺癌の腫瘍マーカー 甲状腺癌全摘出後の再発・診断 ホルモン補充療法 甲状腺癌 I-131 放射線治療と合併症 再発・2次発癌
- 甲状腺微小乳頭癌に対する長崎甲状腺クリニック(大阪)の考え方 浸潤型微小乳頭癌
- 甲状腺微小乳頭癌は超音波(エコー)検査でどう見えるか? 甲状腺癌の早期発見は過剰診断・過剰診療なのか? 甲状腺癌の謎!
- 甲状腺と悪性リンパ腫 成人T細胞白血病 慢性骨髄性白血病(CML) 骨髄異形成症候群(MDS)
- 放射線治療無効な甲状腺癌 レンビマ ネクサバール 甲状腺癌の肺転移 骨転移 脳転移
- 転移性甲状腺癌(他臓器の癌が甲状腺に転移)
- 癌と確定できない、または癌ではない甲状腺腫瘍の手術適応 (縦隔内甲状腺腫)
- 石灰化した甲状腺腫瘍・橋本病甲状腺内の石灰化 甲状腺嚢胞と間違えられる甲状腺腫瘍
- 甲状腺にCT、MRIは有用でない FDG-PET/CTと甲状腺腫瘍・橋本病 DWIBS:ドゥイブス
甲状腺と代謝(糖尿病・骨・痛風・肥満・むくみ・低血糖、高体温・低体温、高カルシウム血症・低カルシウム血症)
- 甲状腺と糖尿病[膵島抗体・緩徐進行1型糖尿病,治療薬,高血糖緊急症,劇症1型糖尿病,甲状腺炎・癌]
- 甲状腺と骨 甲状腺と尿酸/痛風 偽痛風 甲状腺と肥満 甲状腺とむくみ(浮腫)
- 甲状腺と低血糖 高体温・低体温 高カルシウム血症・低カルシウム血症
心臓血管・血圧・血栓
- 甲状腺と心臓・心不全 (心のう液, 弁膜症, 心筋症, 心筋炎, 先天性心疾患, 心膜, 腫瘍, 感染性心内膜炎)
- 甲状腺と心房細動(Af) 頻脈性不整脈① ② 徐脈性不整脈 肺高血圧症 アミオダロン
- 甲状腺の血圧管理・高血圧 低血圧
- 甲状腺で狭心症・心筋梗塞 急性大動脈解離・大動脈瘤
- 甲状腺で脳塞栓や心原性脳塞栓 血栓症-深部静脈血栓
甲状腺と皮膚・アレルギー・貧血・免疫
甲状腺と腎臓/肝臓/胃腸食道/膵臓
- 慢性腎臓病(CKD) 腎臓癌①,② 末期腎不全・透析・腎移植 ヨード造影剤腎症 腎炎 ネフローゼ症候群 AKI 多発性嚢胞腎 腎結石・尿路結石
- 甲状腺と肝障害(自己免疫性肝炎,原発性胆汁性肝硬変,薬剤性) 肝血管腫・肝臓がん 胆石
- C型肝炎 B型肝炎 非アルコール性脂肪肝炎(NASH)・脂肪肝 肝硬変・肝性脳症 膵臓 (膵癌)
- ピロリ菌 胃・胃癌 食道・食道癌 便秘・下痢 十二指腸/小腸・腸閉塞 大腸・大腸炎・大腸癌 腹水
女性
- 妊娠とバセドウ病 出産/授乳とバセドウ病 メルカゾール胎児奇形 妊娠時一過性甲状腺機能亢進
- 妊娠と橋本病/甲状腺機能低下症 出産/授乳と橋本病/甲状腺機能低下症
- つわり/妊娠悪阻と甲状腺 妊娠中の甲状腺腫瘍・癌 子宮卵管造影検査
- 不妊症/習慣性流産・不育症と橋本病・甲状腺機能低下症・体外受精・顕微授精・バセドウ病
- 甲状腺と生理不順・月経前症候群(月経前緊張症)、 抗リン脂質抗体症候群
小児
- 小児甲状腺超音波(エコー)検査・小児甲状腺癌 異所性甲状腺 甲状腺片葉欠損症
- 小児クレチン症/発育障害 新生児マススクリーニング
- 小児バセドウ病・乳幼児バセドウ病 胎児バセドウ病 新生児バセドウ病 小児橋本病・小児無痛性甲状腺炎
甲状腺と肺・睡眠障害・耳鼻咽喉・頭頸部
- 肺(結核 気胸 気管支喘息 誤嚥性肺炎 肺梗塞) しゃっくり 甲状腺癌の肺転移 肺癌・悪性中皮腫の甲状腺転移
- 甲状腺と睡眠障害:閉塞性睡眠時無呼吸症候群(OSAS) 不眠症① ②
- 甲状腺と口腔 舌 喉(のど) [腫瘍] 耳, 耳鳴り, 難聴 鼻・副鼻腔 唾液腺(顎下腺・耳下腺) 嚥下障害
- めまい・ふらつき/メニエールと甲状腺 急性扁桃炎(溶連菌感染) 歯科治療・抜歯 顎関節症
下垂体と甲状腺
- 先端巨大症(成長ホルモン産生下垂体神経内分泌腫瘍)と甲状腺
- 脳下垂体と甲状腺-中枢性甲状腺機能低下症(総論) (各論) Resistance to exogenous thyroxine
- 脳下垂体と甲状腺-TSH産生下垂体神経内分泌腫瘍 下垂体過形成、不活性型TSH産生下垂体腺腫
SITSH(TSH不適切分泌症候群)
バセドウ病で長崎甲状腺クリニック(大阪)を受診される方への注意
バセドウ病の治療開始(再開)後は、頻回の副作用チェックが必要なため①大阪市と隣接市の方に限定②来院できず薬を自己中断する方をお受けできません。
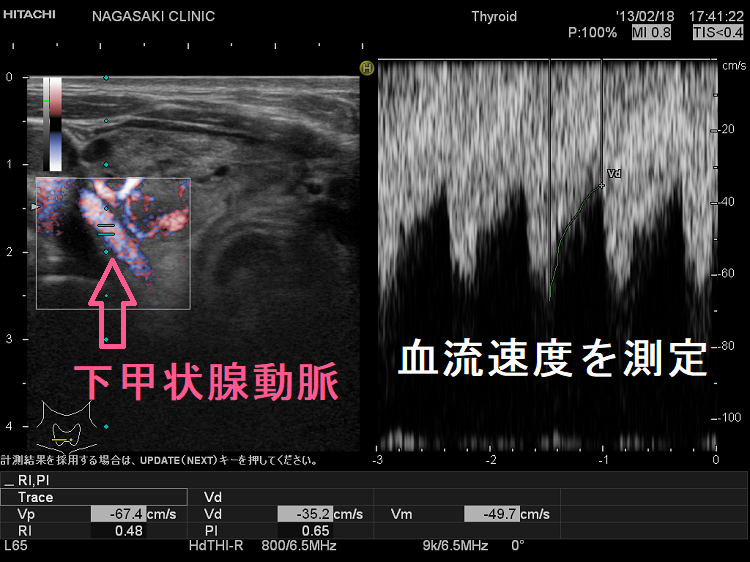
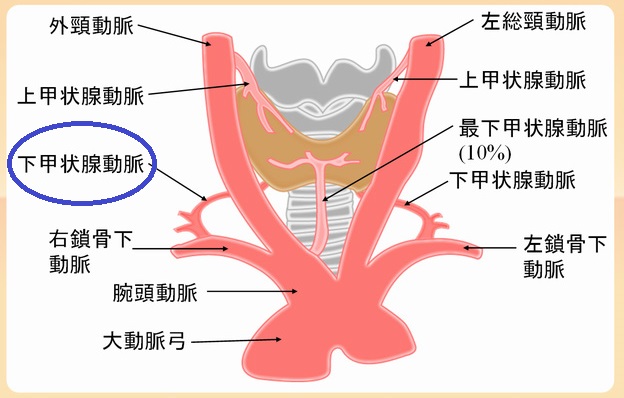
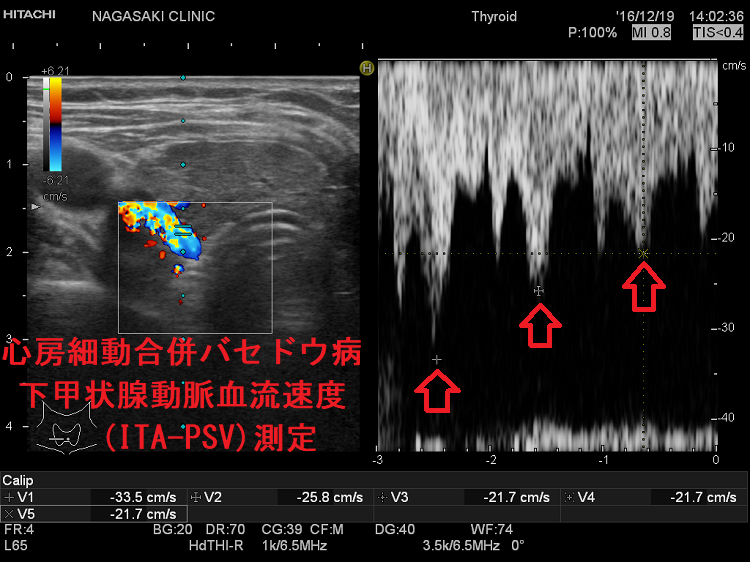
甲状腺機能亢進症/バセドウ病の再発予測は、甲状腺専門医でも難しい。TSHレセプター抗体(TSH Receptor Antibody:TRAb)は予測の指標にならない。長崎甲状腺クリニック(大阪)院長が、大阪市立大学(現、大阪公立大学) 代謝内分泌内科で行った研究では、甲状腺へ流入する下甲状腺動脈の血流速度(ITA-PSV)により①甲状腺機能亢進症/バセドウ病再発の可能性②抗甲状腺薬の効きやすさを予測できる。甲状腺が大きいほど抗甲状腺薬が効きにくく、再発しやすい。バセドウ病眼症による眼球突出を伴うと再発率が高い。Siglec はバセドウ病や自己免疫疾患の難治性を推測するマーカー。
甲状腺機能亢進症/バセドウ病の再発予測は、甲状腺専門医でも難しいとされます。しかしそれは、TSHレセプター抗体(TSH Receptor Antibody:TRAb)などの自己抗体を予測の指標にしているところに問題があります。TRAbの高い方が、低い方に比べて再発しやすいのは事実です[Thyroid. 2016 Aug;26(8):1004-9.]。しかし、
- TRAbは、たとえバセドウ病の活動性が高くても、投薬により長期間、甲状腺ホルモンが正常値を維持していれば低下する
- TRAbが上昇するのはバセドウ病が再発した後になる
ため、再発の指標にはなりません。[Exp Clin Endocrinol. 1991 Mar;97(1):113-6.]
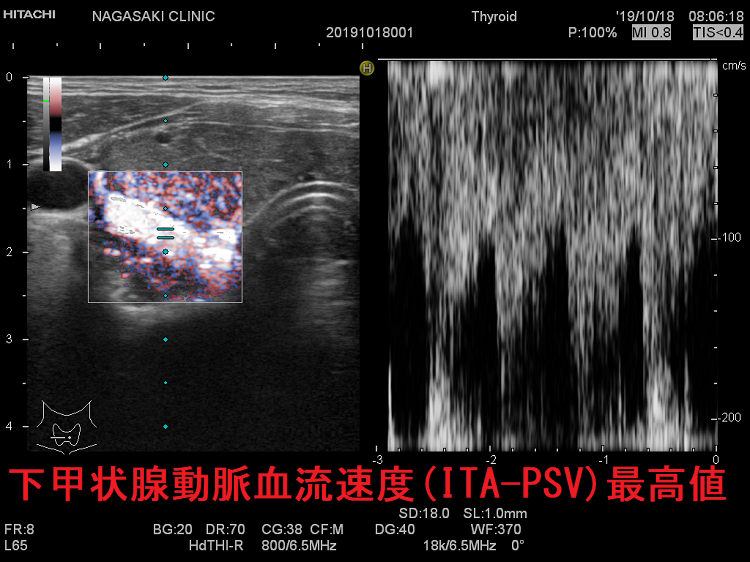
長崎甲状腺クリニック(大阪)院長が、大阪市立大学(現、大阪公立大学) 代謝内分泌内科で行った研究では、甲状腺へ流入する下甲状腺動脈の収縮期最大血流速度(ITA-PSV)を測定することにより、
- 甲状腺機能亢進症/バセドウ病が再発する可能性
- 抗甲状腺薬が効きやすい甲状腺機能亢進症/バセドウ病か否か
を予測できます。
イタリアの研究者も筆者らと全く同じ結論「ITA-PSV≧40cm/sで極めて高率にバセドウ病が再発する」と発表しています[Radiol Med. 2001 Oct;102(4):233-7.]。
院長の論文
Significance of thyroid blood flow as a predictor of methimazole sensitivity in untreated hyperthyroid patients with Graves' disease.(Biomedicine & Pharmacotherapy)
下甲状腺動脈の血流測定が、甲状腺機能亢進症/バセドウ病に対する抗甲状腺薬(メルカゾール、チアマゾール)の効き易さを予測できる事を医学界で初めて証明。Thyroid blood flow as a useful predictor of relapse of Graves' disease after normal delivery in patients with Graves' disease.(Biomedicine & Pharmacotherapy)
下甲状腺動脈の血流測定により、甲状腺機能亢進症/バセドウ病の出産後再発を、再発する一か月前に予測可能な事を医学界で初めて証明。
院長が共同研究した論文
The significance of thyroid blood flow at the inferior thyroid artery as a predictor for early Graves' disease relapse.(Clinical Endocrinology)
下甲状腺動脈の血流測定が、甲状腺機能亢進症/バセドウ病の再発を最もよく予測できる事を医学界で初めて証明。
下甲状腺動脈血流速度(ITA-PSV)測定の欠点
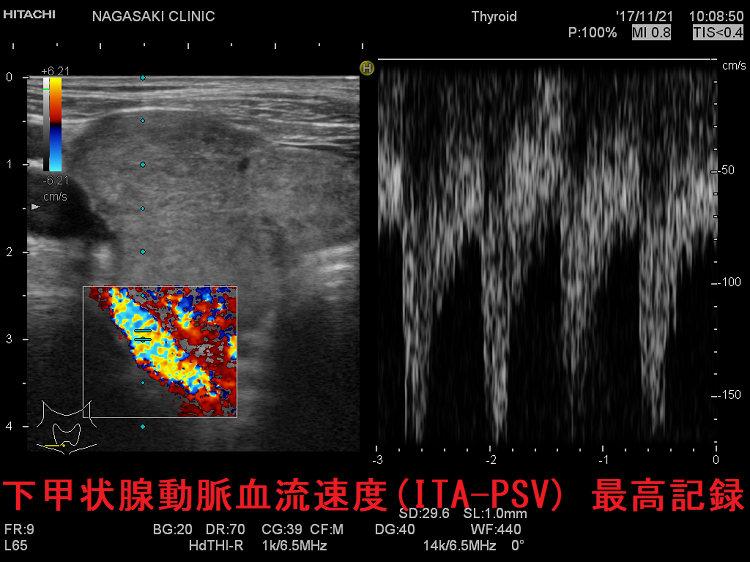
下甲状腺動脈血流速度(ITA-PSV)の最高値
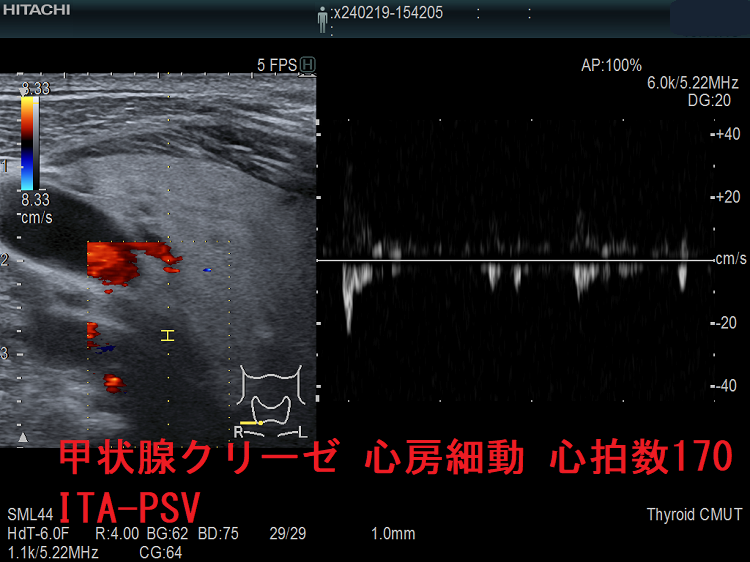
長崎甲状腺クリニック(大阪)での下甲状腺動脈収縮期最大血流速度(ITA-PSV) 最高記録は、計測限界を突破しています。写真の如く、170cm/sを超えていて、それ以上測れません。難治性T3優位型バセドウ病で、治療抵抗性です。
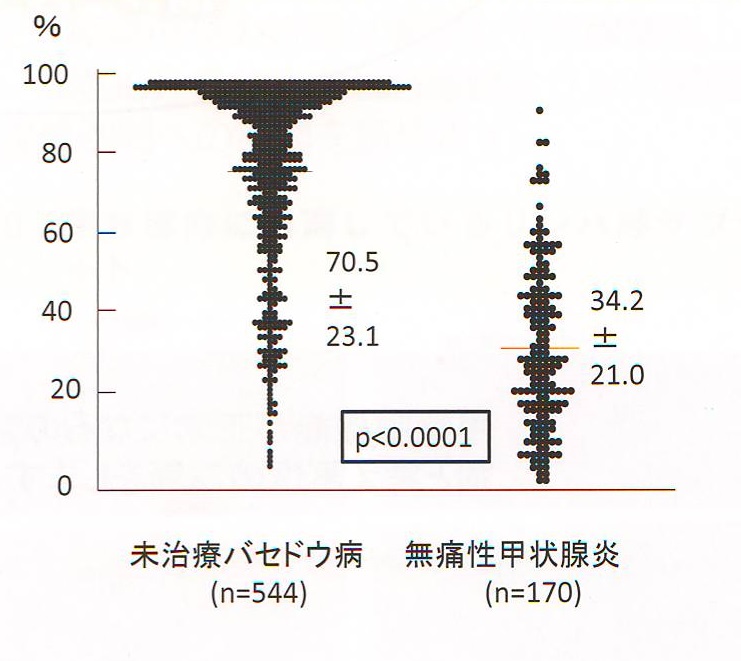
筆者らが提唱した下甲状腺動脈の収縮期最大血流速度(ITA-PSV)測定は、無痛性甲状腺炎と甲状腺機能亢進症/バセドウ病を鑑別するのにも有用です。(無痛性甲状腺炎とバセドウ病との見分け方)
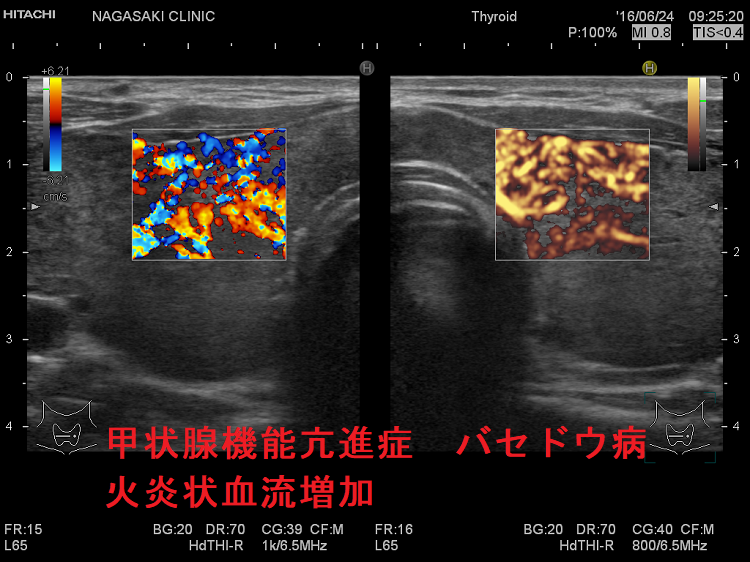
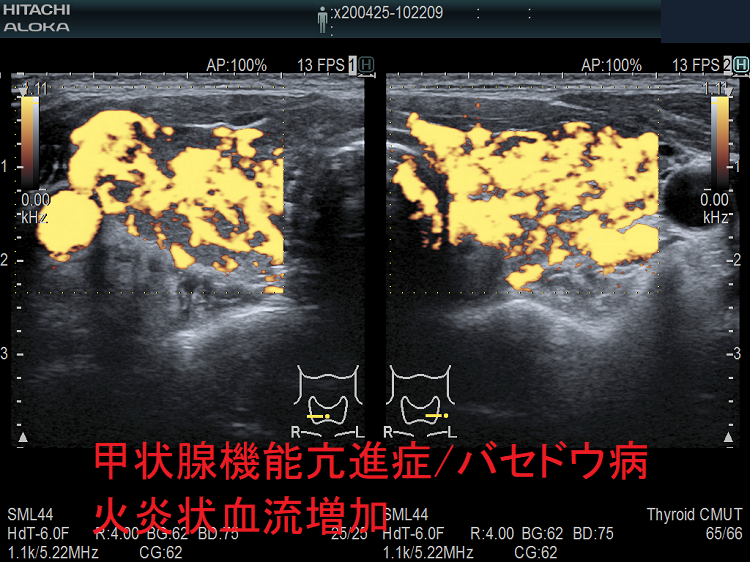
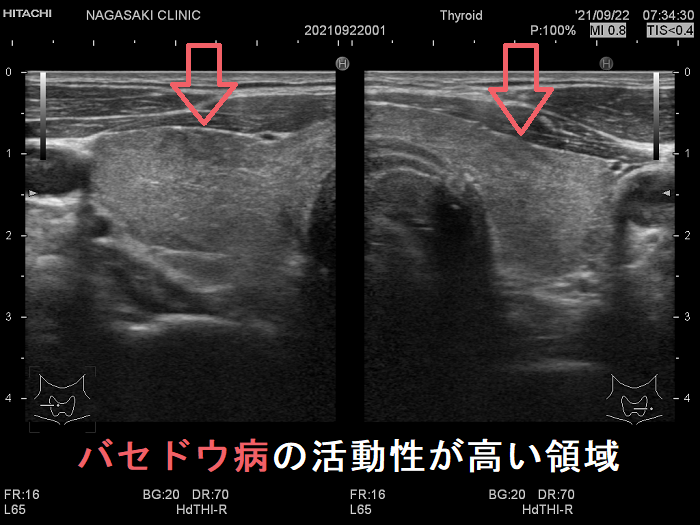
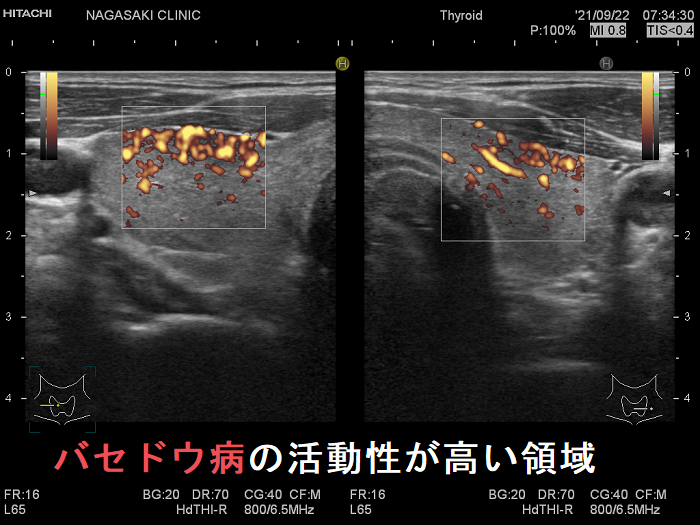
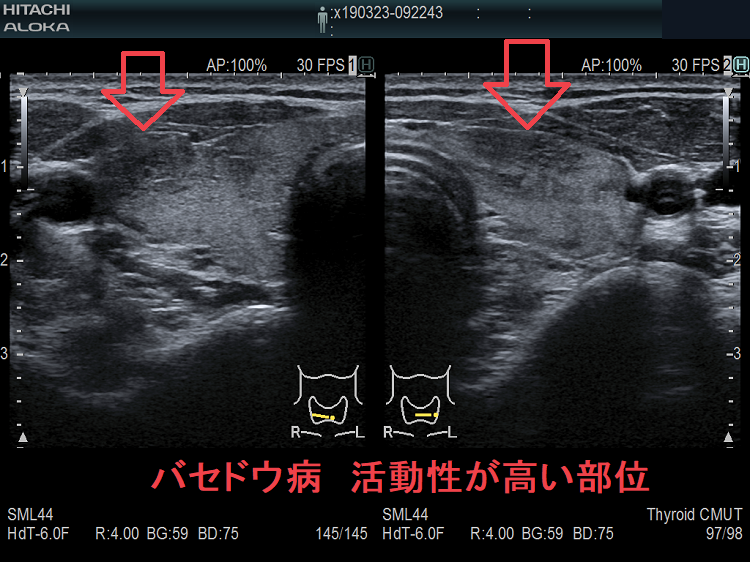
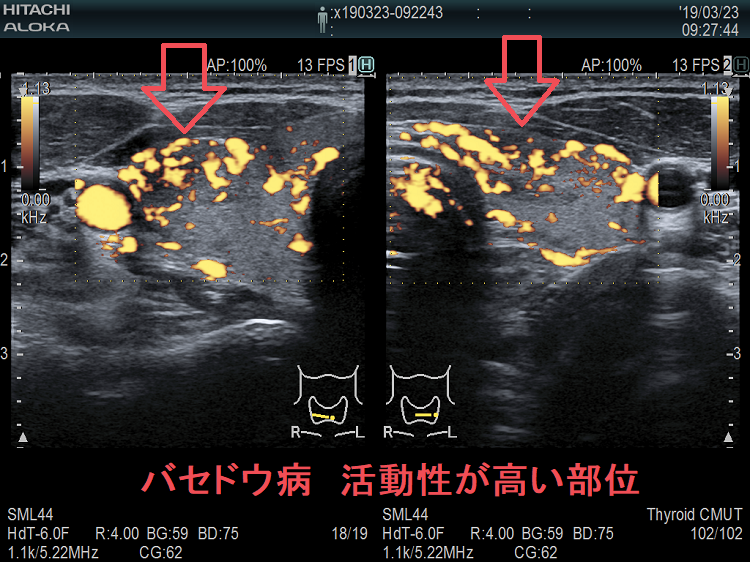
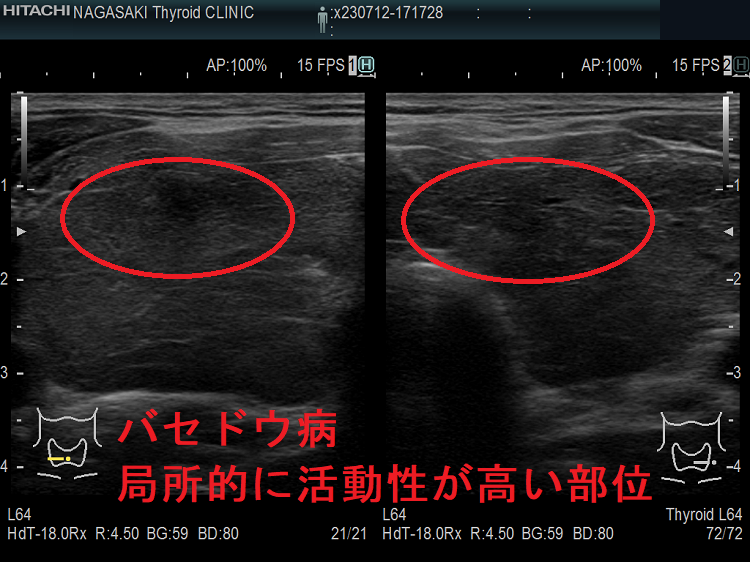
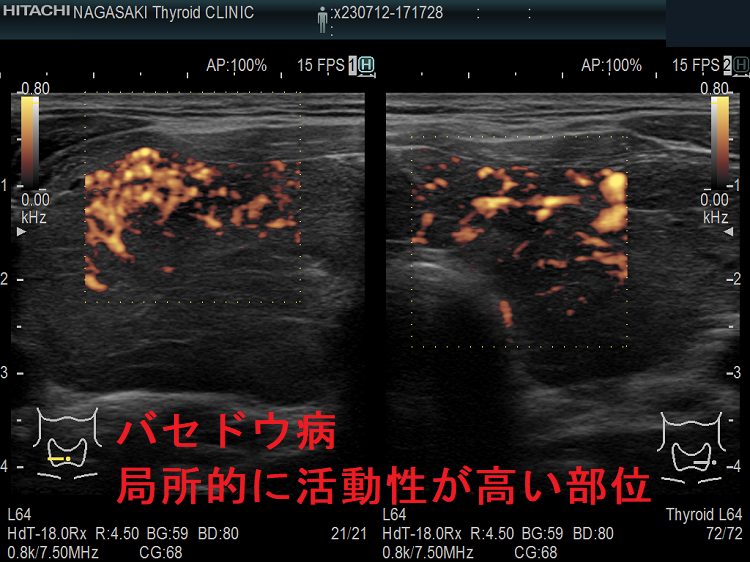
抗甲状腺薬投与により、甲状腺機能が正常に保たれているバセドウ病では、治療前の”火炎状血流増加”と呼ばれる甲状腺内部の異常血流増加が減少していきます。しかし、局所的に血流が多く、低エコーな領域は活動性が残存しています。(J Clin Ultrasound. 2005 Oct;33(8):381-5. doi: 10.1002/jcu.20157.)(Exp Clin Endocrinol Diabetes. 2013 Jan;121(1):1-5.)(AJR Am J Roentgenol. 1996 Jan;166(1):203-7.)
甲状腺が大きいほど抗甲状腺薬が効きにくく、再発しやすい[The significance of thyroid blood flow at the inferior thyroid artery as a predictor for early Graves' disease relapse.(Clinical Endocrinology)]。
甲状腺の正常重量は、男性 15~35g, 女性 10~25gです。
推定甲状腺重量(容積)が60 g( ≒ mL)以上の男性は、抗甲状腺薬中止基準の一つ「小さい甲状腺」を満たさないため、抗甲状腺薬中止は不可能になります。
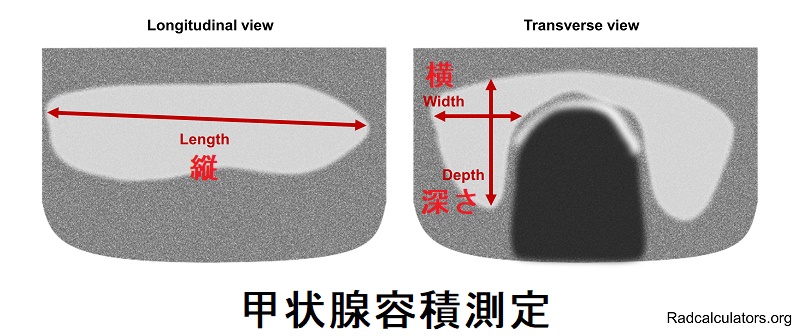
甲状腺容積(mL)=π/6(0.52)×縦(cm)×横(cm)×深さ(cm) [甲状腺の腫れ具合の評価]
バセドウ病眼症による眼球突出を伴う甲状腺機能亢進症は、眼球突出が17mm以上では抗甲状腺薬で寛解した後の再発率が高いとされます。[Eur J Endocrinol. 2017 Jan;176(1):87-97.]
現時点で測定キットは開発されておらず、簡単に測る事はできませんが、細胞接着分子Siglec 1 (Sialic Acid-Binding Immunoglobulin-Like Lectin1:シアル酸結合免疫グロブリン様レクチン1)は、免疫細胞機能の調節をおこなう重要な物質で[Nat Rev Immunol. 2014 Oct;14(10):653-66.]、アルツハイマー型認知症[Proteomics Clin Appl. 2016 Jun;10(6):635-44.]や全身性強皮症(全身性硬化症:SSc)[Pharmaceuticals (Basel). 2022 Sep 28;15(10):1198.]など自己免疫疾患のマーカーとして研究が進んでいます。
さらに、Siglec 1はバセドウ病や自己免疫疾患の難治性を推測するマーカー・再発予測マーカーとしても研究が進んでいます。治療の影響を受けることなく、変わることもない生まれながらの治療抵抗性を反映します。[Thyroid. 2018 Jan;28(1):50-59.](第57 回日本甲状腺学会 シンポジウムⅠ ヒトにおける自己免疫性甲状腺疾患の発症因子と病態規定因子)
潜在性甲状腺機能低下症(TSH10未満の軽い甲状腺機能低下症)患者で、任意の甲状腺内動脈の動脈血流速度(PSV)は高値を示します(Endocr Pract. 2010;16(3):376-81.)。
しかし、潜在性/顕在性甲状腺機能低下症患者の下甲状腺動脈収縮期最大血流速度(ITA-PSV)の評価は、今まで報告されていませんでした。
院長が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で共同研究した論文では、
妊活中の橋本病女性は、妊娠前の下甲状腺動脈収縮期最大血流速度(ITA-PSV)を測定しておくと、妊娠後の甲状腺ホルモン剤(チラーヂンS)追加補充量を予測しやすくなります。特にチラーヂンS追加量が50μg/日以上になる重度甲状腺機能低下症の橋本病女性に役に立ちます。
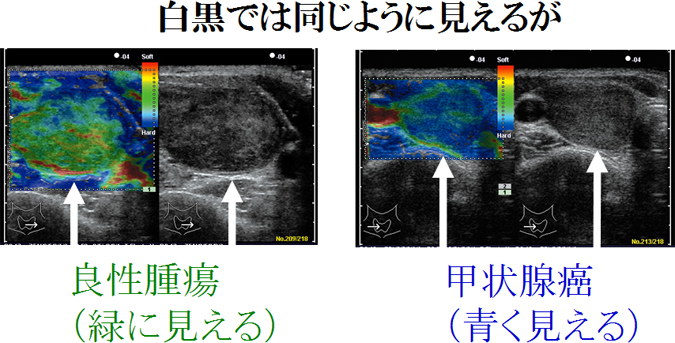
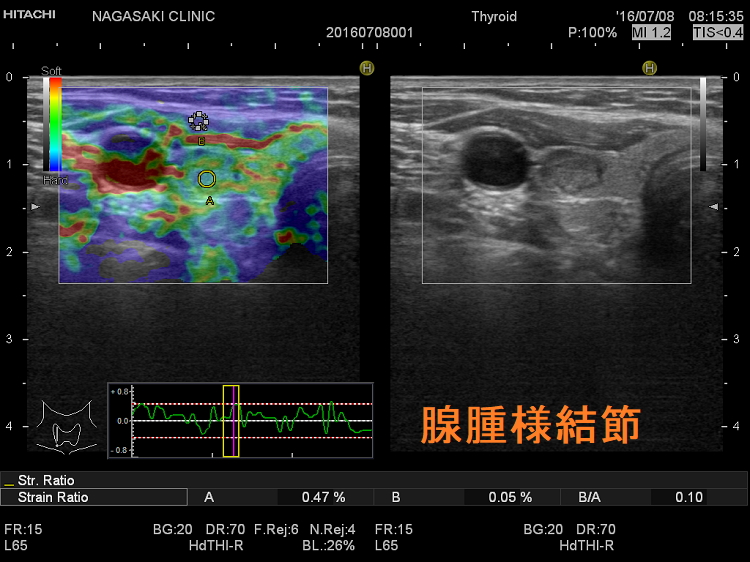
甲状腺穿刺細胞診で甲状腺癌の15%は診断不能。甲状腺腫瘍の硬さを測定するエラストグラフィーは甲状腺癌を疑う有力な証拠に。甲状腺乳頭癌・濾胞癌は特徴的なパターンで青くなり、甲状腺濾胞癌を良性濾胞腺腫と鑑別する判断材料に。エラストグラフィーは抗凝固剤・ステロイド・免疫抑制剤を休薬できず甲状腺穿刺細胞診できない方、穿刺細胞診でクラスⅢ(良悪性の境界、鑑別困難)の方にお勧め。エラストグラフィーで診断不能な甲状腺腫瘍は微小甲状腺濾胞癌・微小甲状腺乳頭癌、微小浸潤型濾胞癌、被膜が石灰化した腫瘍、のう胞型腫瘍、のう胞変性が50%以上ある腫瘍。
甲状腺癌,診断不能,甲状腺腫瘍,硬さ,エラストグラフィー,甲状腺乳頭癌,甲状腺濾胞癌,良性濾胞腺腫,鑑別,診断
甲状腺の診療は、超音波(エコー)検査に始まり、最後は超音波検査が最終診断になる事が非常に多いです(エコーに始まり、エコーで終わる)。優れた超音波診断装置は、触診でも触れない腫瘍を検出し、触診では分からない甲状腺、腫瘍の内部構造を極めて詳細に画像化します。
同時に、超音波(エコー)検査の画像情報を読み取る能力、画像情報を基に次の検査、治療方針を決める能力は、個々の医師により大きな差があります。超音波(エコー)検査程、examinerの能力に大きく左右される検査は他にありません。
悪性腫瘍は硬いため、超音波(エコー)プローブによる圧迫で縮まないと考えられています(AJR Am J Roentgenol. 2010 May;194(5):W420-4.)。皮膚の上から甲状腺腫瘍の直上を超音波(エコー)プローブで圧迫して、どれくらい縮んだか[歪(ひずみ)の程度]を測定すれば、甲状腺腫瘍の硬さが分かります。硬ければ甲状腺癌、軟らかいなら良性甲状腺結節の可能性が高くなります。それを調べるのがエラストグラフィーです。
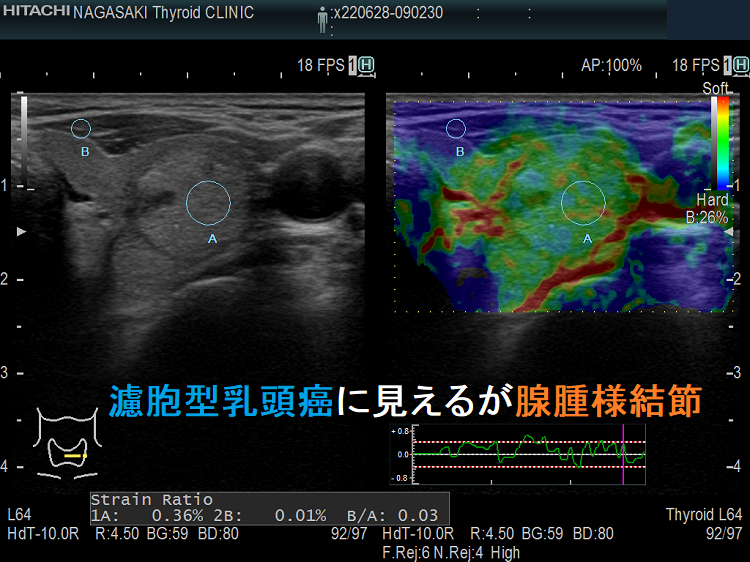
大阪市立大学附属病院(現、大阪公立大学附属病院) 超音波エコー検査室より2年早く長崎甲状腺クリニック(大阪)が導入した先進医療。甲状腺穿刺細胞診で甲状腺癌の85%は診断可能ですが、残り15%は診断不能とされます。しかし、甲状腺腫瘍の硬さを測定するエラストグラフィーを用いて以下のような結果になれば、甲状腺癌を疑う有力な証拠になります。甲状腺腫瘍の90%はエラストグラフィーで良悪性の判別が可能(感度82% 特異度96%)で、筋肉をゼロポイントとしたstrain ratioを計算すると、1.87以上なら感度95.6%, 特異度92.8%とされます。
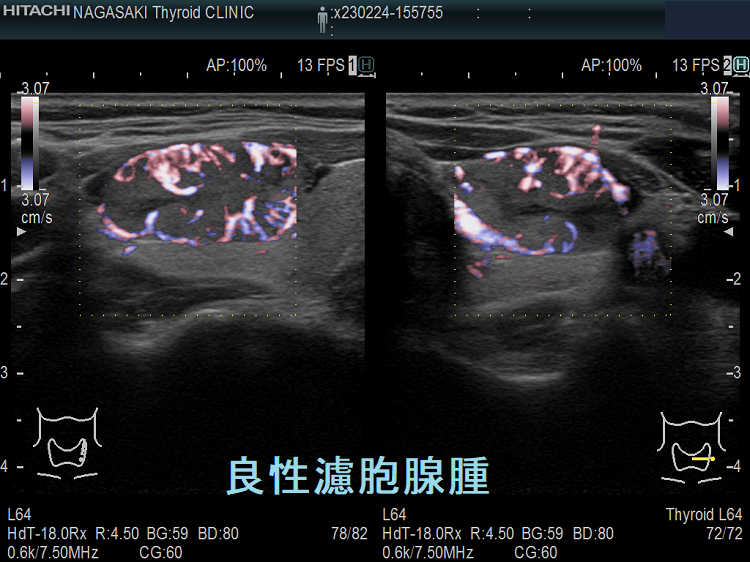
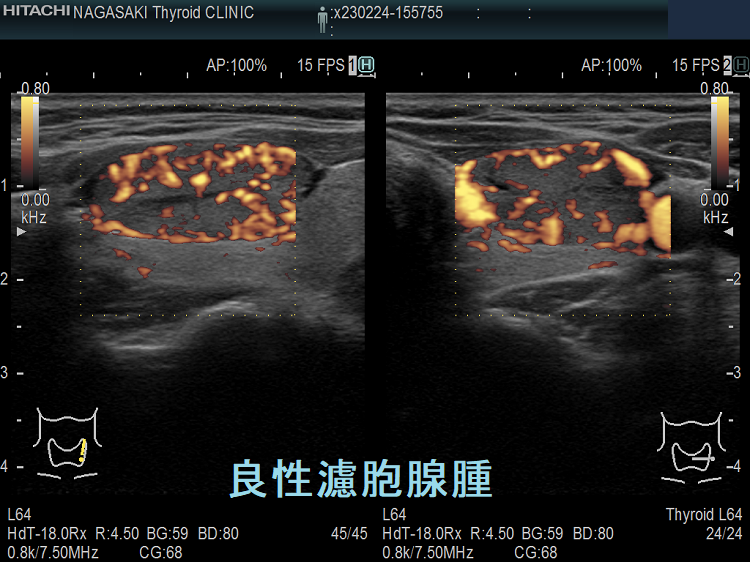
左の緑に見える良性腫瘍は良性濾胞腺腫、右に見える青い甲状腺癌は甲状腺濾胞癌(広範浸潤型)です(写真:MEDIX Vol.53 p4-7)。
※現在の甲状腺癌の診断基準に、エラストグラフィーは含まれません。また、良悪性の判別ができたとしても、甲状腺癌の組織型の確定診断(甲状腺乳頭癌、甲状腺濾胞癌など)は、穿刺細胞診・穿刺組織診・摘出標本病理診断でしか判りません。
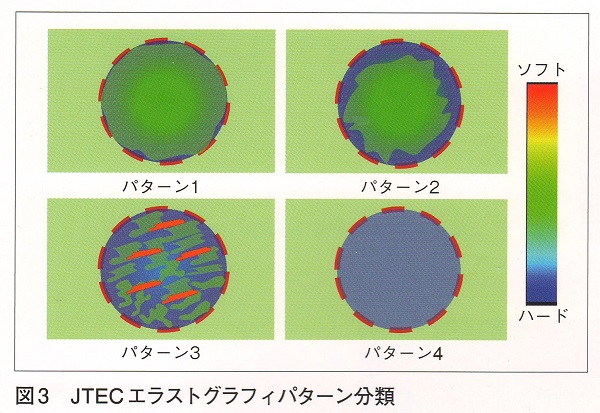
パターン2、3は特徴的なので、一目でわかります。パターン4は、少なくとも悪性であるのは一目瞭然です。しかし、パターン1は、必ずしも良性とは限りません。微小浸潤型濾胞癌・甲状腺悪性リンパ腫の事があります。
ただし、人間が手でプローブを腫瘍に押し当てて判定するため、絶対的なものではありません(どうしても主観が入ってしまいます)。
甲状腺癌が硬くなる理由
甲状腺癌が硬くなる理由として、
- 細胞密度が高い
- ガレクチン-3(Gal-3)およびフィブロネクチン-1(FN-1)の発現が亢進し線維化が進む。同時に血管密度は低くなる。特に通常型甲状腺乳頭癌で著明で、濾胞型甲状腺乳頭癌でははっきりしない(Thyroid. 2017 Jan;27(1):103-110.)
また、フィブロネクチン-1発現が多い甲状腺乳頭癌は増殖能・浸潤性が強く、リンパ節転移しやすく悪性度が高い(Mol Cell Endocrinol. 2016 Aug 15;431:123-32.)(Onco Targets Ther. 2017 Mar 22;10:1743-1755.)
フィブロネクチン-1より生じるフィブロネクチンは細胞表面、細胞外基質において、細胞接着、細胞移動、胚形成、創傷治癒、血液凝固、骨形成に関与します。細胞移動は癌の浸潤・転移につながります(Cell. 2011 Mar 4; 144(5):646-74.)。
血清フィブロネクチンは、初期の乳癌で上昇する腫瘍マーカーでもあります(Oncotarget. 2016 Jun 28; 7(26):40189-40199.)。
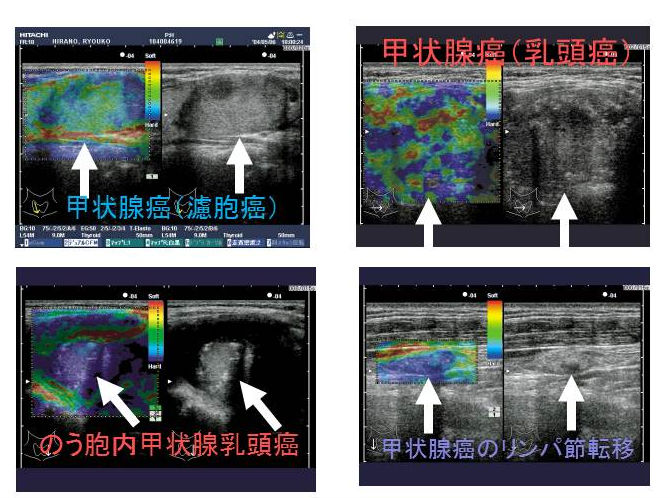
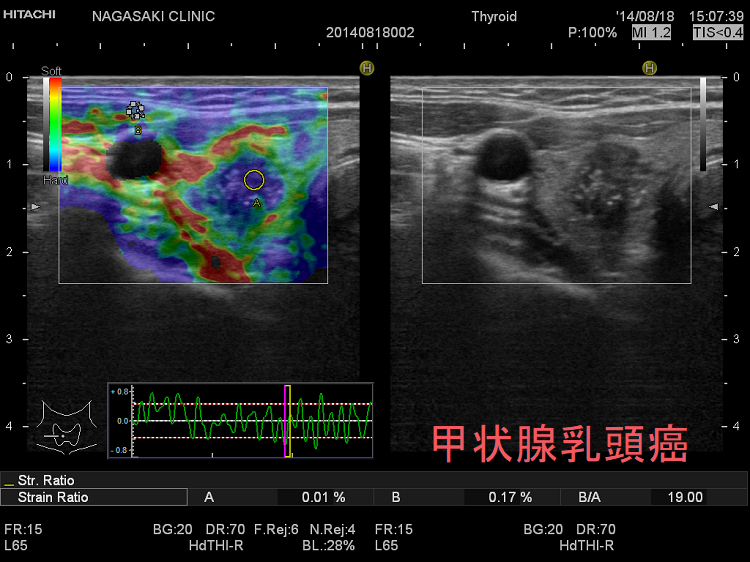
甲状腺乳頭癌・濾胞癌は特徴的なパターンで青くなります。
エラストグラフィーは甲状腺濾胞癌を良性濾胞腺腫と鑑別する判断材料になります。甲状腺濾胞癌は、穿刺細胞診で診断がほぼ不可能です(良性濾胞腺腫・腺腫様結節と同じくクラス3にしかなりません)。甲状腺超音波(エコー)検査でも良性濾胞腺腫と鑑別するのは非常に困難ですが、甲状腺濾胞癌は、
- 内部エコーが低エコーレベル:良性濾胞腺腫でもあり得ます
- 境界性状が粗雑(被膜浸潤の可能性):良性濾胞腺腫でもあり得ます
- 内部血流豊富:良性濾胞腺腫でもあり得ます
- 4cm以上なら20-50%は甲状腺濾胞癌
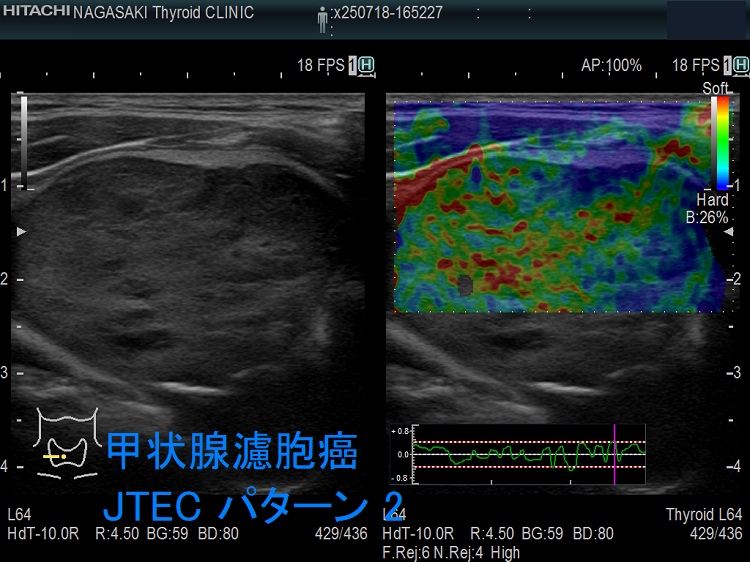
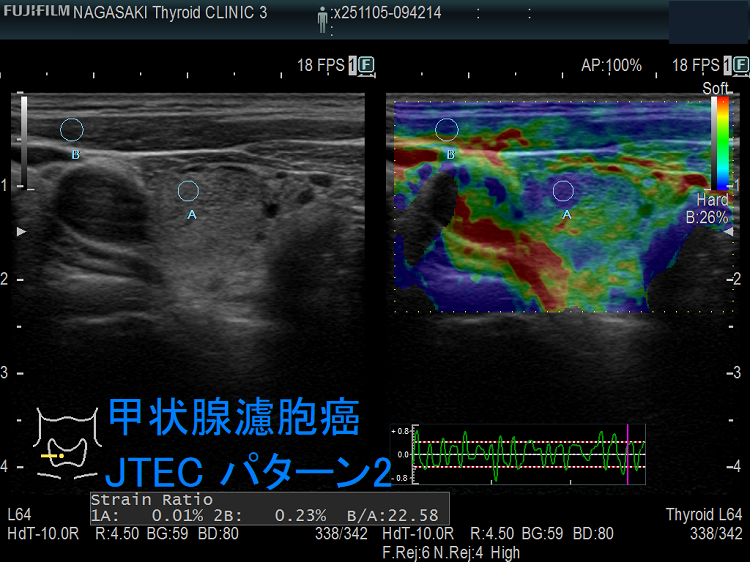
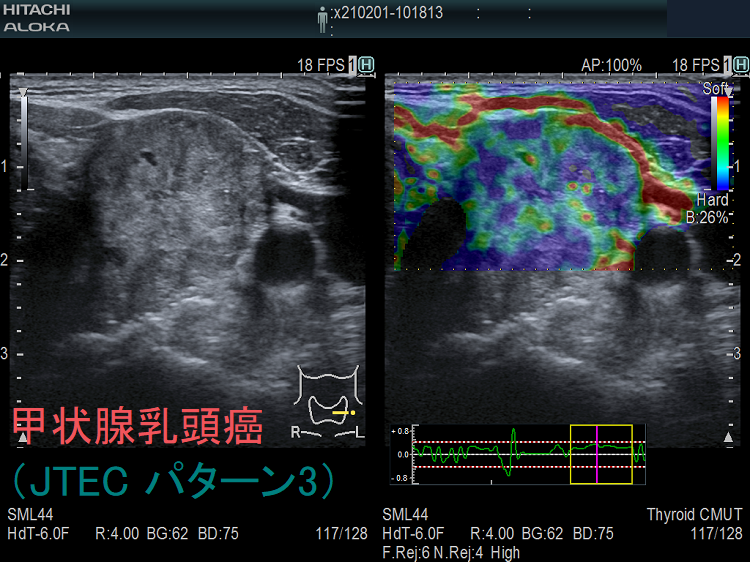
- エラストグラフィーで腫瘍周囲が青くなる(下左 JTEC パターン2)か、腫瘍全体が青く(JTEC パターン4)なります
同時に、ストレイン レイシォウ(strain ratio)≥1.7およびエコー上の悪性所見が1以上(OR=12.0、感度 75.0%、特異度 75.0%)(Endokrynol Pol. 2017;68(6):610-622.)。
などの条件があります(甲状腺濾胞癌と良性濾胞腺腫の鑑別)。
被膜浸潤、脈管侵襲、転移(肺骨脳)のいずれか一つが確認されれば甲状腺濾胞癌と診断できますが、超音波(エコー)上、甲状腺濾胞癌の被膜浸潤、脈管侵襲を診断するのは難しい。
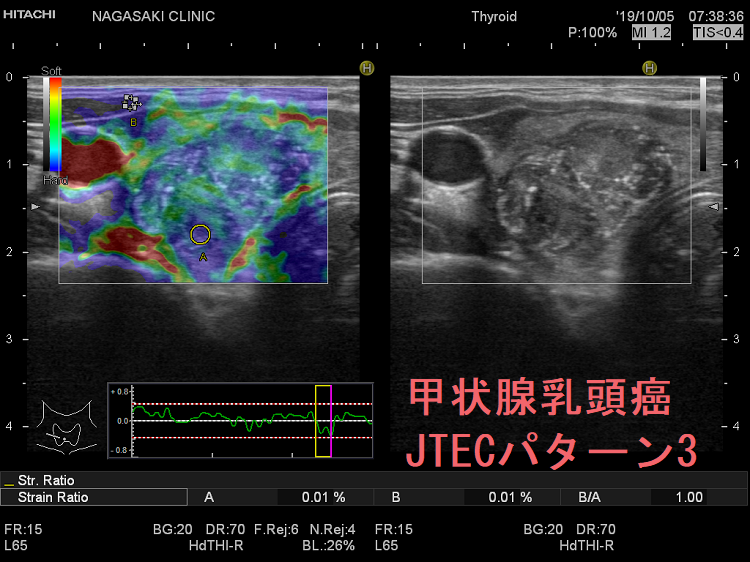
甲状腺乳頭癌はエラストグラフィーで腫瘍内部が緑と青のモザイク(下右 JTEC パターン3)か、腫瘍全体が青く(JTEC パターン4)なります。また、甲状腺乳頭癌の転移リンパ節も青(JTEC パターン4)になります。
微小な甲状腺濾胞癌・甲状腺乳頭癌
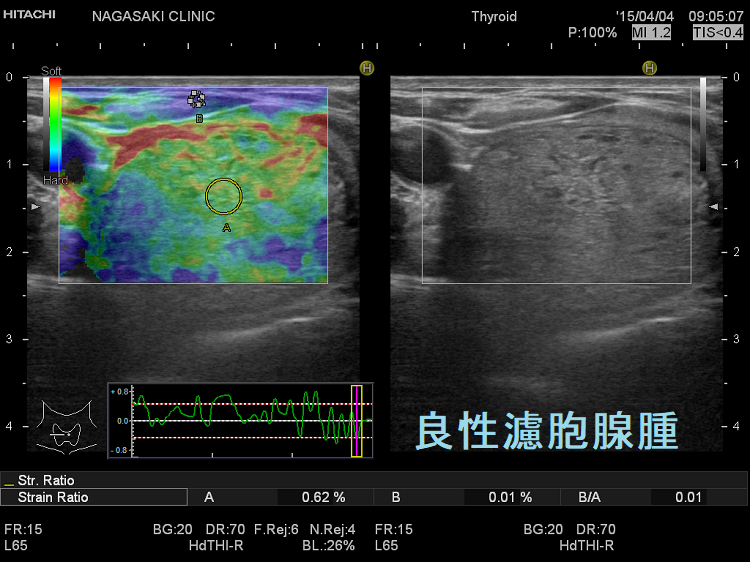
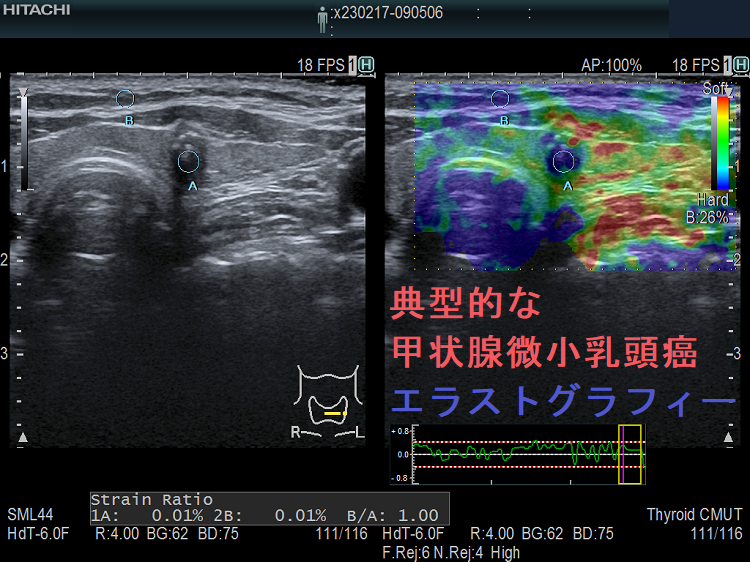
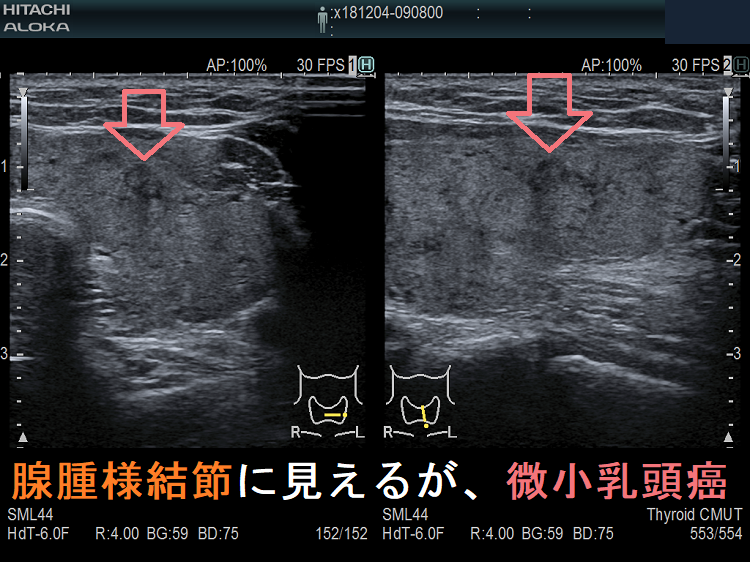
約5mm の小さな甲状腺濾胞癌は、エラストグラフィーで診断不能だったと報告されています。(第56回 日本甲状腺学会 P1-036 結節性甲状腺腫にて外科切除された42 結節の病理組織像と超音波エラストグラフィー像との対比)
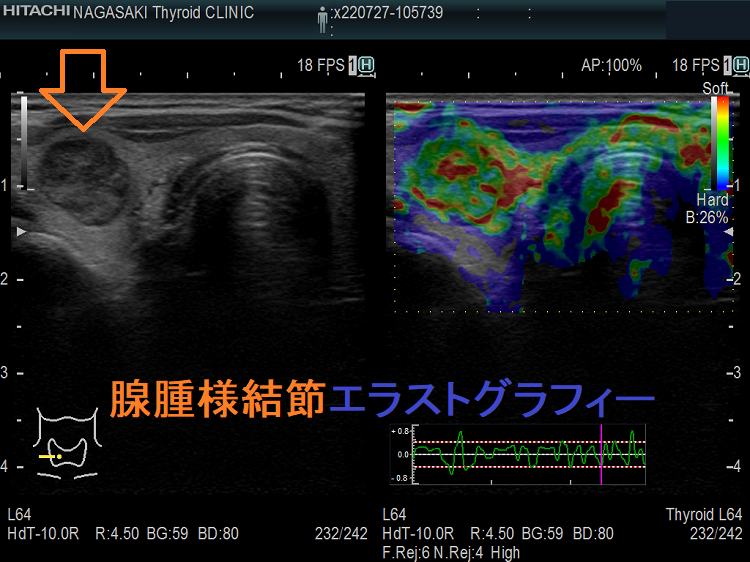
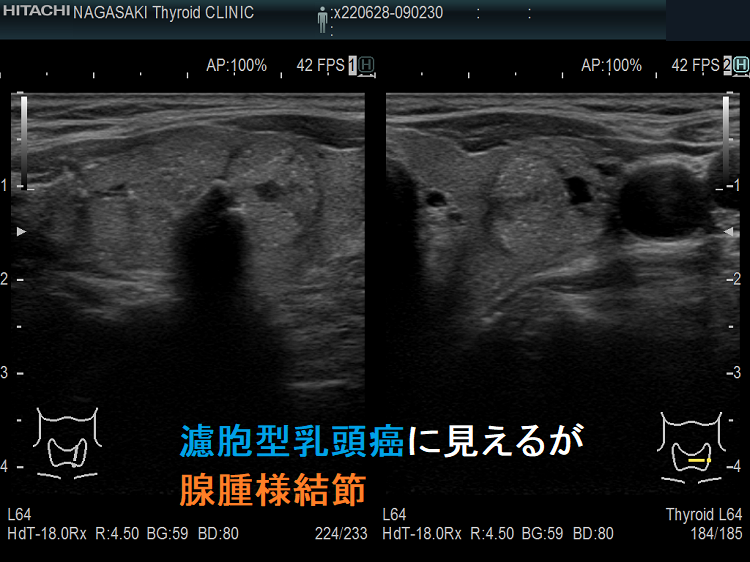
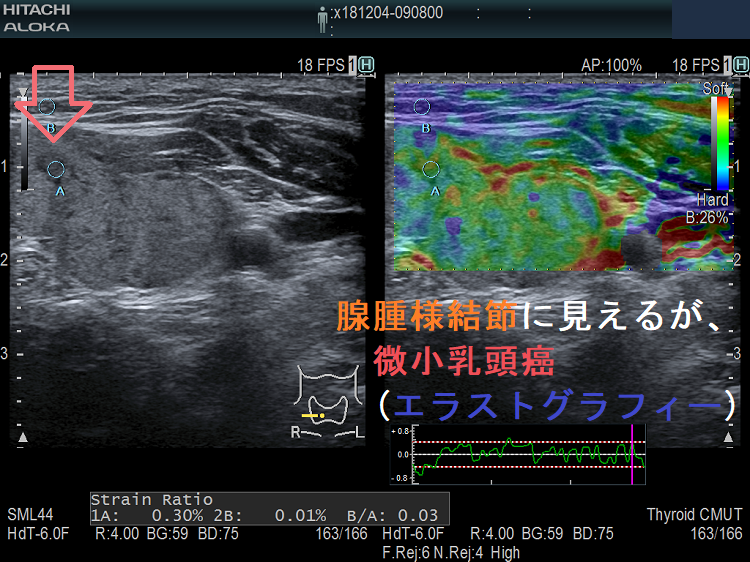
筆者の経験では、同様の大きさの甲状腺乳頭癌(微小乳頭がん)も診断不能(良性・緑で軟らかい)でした。写真は、腺腫様結節のように見え、しかもエラストグラフィーで緑だった甲状腺微小乳頭がんの自験例です。
微小浸潤型濾胞癌
逆に、3cm台の比較的大きな濾胞性腫瘍で微小浸潤型濾胞癌も診断不能(良性・緑で軟らかい)だったことがあります。
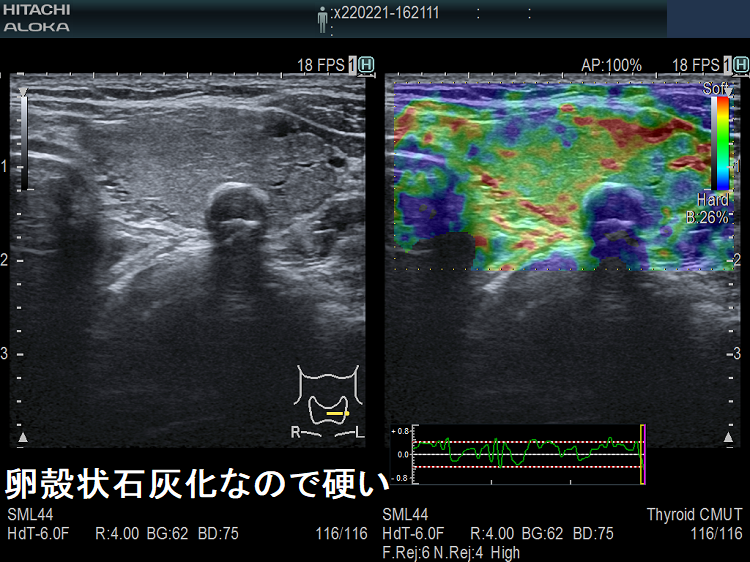
被膜が石灰化した腫瘍
のう胞型腫瘍(嚢胞型腫瘍)、のう胞変性(嚢胞変性)が50%以上ある腫瘍
のう胞型腫瘍(嚢胞型腫瘍)、のう胞変性(嚢胞変性)が50%以上ある腫瘍は、のう胞(嚢胞)内の液体成分が、抑える圧を吸収してしまうため、エラストグラフィーは無効です。(Clin Radiol. 2011 Sep;66(9):799-807.)
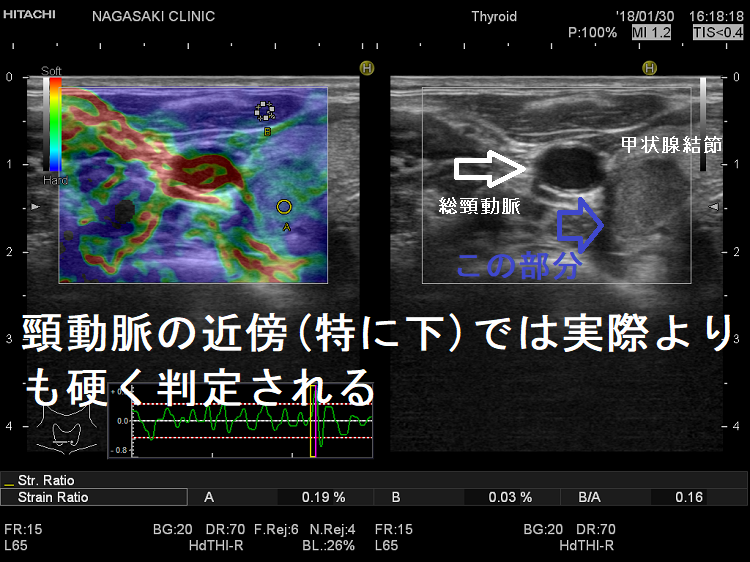
頸動脈近傍(特に下)では実際よりも硬く判定される
頸動脈近傍(特に下)の病変では、血管の弾力性がエコープローブの圧迫を緩衝するため、病変のひずみが小さくなり実際よりも硬く判定されます。
写真の甲状腺結節(腺腫様結節)では、総頚動脈下の辺りだけが青く(硬く)見えます。
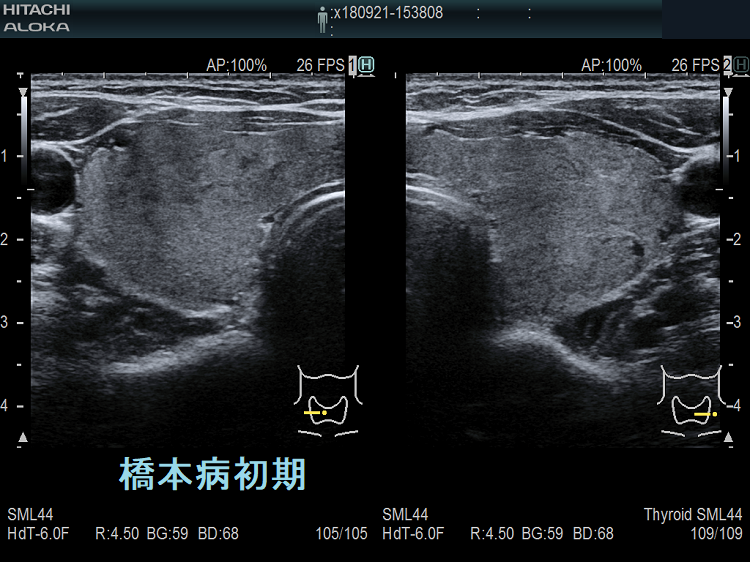
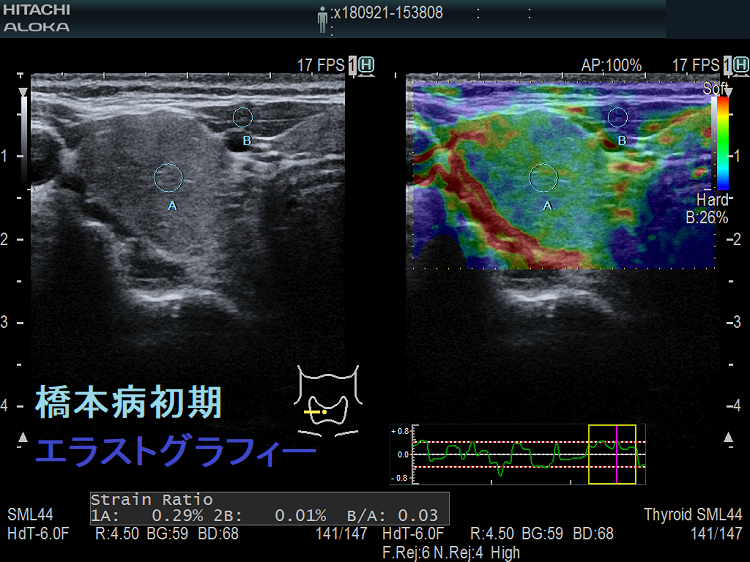
バセドウ病、橋本病(慢性甲状腺炎)を採血前にエラストグラフィーで判別しようとする試みがあります。[Assessment of Diffuse Thyroid Disease by Strain Ratio in Ultrasound Elastography. Ultrasound Med Biol. 2015 Nov;41(11):2884-9.]
しかし、実際、
- バセドウ病の80%程は橋本病(慢性甲状腺炎)の自己抗体を持っている[抗サイログロブリン抗体(Tg抗体)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体)]
- 橋本病(慢性甲状腺炎)からバセドウ病に移行する場合、バセドウ病から橋本病(慢性甲状腺炎)に移行する場合もある(橋本病とバセドウ病は入れ替わる---元は同じ自己免疫性甲状腺疾患)
ので、単純には行きません。
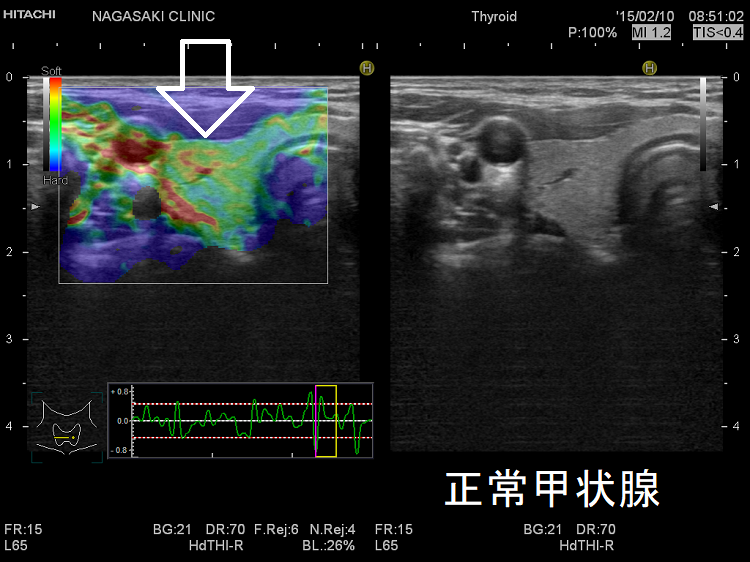
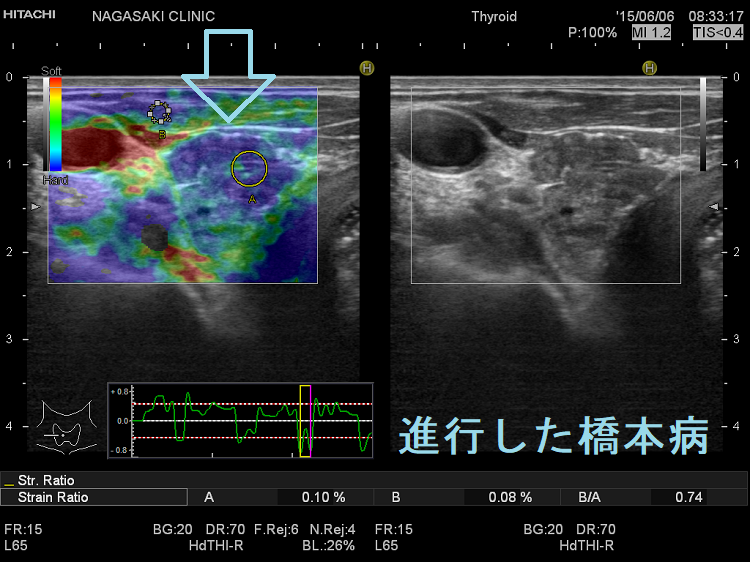
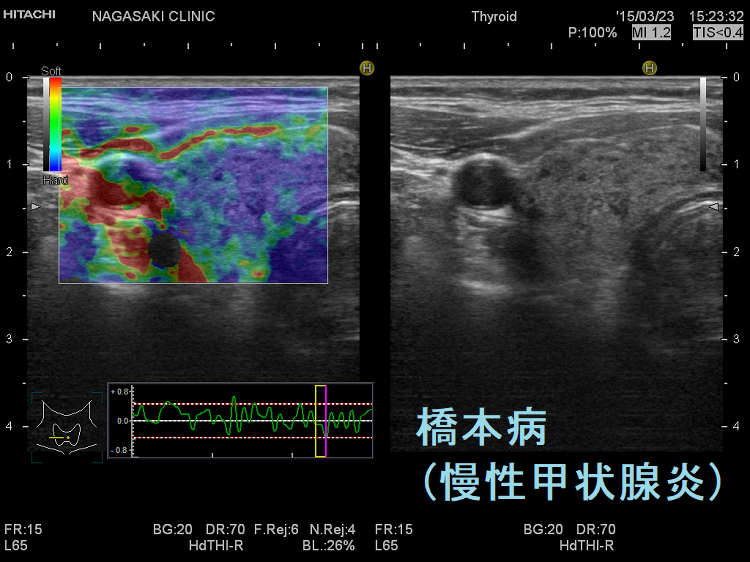
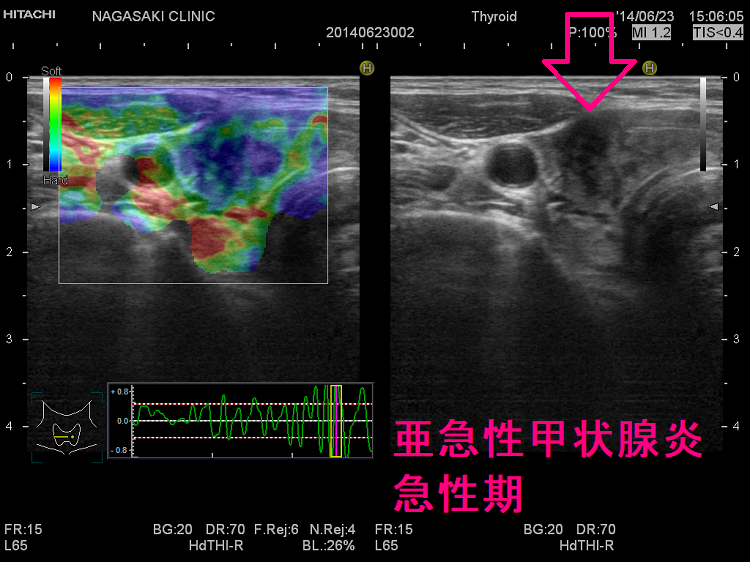
典型的には(上)バセドウ病:全体的に緑 (中)橋本病(慢性甲状腺炎):全体的に青 (下)亜急性甲状腺炎:炎症部が青・正常部が緑
になります。橋本病(慢性甲状腺炎)は
- 破壊され尽くした末期の状態
- 線維化が進んだ状態
なら甲状腺組織が硬くなり、エラストグラフィーで全体的に青く見えます。しかし、破壊の程度が軽く、線維化が進んでいない状態なら緑が主体になります。
亜急性甲状腺炎は、特徴的な臨床症状と白黒画像(Bモード画像)で、簡単に診断できるため、エラストグラフィーは地固め的な意味を持ちます(炎症起こしている低エコー領域は、癌より癌らしい硬さのため、エラストグラフィーで青くなります)。(亜急性甲状腺炎)
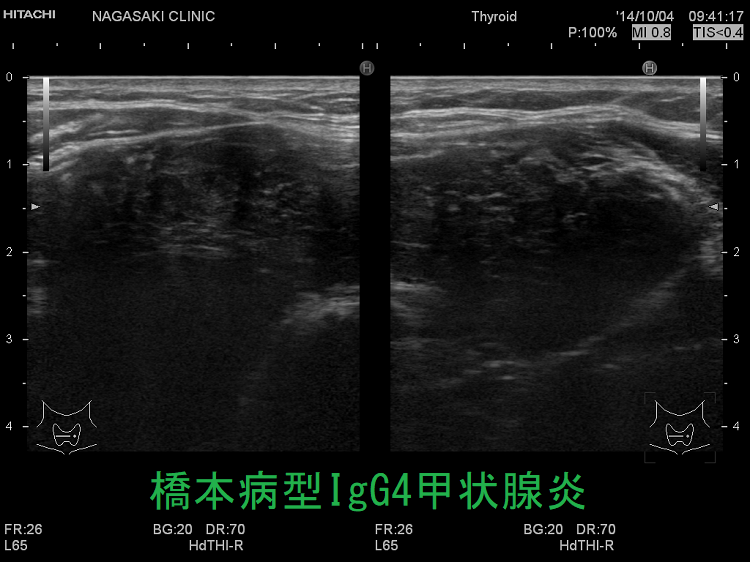
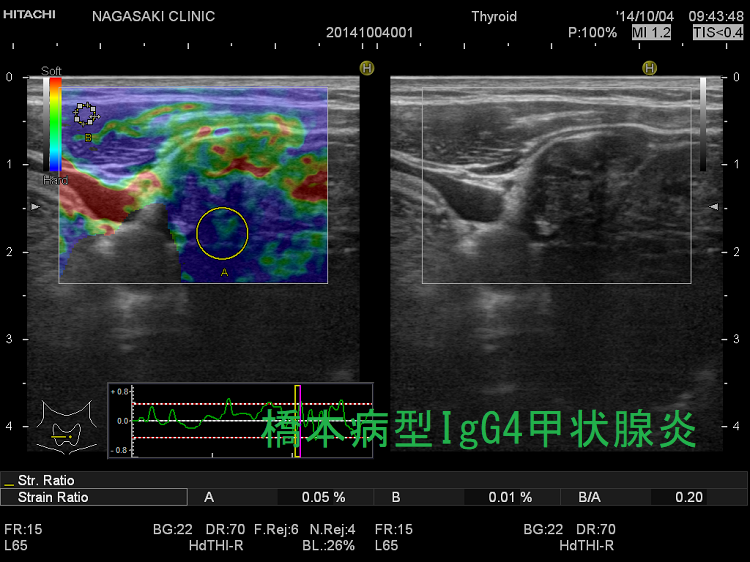
IgG4甲状腺炎(橋本病型IgG4甲状腺炎)、IgG4関連甲状腺炎は、線維化が著明な白黒画像(Bモード画像)に加え、エラストグラフィーによる硬さの評価が役に立ちます。
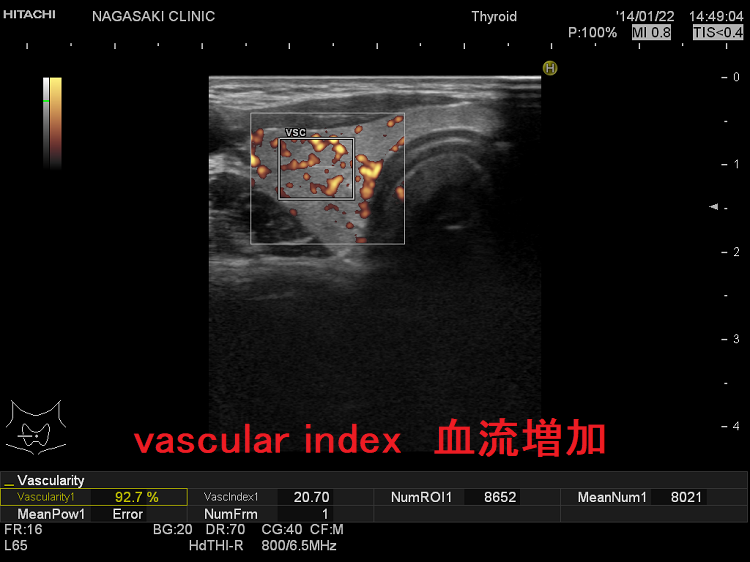
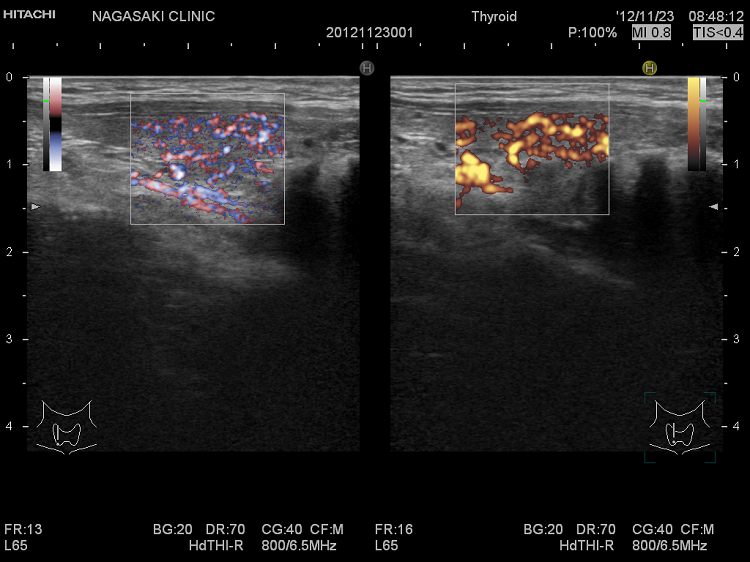
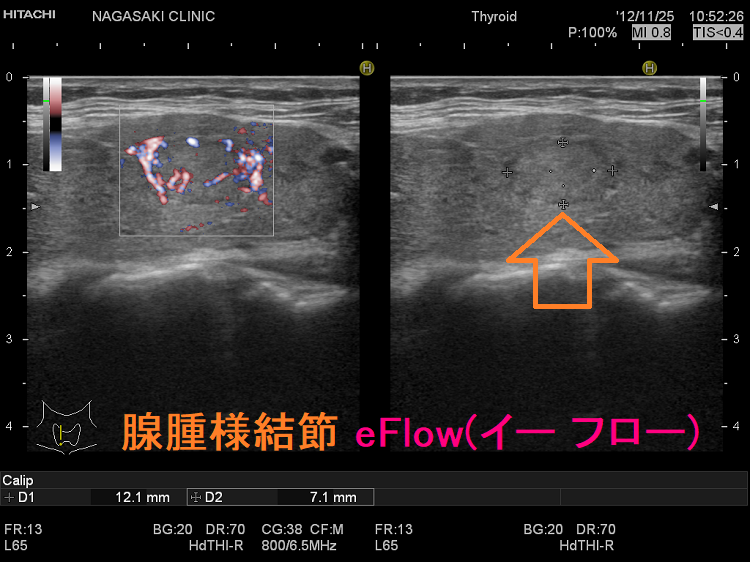
超高解像度の超音波診断装置では2mm未満の甲状腺腫瘍もみつかり、ドプラー[eFlow(イーフロー)]で内部微細血流確認。eFlow(イーフロー)は甲状腺腫瘍血管、甲状腺機能亢進症/バセドウ病の甲状腺内血管が鮮明に見える。vascular index(血流指数)は、甲状腺機能亢進症/バセドウ病では著明な血管増殖のため増加、無痛性甲状腺炎の急性期では逆に低下。甲状腺機能低下症/橋本病でも甲状腺内血流が増加、甲状腺刺激ホルモン(TSH)上昇度と相関し、TSHによる血管内皮細胞増殖因子(VEGF)の合成促進が原因の可能性。
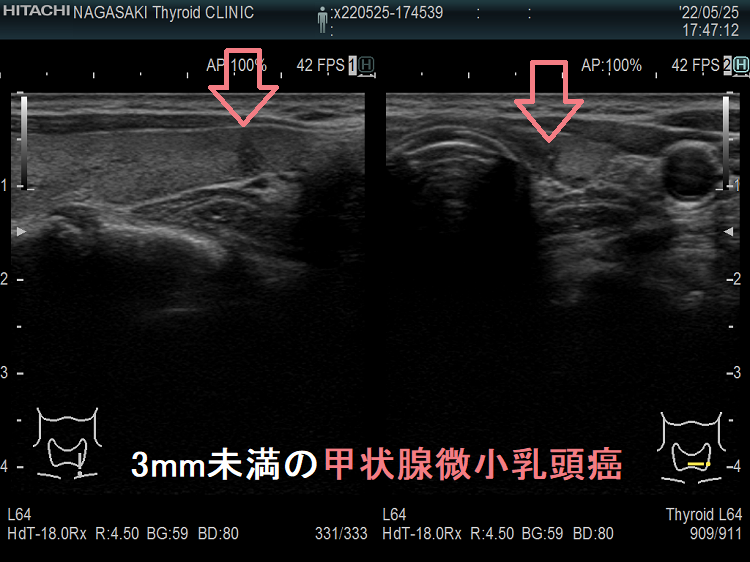
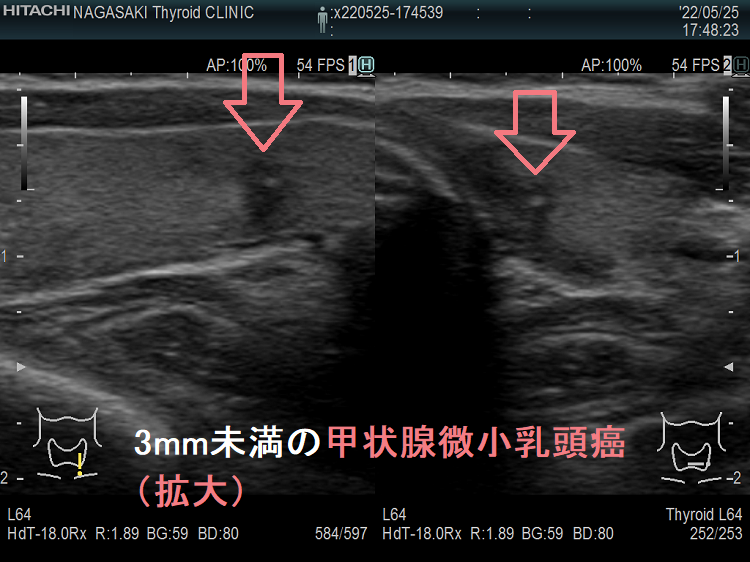
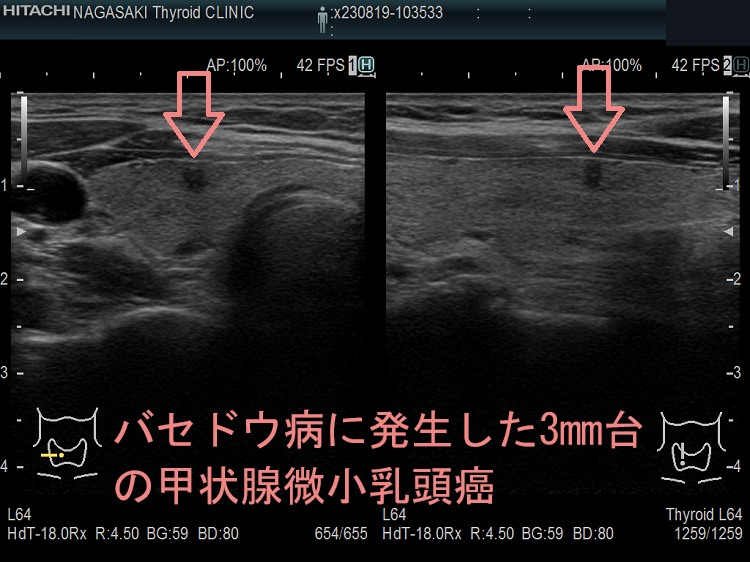
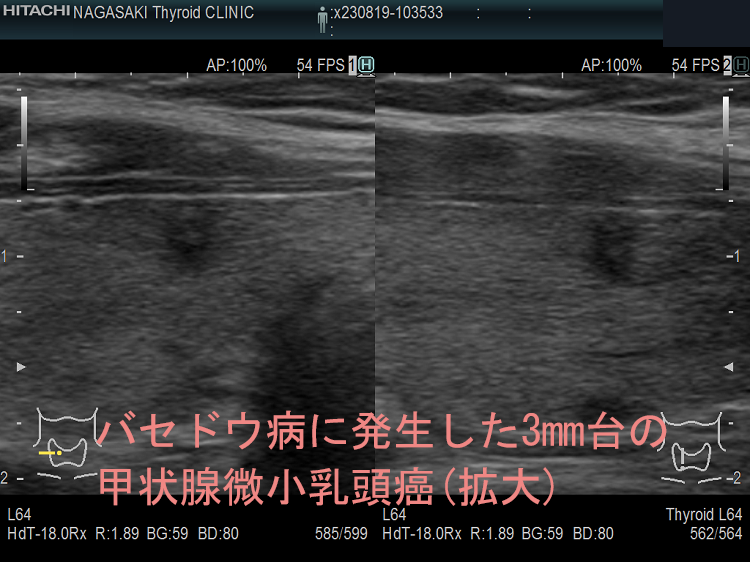
Unbelievable! 超高解像度のため、2mm未満の甲状腺腫瘍、3mm未満の甲状腺微小乳頭癌もみつかります。小さすぎて、穿刺細胞診も不可能、エラストグラフィ-も無効です。
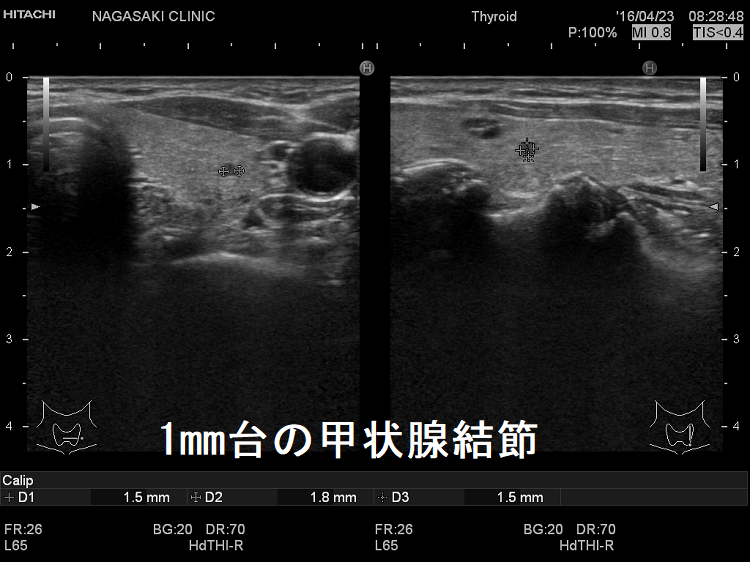
ケース① 2mm未満(1.5x1.8x1.5mm)の甲状腺腫瘍
2mm未満(1.5x1.8x1.5mm)の甲状腺腫瘍 超音波(エコー)画像:通常倍率では、甲状腺のう胞(甲状腺嚢胞)か甲状腺腫瘍か判別できません。しかし、以下のように拡大すると↓
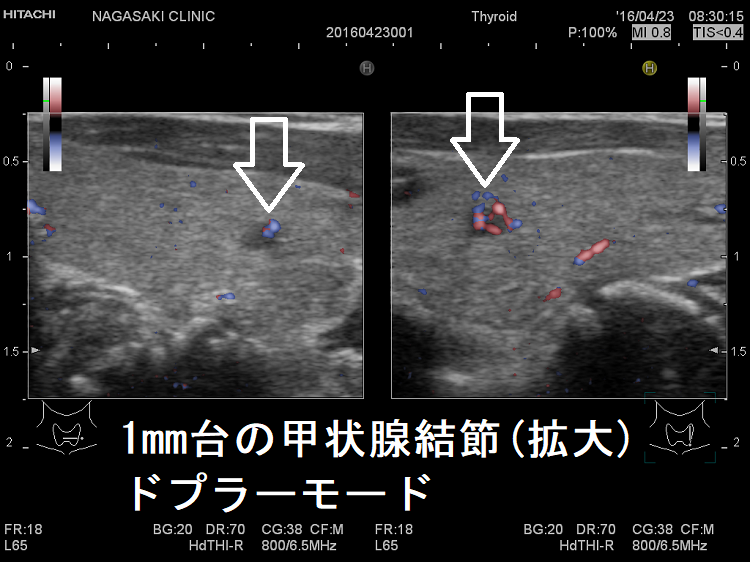
2mm未満の甲状腺腫瘍(拡大) 超音波(エコー)画像;拡大しても甲状腺のう胞(甲状腺嚢胞)か甲状腺腫瘍かはっきりしませんが、ドプラーモード[eFlow(イー フロー)]で内部微細血流を確認できるため、甲状腺腫瘍と判明。
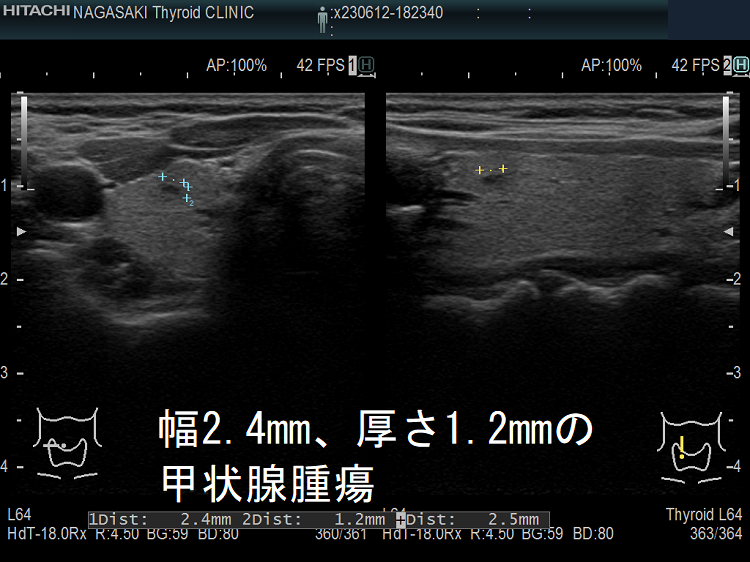
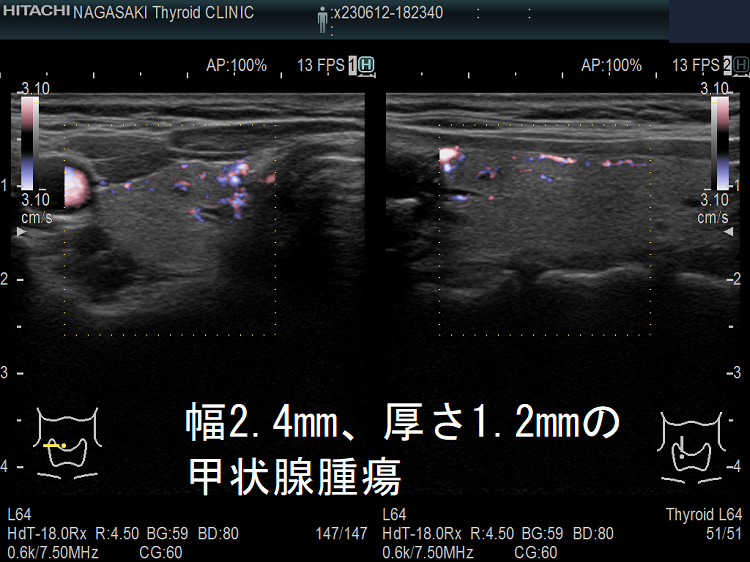
ケース② 幅2.4mm、厚さ1.2mmの甲状腺腫瘍
幅2.4mm、厚さ1.2mmの甲状腺腫瘍 超音波(エコー)画像;B-モードでは甲状腺のう胞(甲状腺嚢胞)か甲状腺腫瘍か判別できません。
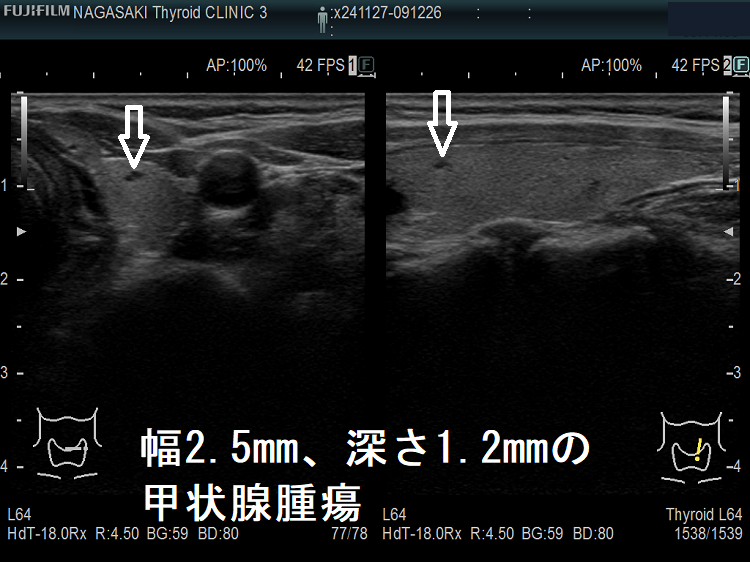
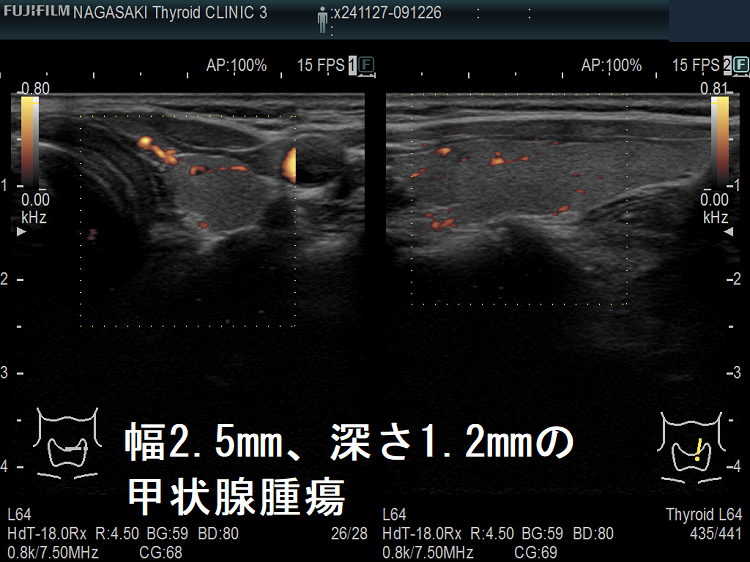
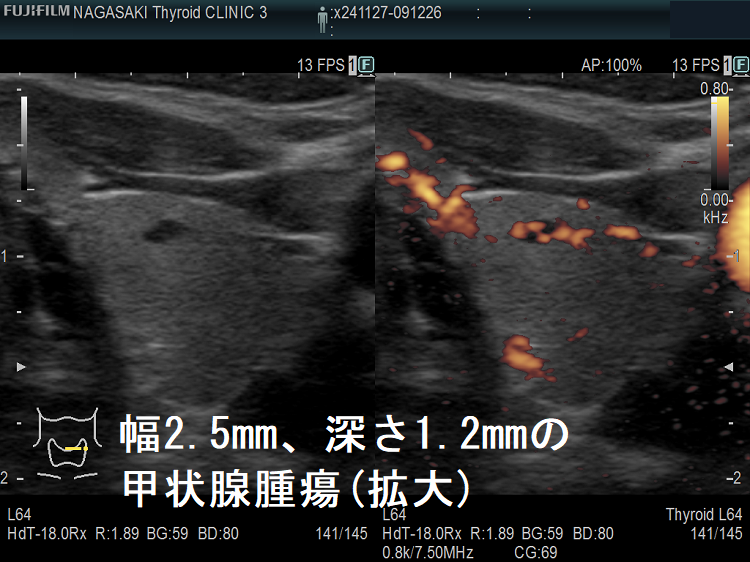
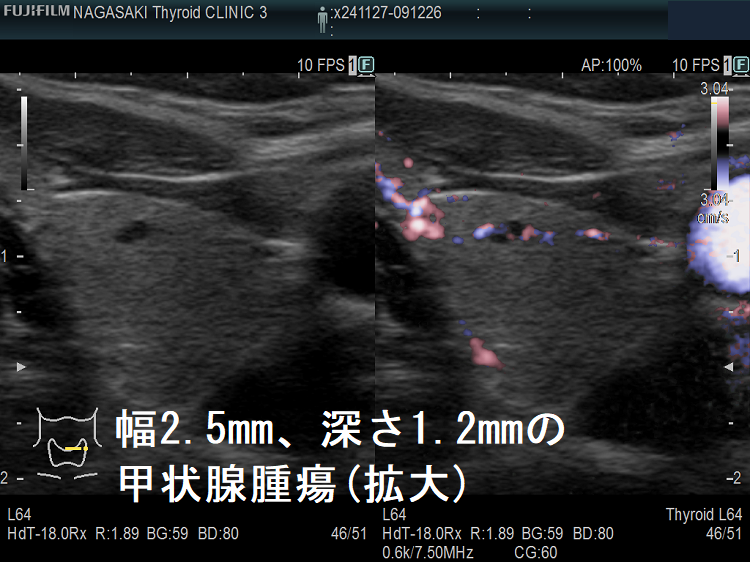
ケース③ 幅2.5mm、深さ1.2mmの甲状腺腫瘍
幅2.5mm、深さ1.2mm、高さ1.6mm の甲状腺腫瘍 超音波(エコー)画像;B-モードでは甲状腺のう胞(甲状腺嚢胞)か甲状腺腫瘍か判別できません。
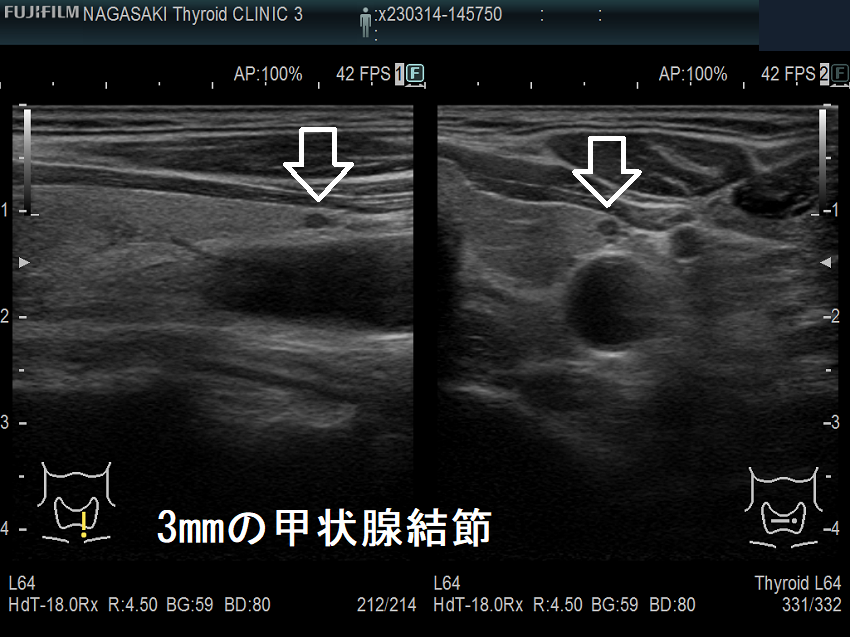
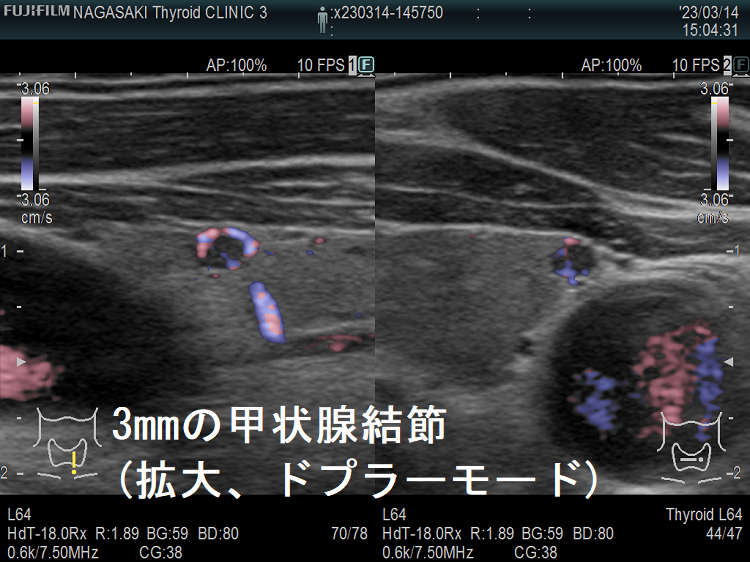
ケース④ 3mm未満の甲状腺結節
3mm未満の甲状腺結節 超音波(エコー)画像;通常倍率では、甲状腺のう胞(甲状腺嚢胞)か結節か判別できません。しかし、以下のように拡大すると↓
ケース⑤ 3mm未満の甲状腺微小乳頭癌
ケース⑥ バセドウ病に発生した3mm台の甲状腺微小乳頭癌
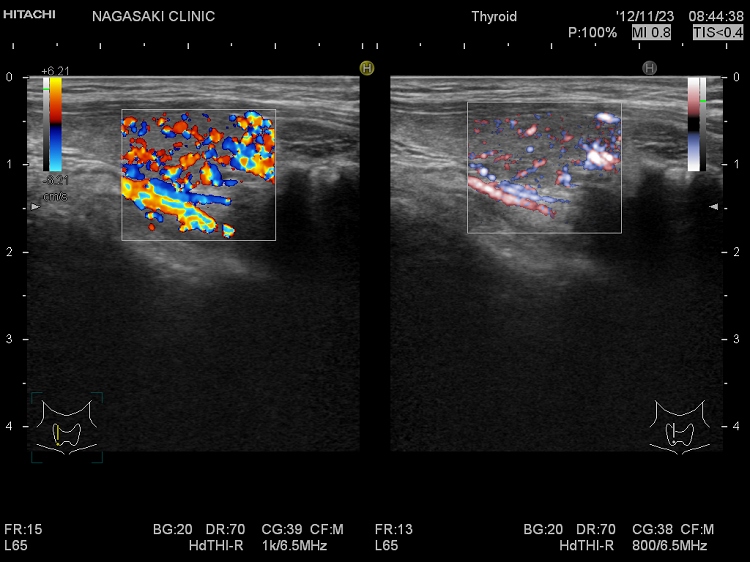
高精細なカラー表示機能「eFlow(イー フロー)」を搭載。通常のカラー表示よりも、血管からのはみ出しが少なく、甲状腺内の微細血流が鮮明に見えます。
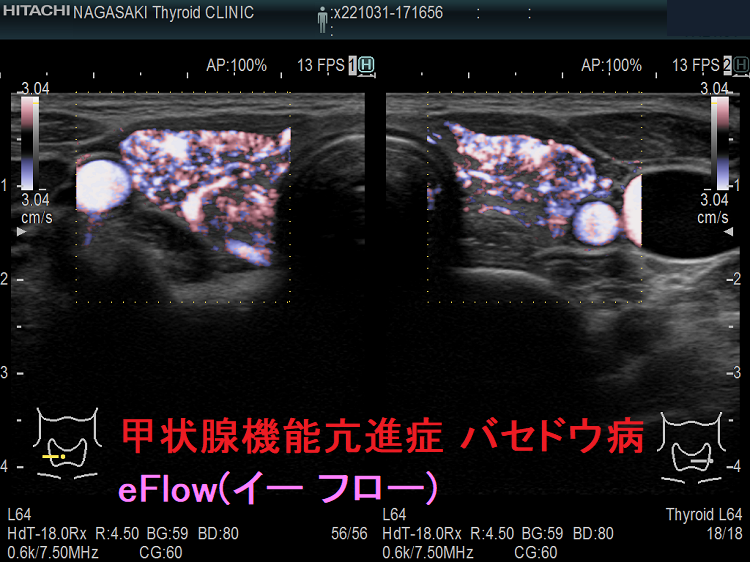
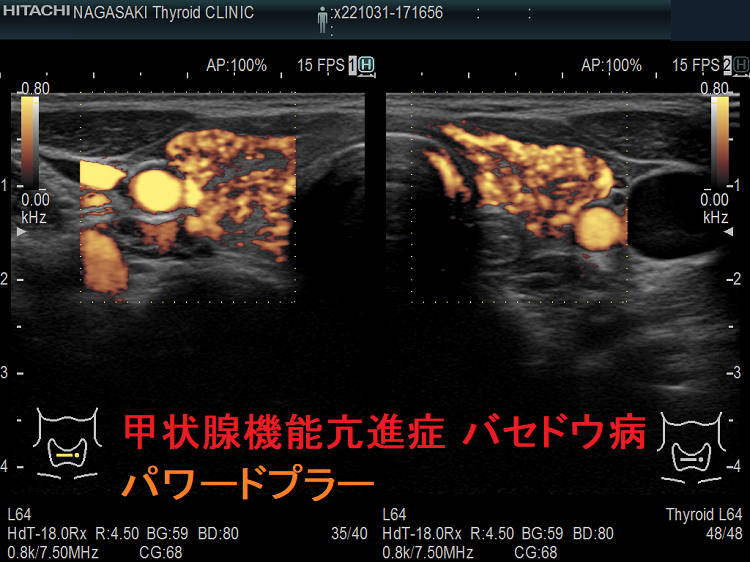
甲状腺機能亢進症/バセドウ病
(左) eFlow(イー フロー)(拡大);甲状腺内の血管が鮮明に判ります
(右) 通常ドプラー(拡大);甲状腺内の血流のため、血管と周辺の甲状腺組織までが隠れてしまいます
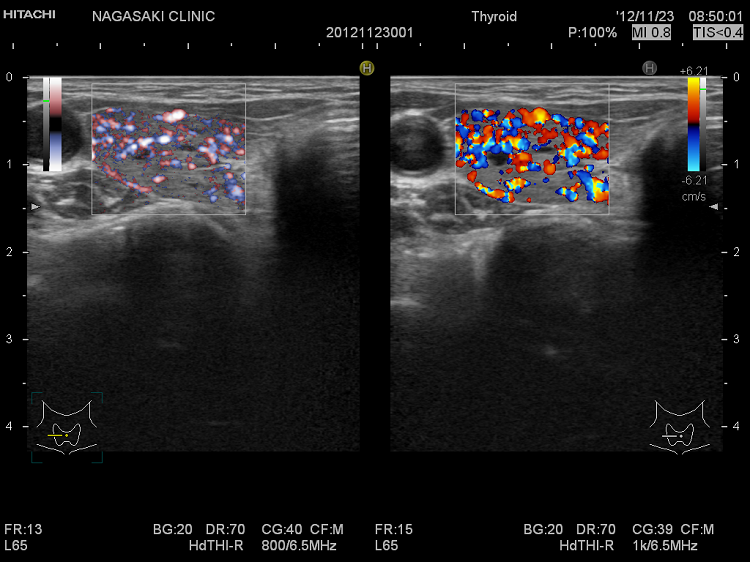
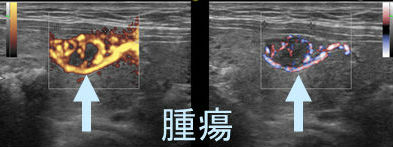
甲状腺腫瘍
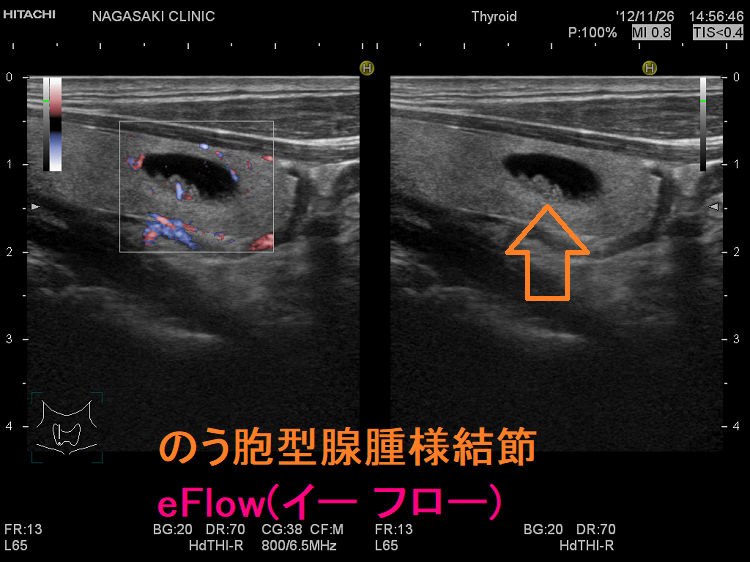
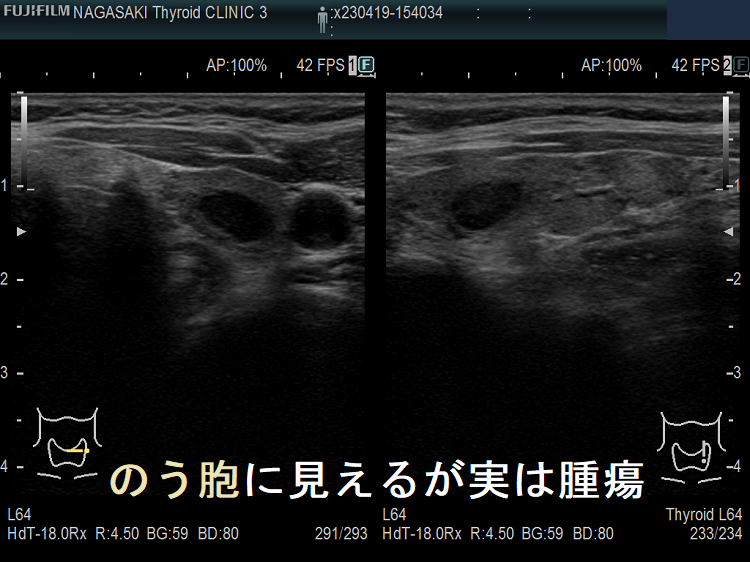
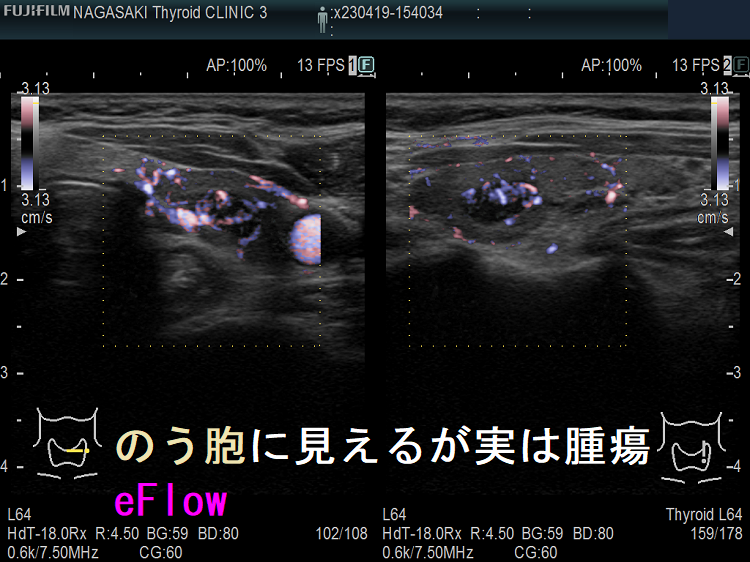
のう胞型腺腫様結節(嚢胞型腺腫様結節) eFlow(イー フロー)
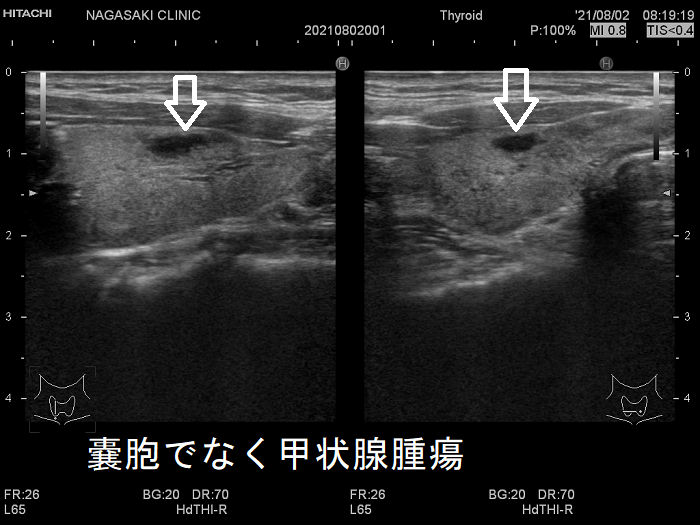
甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘍 超音波(エコー)画像;低エコー(真っ黒)で、内部にコロイド様物質があるように見えるため、甲状腺のう胞(甲状腺嚢胞)と間違えます。
甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘍 eFlow(イー フロー);内部血流が、はっきり見えて甲状腺腫瘍なのがわかります。
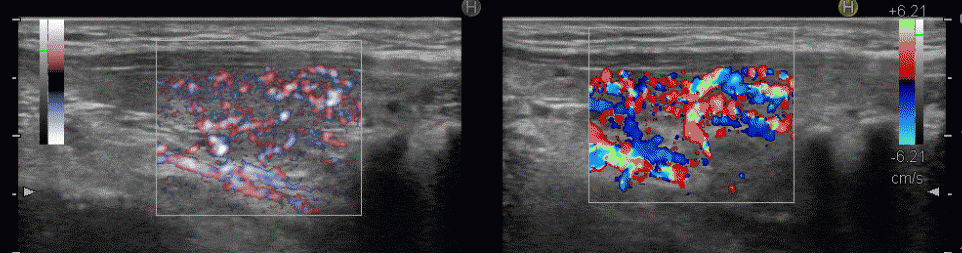
甲状腺腫瘍
eFlow(イー フロー)が高精細なカラー表示機能であるのに対して、高感度パワードプラーは、赤色が血管からはみ出すため、正確に血管の走行を描出できません。
しかし、感度が非常に高いため、eFlow(イー フロー)や通常のカラードプラーでは検出できないような低流速の細い血管を見つけるのに有用です。
たとえば、通常Bモードでは、
- のう胞(嚢胞)に見えても、高感度パワードプラーで低流速の細い血管が検出され、実は真っ黒な(極めて低エコーな)甲状腺腫瘍 [甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘍]
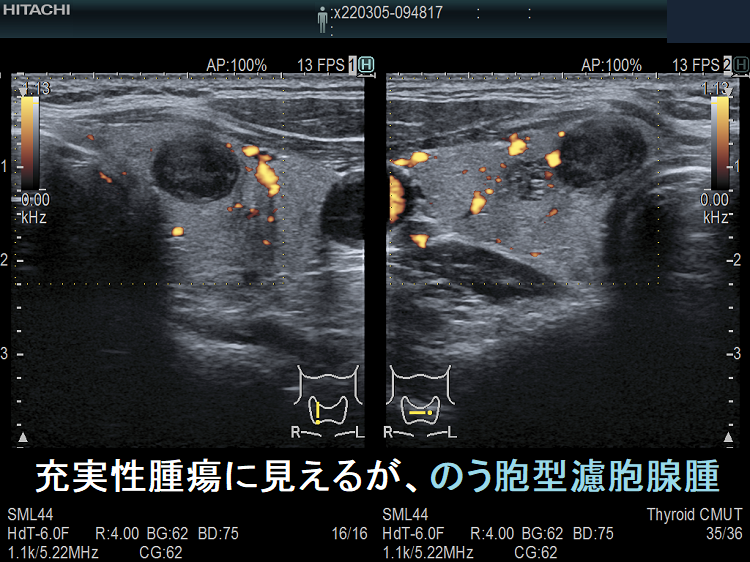
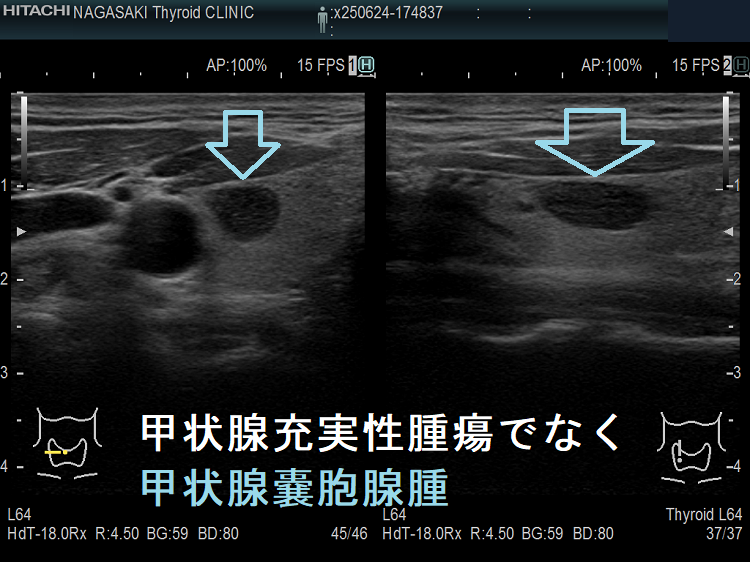
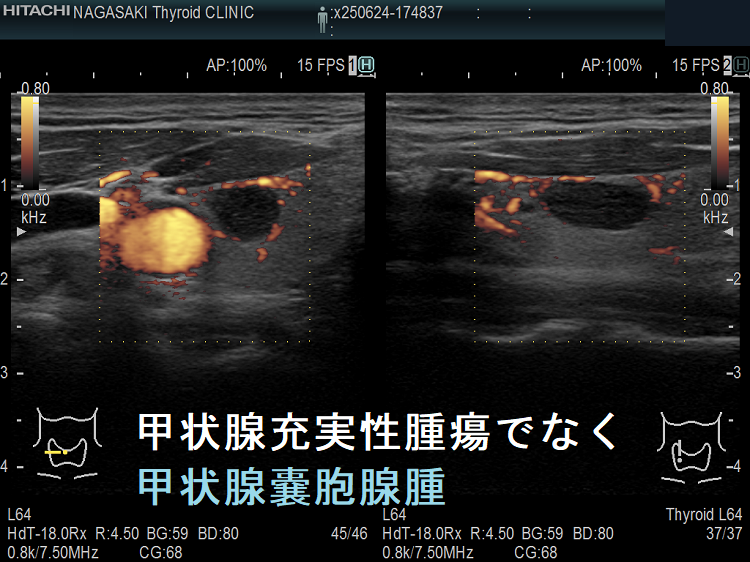
- 充実性腫瘍に見えても、高感度パワードプラーで低流速の細い血管が検出されず、実はただの甲状腺のう胞腺腫(甲状腺嚢胞腺腫)(内部の不均質な実質様エコーは粘稠なコロイド物質)
だったなど、臨床診断が覆る場合があります。特に1.の場合は、甲状腺腫瘍を甲状腺のう胞(甲状腺嚢胞)と間違えると大変な事になります。極めて低エコーな甲状腺腫瘍は、甲状腺乳頭癌、甲状腺濾胞癌、甲状腺髄様癌、甲状腺悪性リンパ腫の可能性があるからです。
- ケース①-④ 甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘤(結節)・甲状腺腫瘍
- ケース⑤-⑥ 甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)
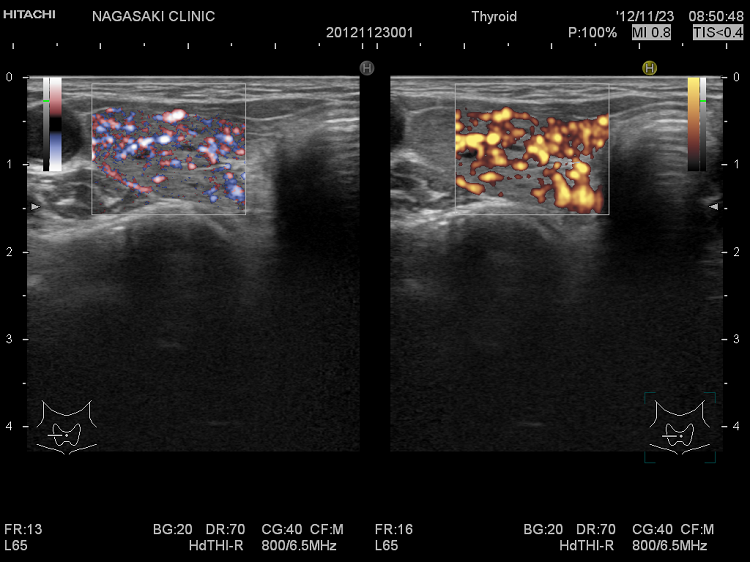
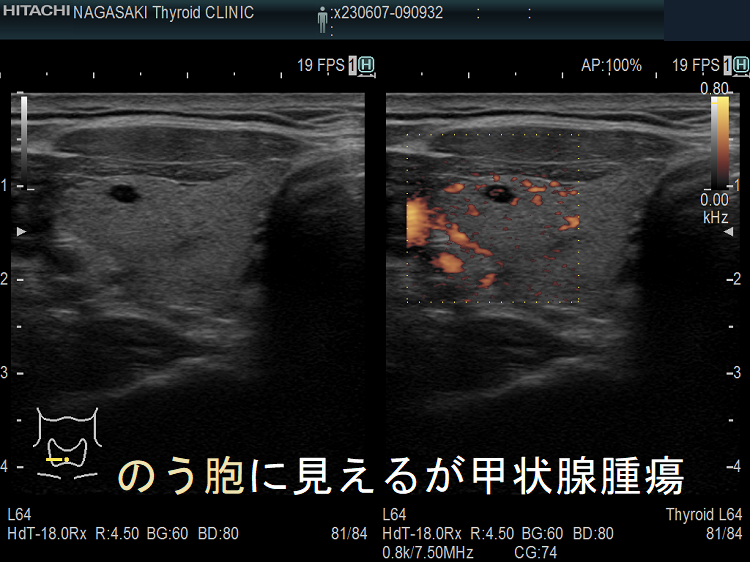
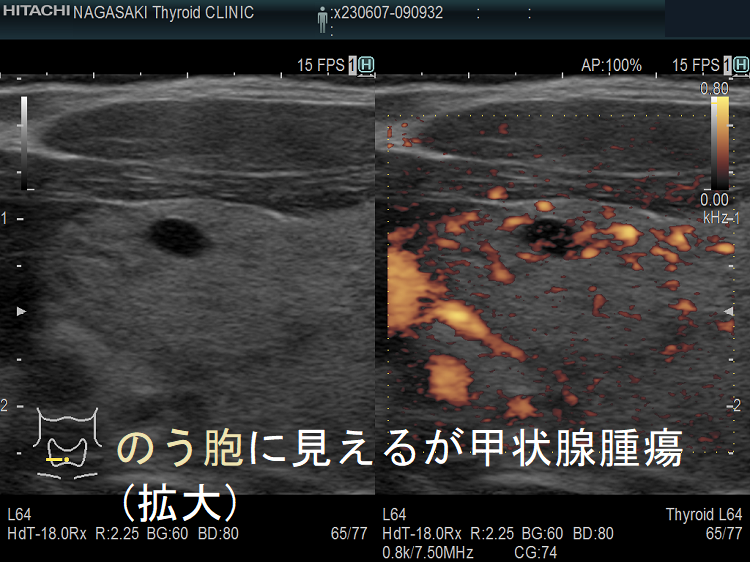
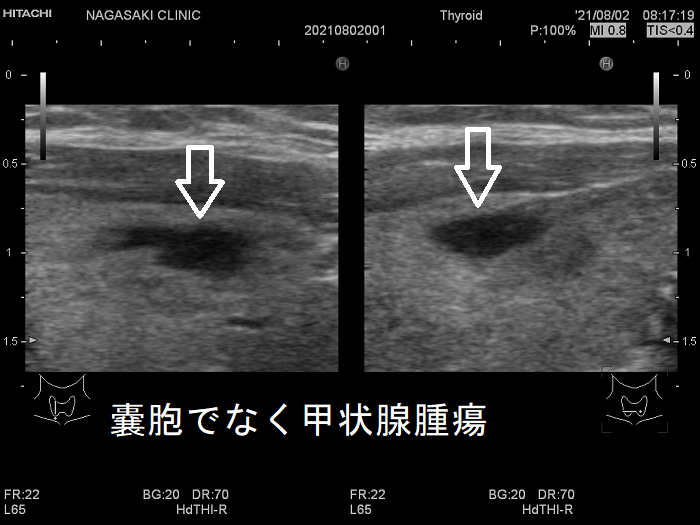
ケース① 甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘤(結節)
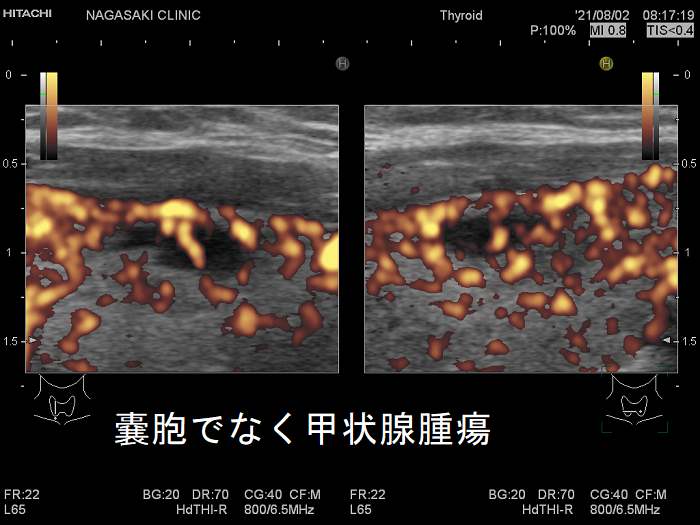
甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘤(結節) 超音波(エコー)画像;低エコー(真っ黒)で、内部にコロイド様物質があるように見えて、甲状腺のう胞(甲状腺嚢胞)と間違えます。しかし、高感度パワードプラーでは内部血流が、はっきり見えるので甲状腺腫瘤(結節)[橋本病結節疑い]です。
甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘤(結節)[橋本病結節疑い] 高感度パワードプラー(拡大)
ケース② 甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘤(結節)
通常Bモードでは、甲状腺のう胞(甲状腺嚢胞)に見える。
通常Bモード(拡大)では、甲状腺のう胞(甲状腺嚢胞)に見える。
高感度パワードプラーで低流速の細い血管が検出され、甲状腺腫瘤(結節)だった[橋本病結節疑い]。
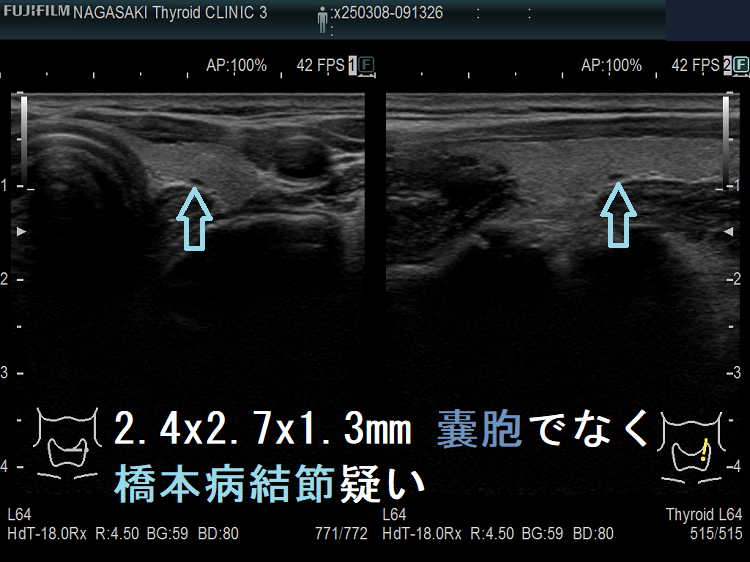
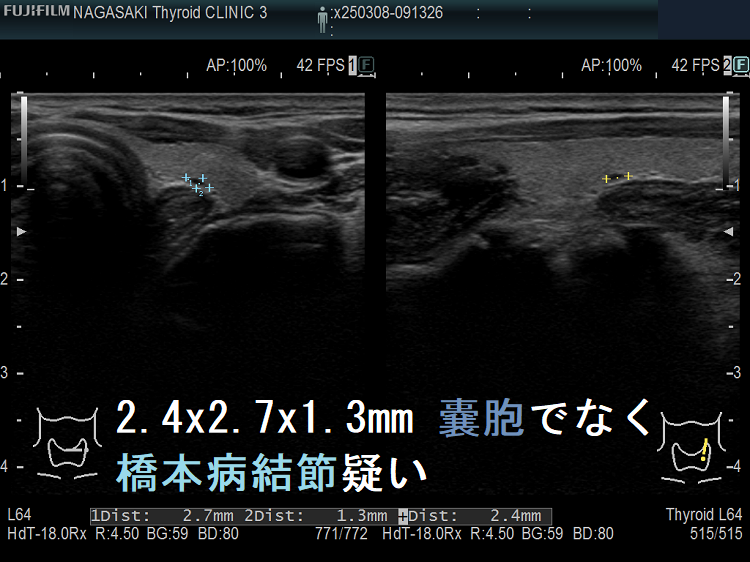
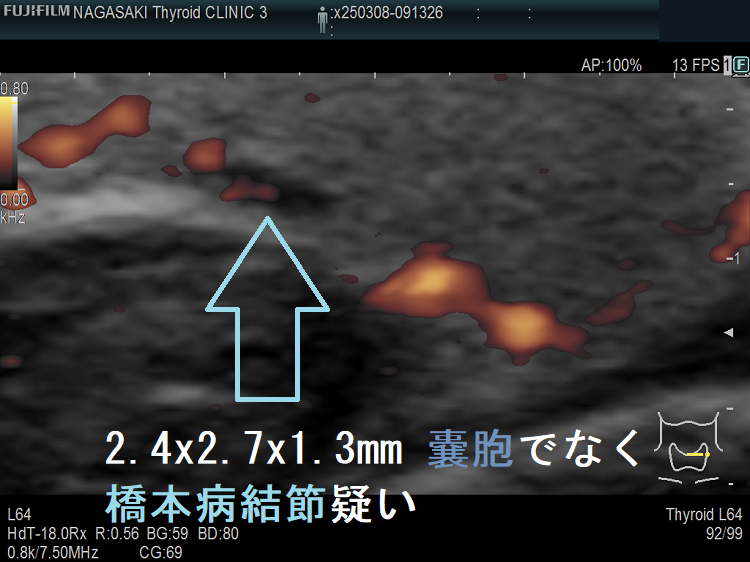
ケース③ 2.4 x 2.7 x 1.3 mm の病変、甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘤(結節)[橋本病結節疑い]
2.4 x 2.7 x 1.3 mm 甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘤(結節)[橋本病結節疑い]
2.4 x 2.7 x 1.3 mm 甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘤(結節)[橋本病結節疑い];内部に微細血流を認める。
2.4 x 2.7 x 1.3 mm 甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘤(結節)[橋本病結節疑い];内部に微細血流を認める。
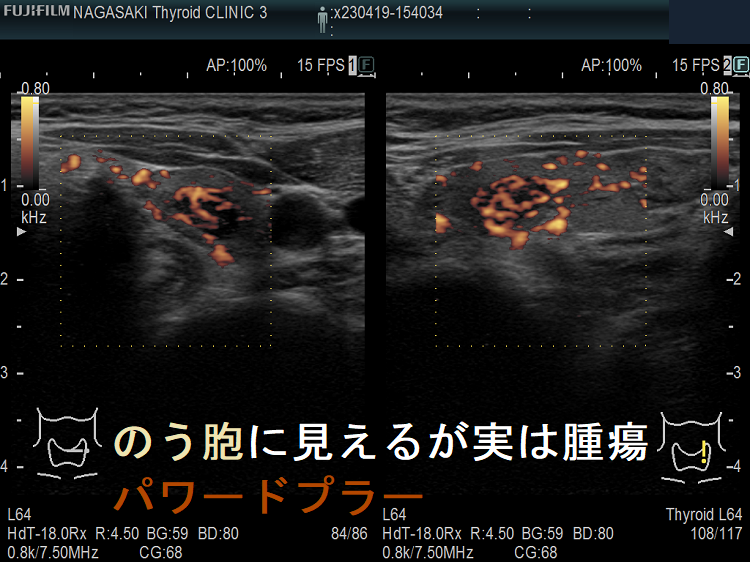
ケース④ 甲状腺のう胞(甲状腺嚢胞)でなく甲状腺腫瘍[濾胞性腫瘍]
甲状腺のう胞(甲状腺嚢胞)に見えるが甲状腺腫瘍 超音波(エコー)画像;通常Bモードでは、低エコー(真っ黒)で、内部にコロイド様物質があるように見えて、甲状腺のう胞(甲状腺嚢胞)と間違えます。
高感度パワードプラーで低流速の細い血管が検出され、甲状腺腫瘍[濾胞性腫瘍]だった。
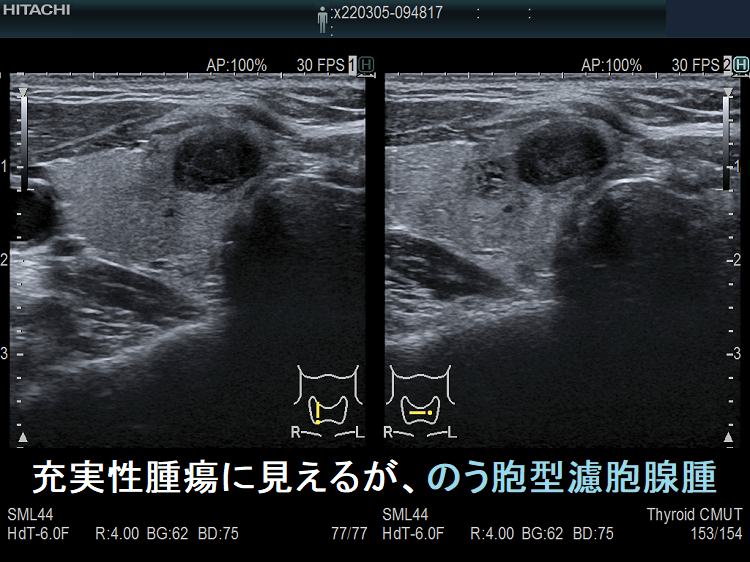
ケース⑤ 甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)
高感度パワードプラーで低流速の細い血管が検出されず、甲状腺のう胞腺腫(甲状腺嚢胞腺腫)(内部の不均質な実質様エコーは粘稠なコロイド物質)
ケース⑥ 甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)
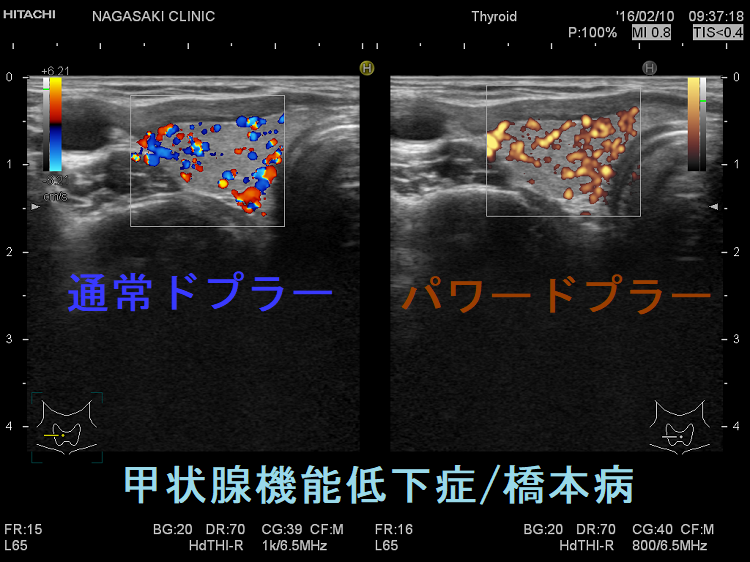
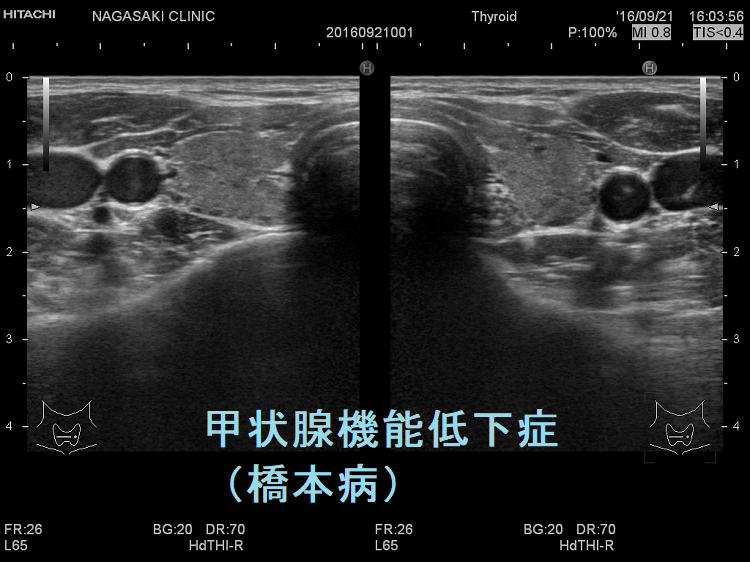
甲状腺機能低下症
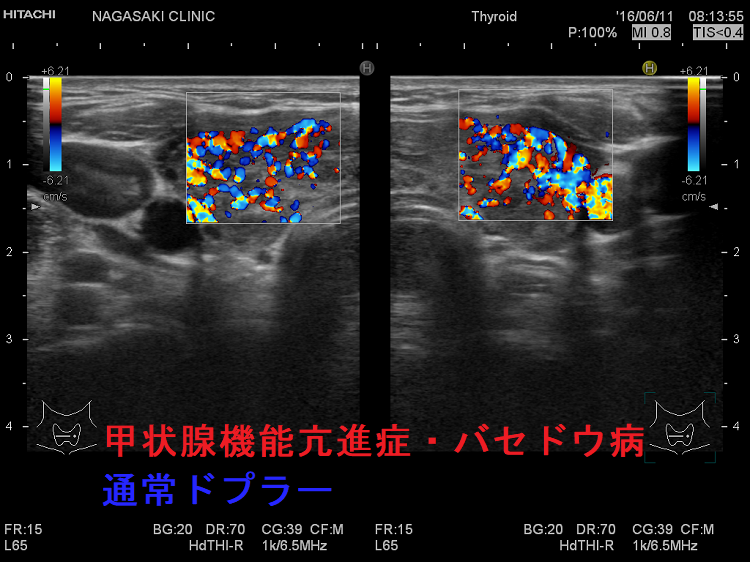
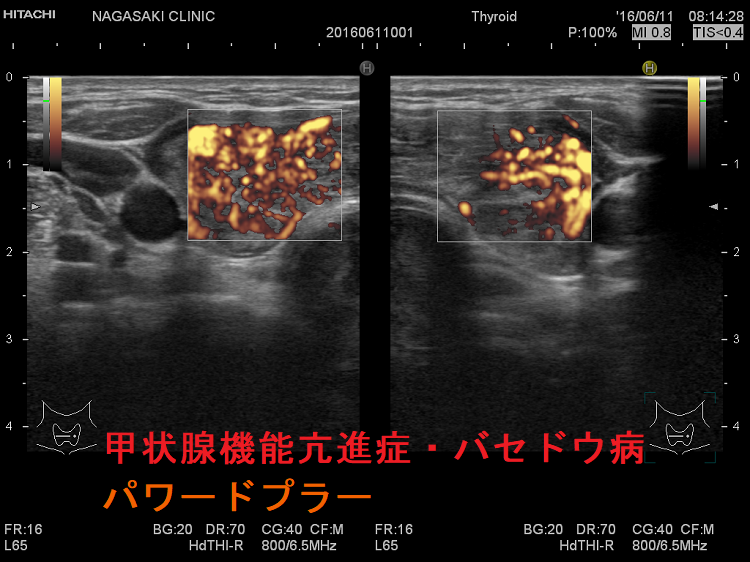
甲状腺機能亢進症・バセドウ病
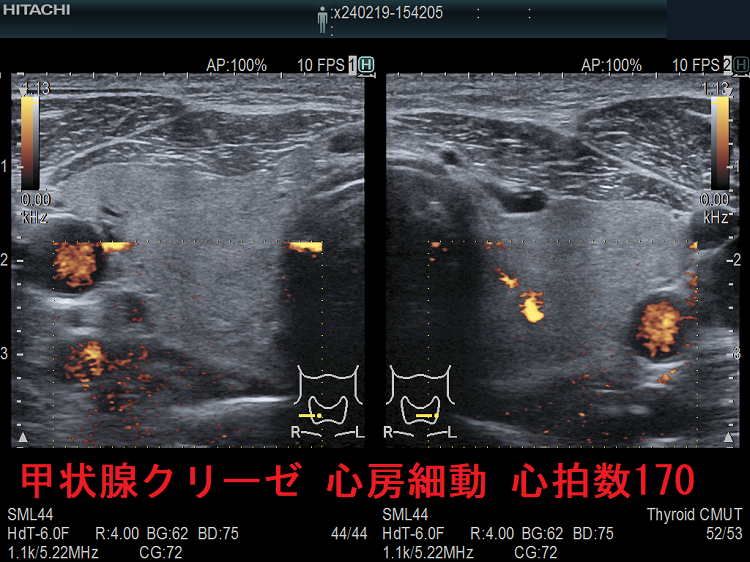
甲状腺クリーゼ 心房細動(Af)を伴い心拍数170/分;心臓が空打ちをしているため内部血流はほぼゼロです。
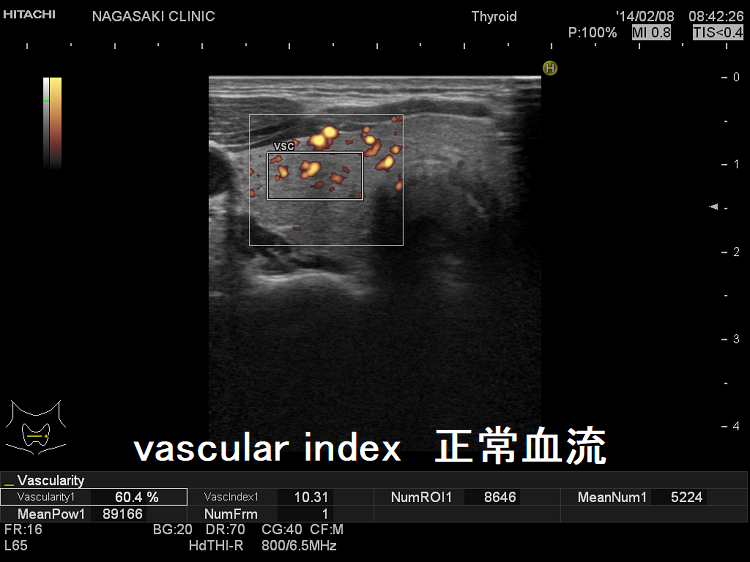
甲状腺内の血流を定量評価[%vascuralityまたはvascular index(血流指数)または血管密度]
現在、vascular index(血流指数)の有用性を検証中です。甲状腺機能亢進症/バセドウ病、甲状腺機能低下症、無痛性甲状腺炎の回復期でも甲状腺内血流は増加し、少なくとも甲状腺ホルモンが正常範囲を外れているのを瞬時に予測できます。
無痛性甲状腺炎と甲状腺機能亢進症/バセドウ病との見分け方
甲状腺機能亢進症/バセドウ病の血流増加
バセドウ病ではバセドウ病抗体 TRAb(TSHレセプター抗体)・TSAb(TSHレセプター抗体[刺激型]が甲状腺濾胞細胞を刺激し、甲状腺ホルモン産生を促すと同時に、過形成も促進します。過形成した甲状腺濾胞細胞は血管内皮細胞増殖因子(VEGF)を産生し、血管増殖が活発になります。(Eur Thyroid J. 2018 Jun;7(3):111-119.)(Hum Pathol. 2001 Jan;32(1):10-7.)
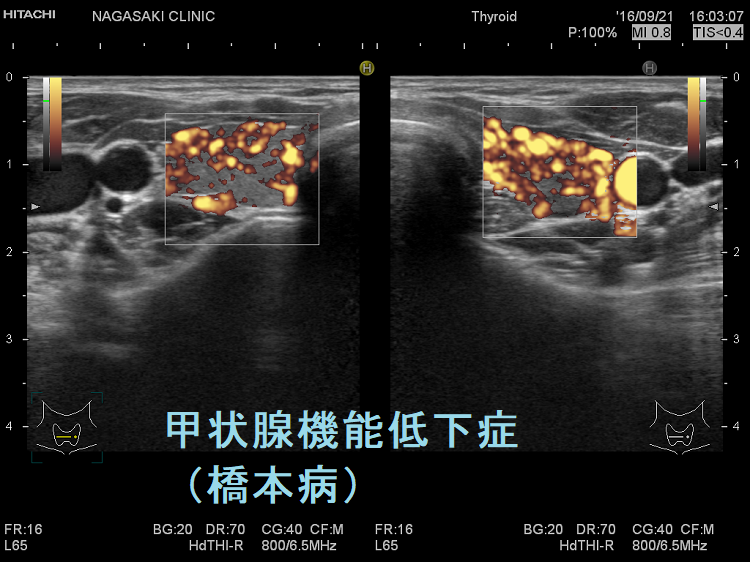
甲状腺機能低下症/橋本病の甲状腺内血流増加
甲状腺機能低下症/橋本病でも甲状腺内血流が増加。橋本病における甲状腺内の血流は、甲状腺機能低下の程度、特に甲状腺刺激ホルモン(TSH)の上昇度と相関します。TSHが血管内皮細胞増殖因子(VEGF)を増加させることが原因と考えられます。甲状腺機能亢進症/バセドウ病のカラードプラ所見に似ていますが、症状が真逆なので鑑別は容易です。
甲状腺刺激ホルモン(TSH)が甲状腺濾胞細胞の血管内皮細胞増殖因子(VEGF)の合成を促進(J Clin Invest. 1995 Sep;96(3):1295-302.)
血管内皮細胞増殖因子(VEGF)→甲状腺内の血管新生・甲状腺濾胞細胞のヨード(ヨウ素)とチミジン取り込み促進 (J Endocrinol. 1998;157:5–12.)
血中のVEGF濃度は、甲状腺内の血管面積に相関します(J Clin Endocrinol Metab. 1998 Nov;83(11):3908-12.)
VEGF受容体(VEGFR)を阻害すると、甲状腺濾胞細胞のヨード(ヨウ素)取り込みが減少(Mol Cell Endocrinol. 2012 Apr 4;351(2):199-207.)
甲状腺内血流の増加が、より正確に甲状腺機能低下の度合いを反映すると考えられます。vascular index(血流指数)は感度65%・特異度67%で、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)、抗サイログロブリン抗体(Tg抗体)に正の相関、FT3に負の相関を認めます。
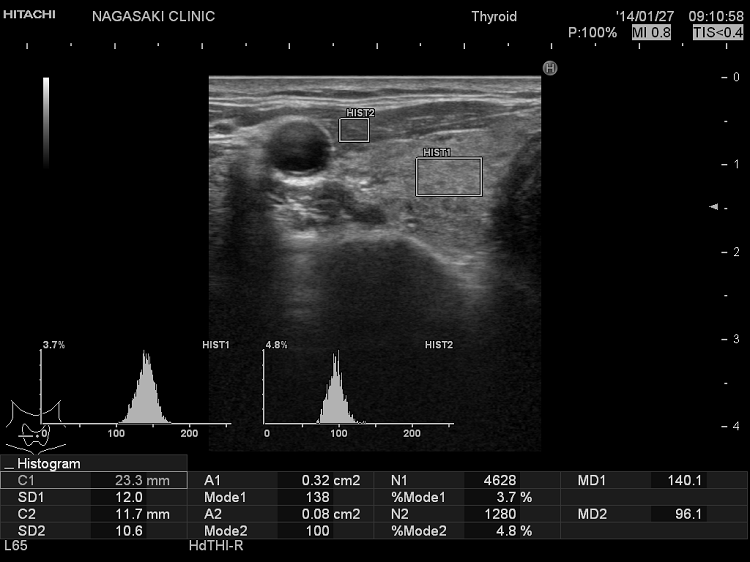
橋本病(慢性甲状腺炎)において、超音波(エコー)検査で評価した甲状腺のエコー輝度(白さと黒さの度合い)は、甲状腺内部の炎症と破壊の程度やホルモン産生能を総合的に反映します。特に甲状腺機能低下症では、甲状腺ホルモン(FT4)や甲状腺刺激ホルモン(TSH)値と有意に相関します。
甲状腺機能亢進症/バセドウ病において、超音波(エコー)検査で評価した甲状腺のエコー輝度(白さと黒さの度合い)は、バセドウ病の活動性を反映します。バセドウ抗体(TRAb)が高値な程、TSH抑制されている程、甲状腺のエコー輝度は低くなります。(European Journal of Endocrinology (1999) 141 332–336)。
| バセドウ病 | 正常人 | |
| 甲状腺のエコー輝度(GWE) | 21.3 ± 3.3 | 25.6 ± 2.0 |
甲状腺のエコー輝度(GWE)は、超音波(エコー)機械によってかなりばらつきがあります。超音波(エコー)機械毎の正常値の設定が必要になります。
甲状腺の腫れ具合の評価は、甲状腺超音波(エコー)検査で甲状腺の縦・横・深さを計測し、
甲状腺容積(mL ≒ g)= π/6(0.52) × 縦(cm) × 横(cm)× 深さ(cm)
の換算式を用います。[Acta Radiol Oncol Radiat Phys Biol. 1978;17(4):337-41.]
※甲状腺の比重はほぼ1.0なので mL ≒ g
[下、Radiology calculators]
バセドウ病で長崎甲状腺クリニック(大阪)を受診される方への注意
バセドウ病患者のメルカゾール、チウラジール、プロパジール投薬開始(再開・増量)後は、
- 頻回の副作用チェックが必要
- 生命にかかわる危険な副作用(無顆粒球症 など)が起きた時に、遠隔地の患者では対応できない
ため、①バセドウ病治療は大阪市と隣接市の方に限定、②メルカゾール、チウラジール、プロパジールを自己中断された方はお受けできません。
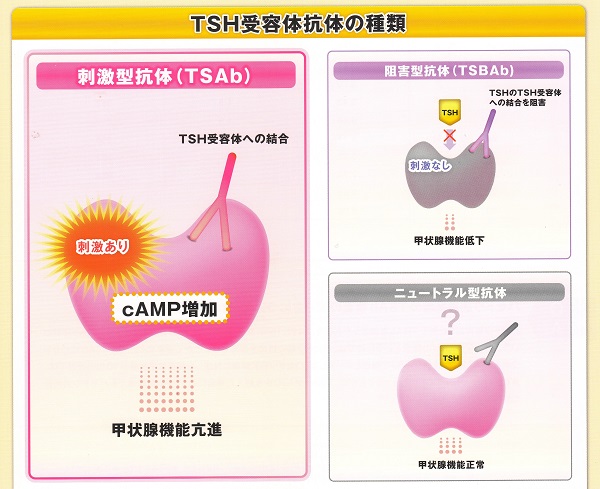
バセドウ病は、TSHレセプター抗体(TSH Receptor Antibody:TRAb)が甲状腺を無制御に刺激するためおこる。TRAbには以下の
- 刺激型のTSAb
- ブロック(阻害)型のTSBAb
- 刺激も阻害もしない不活性型(neutral)TRAb [長崎甲状腺クリニック(大阪)の自験例では、TRAb25.9 IU/L (カットオフ値 2.0IU/L 未満)の強陽性不活性型TRAbの症例があります]
上條甲状腺クリニックの上條先生は、無痛性甲状腺炎(痛みを伴わない甲状腺の亜急性破壊)で出現するTRAbは、刺激も阻害もしない不活性型(neutral)TRAbと考えおられます。私も同意見です。
※但し、第3世代のECLIA法でTRAbを測定した場合、偽高値があるため、第2世代のRIA法での再測定が必要です[TRAb(ECLIA)の偽高値]。
3種類が含まれます。通常のバセドウ病で現れるTSHレセプター抗体(TRAb)は刺激型のTSAbです。
Summary
日本甲状腺学会認定 甲状腺専門医の長崎甲状腺クリニック大阪が甲状腺機能亢進症/バセドウ病,甲状腺機能低下症/橋本病,無痛性甲状腺炎,亜急性甲状腺炎,甲状腺腫瘍,甲状腺乳頭癌,甲状腺濾胞癌,甲状腺超音波エコー検査など専門の検査/治療/知見を解説。長崎甲状腺クリニック大阪の高解像度超音波エコーを用いた下甲状腺動脈血流測定によるバセドウ病再発予測・抗甲状腺薬の効きやすさ予測、甲状腺癌などの硬さを診断するエラストグラフィ-、甲状腺の微細血流まで分るeFlow(イー フロー)、vascular index(血流指数)、甲状腺の腫れ具合・エコー輝度の評価を掲載。
Keywords
甲状腺,バセドウ病,甲状腺機能亢進症,甲状腺腫瘍,橋本病,甲状腺機能低下症,エコー,血流,無痛性甲状腺炎,超音波
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区にも近い。










![甲状腺腫瘍[腺腫様結節] eFlow(イー フロー) 腫瘍血管 甲状腺腫瘍[腺腫様結節] eFlow(イー フロー) 腫瘍血管](../images/special/images20220921064032.png)
![甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)[拡大] 甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)[拡大]](../images/basic/basic3/images20250629123118.png)
![甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)[拡大]ドプラーモード 甲状腺充実性腫瘍でなく甲状腺のう胞腺腫(甲状腺嚢胞腺腫)[拡大]ドプラーモード](../images/basic/basic3/images20250629123135.png)