甲状腺と心臓病(高拍出量性心不全)[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺機能低下症 甲状腺エコー 長崎甲状腺クリニック 大阪]
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。心臓疾患の診療を行っておりません。
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、日本甲状腺学会 学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
(図;バーチャル臨床甲状腺カレッジより改変)
Summary
甲状腺ホルモンは直接・間接的に心臓血管系に作用するため甲状腺機能亢進症/バセドウ病、甲状腺機能低下症/橋本病は心臓疾患(サイロイドハート)を引きおこす。甲状腺ホルモンが過剰に心臓に作用する甲状腺機能亢進症/バセドウ病、甲状腺中毒症の症状は動悸、頻脈。橋本病などの甲状腺機能低下症では心臓に対する作用が低下し徐脈。甲状腺機能亢進症/バセドウ病は心拍出量が多いのに組織の酸素需要を満たせない高拍出量性心不全(右心不全)→心筋細胞が障害され左心不全、両室不全。通常の甲状腺機能低下症では心拍出量低下するが全身臓器の代謝も低下するため左心不全はおこらない。
脳性ナトリウム利尿ペプチド(BNP)≧100で心不全疑い、甲状腺機能亢進症でも上昇。
Keywords
甲状腺,心臓,甲状腺機能低下症,橋本病,右心不全,左心不全,甲状腺ホルモン,甲状腺機能亢進症,バセドウ病,心不全
甲状腺と心臓病(高拍出量性心不全)(本ページ)
心臓は1日約10万回、規則正しくポンプのように動き、全身に血液を循環させます。甲状腺ホルモンは心臓に直接的・間接的に作用するため、甲状腺機能異常により心臓の不具合が生じます。
甲状腺ホルモンが心臓に作用する主な機序は複数あり、
- 心筋細胞は甲状腺ホルモン受容体(TR)が多く、甲状腺ホルモンが受容体を介して心臓を刺激
- 甲状腺ホルモンが直接心筋細胞膜に作用し刺激(non genomic action)
- 甲状腺ホルモンが交感神経の活動性を高め、間接的に心臓を刺激
- 甲状腺ホルモンは腎臓に作用し、体内へナトリウム(塩分)を取り込む(腎尿細管でのNa/K-ATPase活性を高め、ナトリウム再吸収を促進する)ため循環血液量が増え、間接的に心臓へ負荷を掛ける
そのため、循環器系は他臓器と比べて甲状腺ホルモンの影響を受けやすい。
長崎甲状腺クリニック(大阪)では、初診の方に心電図も録らせていただきます。足首の出る服装でお越しください。
そのような機序で、甲状腺ホルモンが過剰に心臓へ負荷を掛ける甲状腺機能亢進症/バセドウ病、甲状腺中毒症では、臨床症状として
- 動悸、頻脈
- 収縮期血圧の上昇
などがおこります。
逆に、橋本病などが原因の甲状腺機能低下症では、心臓に対する作用が低下し、
- 徐脈(患者自身は動悸と感じることがある)
- 収縮期血圧の低下(ただし、拡張期血圧は上昇)
に至ります。
院長の執筆
ワンポイントアドバイス:見逃されやすい甲状腺疾患2 心血管系の異常---甲状腺機能亢進症編、見逃されやすい甲状腺疾患3 心血管系の異常---甲状腺機能低下症編 (文光堂 メディカルプラクティス)
待合にお持ち帰り用コピーがあります!
(無視して下さい)甲状腺専門医でも知らなくてよい難し過ぎる話;甲状腺ホルモンが心筋細胞に作用するメカニズム
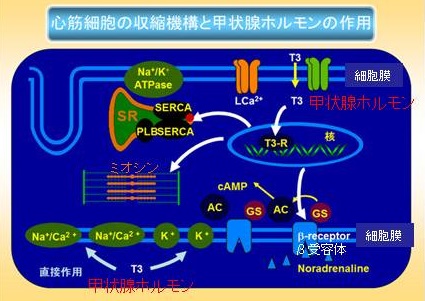
甲状腺ホルモンとしての活性を持つ遊離トリヨードサイロニン(FT3)は、①末梢で甲状腺ホルモン(FT4)から変換されたり、②直接、甲状腺から血中に分泌されたりして、心筋細胞の核内にある甲状腺ホルモン受容体(TR)に結合、
- 細胞膜のL-type Ca2+チャネル合成を促進→Ca2+流入→心筋内Ca2+濃度が上昇し、心筋の収縮力は増強
- 筋小胞体にCa2+を貯蔵するSERCA(Ca2+-ATPase)合成を促進→Ca2+取り込みが増え、心筋の収縮力は増強
一方でSERCAの働きを抑えるホスホランバン(PLB)の合成を抑制
- 心筋を収縮させる蛋白のβ型ミオシン→収縮は速いがエネルギー効率の悪いα型ミオシンへと転換、収縮力は強まるが虚血に弱くなる
- 交感神経のβ受容体数を増加させ、交感神経の感受性を高める
それ以外に、甲状腺ホルモン受容体(TR)を介さず、FT3が心筋細胞膜に直接作用(non-genomic action)し、細胞膜上のNa/Ca交換系やK+チャネルを活性化、ミトコンドリアのATP輸送を高めます。
(図;バーチャル臨床甲状腺カレッジより改変)
以上より、甲状腺ホルモンの遊離トリヨードサイロニン(FT3)が上昇すると、心筋細胞の収縮性は高まるのに、エネルギー効率が悪化して虚血に弱くなります。(甲状腺で狭心症・心筋梗塞)
- 心のう液貯留・心タンポナーデ
- 甲状腺と心臓腫瘍
- 甲状腺と心膜疾患(収縮性心膜炎,急性心膜炎,心外膜脂肪)
- 甲状腺と心筋症
- 劇症型心筋炎、急性心筋炎、好酸球性心筋炎と甲状腺
- 甲状腺と心臓弁膜症[僧帽弁狭窄症(MS),僧帽弁逸脱症,僧帽弁閉鎖不全症(MR),大動脈弁狭窄症(AS),大動脈弁閉鎖不全症(AR),三尖弁閉鎖不全症(TR)]
- 先天性心疾患[心房中隔欠損症(ASD),動脈管開存症(PD),単心室症]
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では動脈硬化が進行し、狭心症・心筋梗塞(心血管障害)の危険が高くなります(甲状腺機能低下症/潜在性甲状腺機能低下症から動脈硬化と狭心症/心筋梗塞)。
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では、すでに動脈硬化が進行し、狭心症・心筋梗塞が隠れている可能性があります。甲状腺ホルモン剤(チラーヂンS)治療開始で、それが顕在化する危険を考慮し、治療前に心電図(狭心症が疑わしい場合は負荷心電図、24時間ホルター心電図、提携病院の循環器科への紹介)が必要です。
また、甲状腺ホルモンは直接、あるいは間接的に心臓血管系に作用するため、甲状腺機能亢進症/バセドウ病、甲状腺機能低下症/橋本病、いずれも心臓疾患(サイロイドハート)を引きおこします。
甲状腺の病気に伴う心臓疾患(サイロイドハート)として、
- 甲状腺機能亢進症/バセドウ病、甲状腺クリーゼ では、高拍出量性心不全、甲状腺機能低下症/橋本病、粘液水腫性昏睡では、心のう液貯留・心タンポナーデ
- 甲状腺機能亢進症/バセドウ病、甲状腺クリーゼ では、心房細動(Af) ・頻脈性不整脈 、甲状腺機能低下症/橋本病、粘液水腫性昏睡では、徐脈性不整脈
- 甲状腺機能亢進症/バセドウ病では、代謝性心筋症・たこつぼ型心筋症・拡張型心筋症(DCM)・頻脈誘発性心筋症を、甲状腺機能低下症/橋本病では、代謝性心筋症
を引きおこす場合があります。
長崎甲状腺クリニック(大阪)では、甲状腺の初診の方は、心電図も録らせていただきますので、足首の出る服装でお越しください。
マスター運動負荷心電図
長崎甲状腺クリニック(大阪)では、甲状腺の初診の方は、心電図も録らせていただき、狭心症・心筋梗塞が疑われる場合、甲状腺ホルモンの補充は他院 循環器内科で精査・治療後になる場合があります。
24時間ホルター心電図
甲状腺機能亢進症/バセドウ病では洞性頻脈、心房細動(Af)、心房粗動(AF)、心室性期外収縮 など頻脈性不整脈が高率におこります。時として発作性上室頻拍(PSVT)、心室頻拍(VT)など命の危険を伴う致死性不整脈に至ります。甲状腺機能低下症では、徐脈、二次性QT延長症候群などの不整脈、動脈硬化の進行による狭心症が知られます。
これらの不整脈は、外来のワンポイントで調べる通常心電図では見つからない事も多いため、循環器内科での24時間ホルター心電図を受けていただきます。[長崎甲状腺クリニック(大阪)では行っておりません]
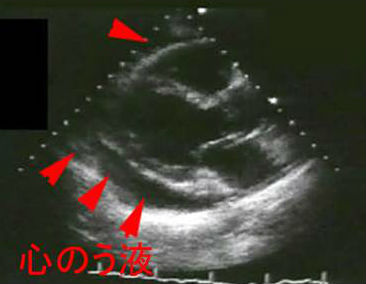
甲状腺機能低下症では1/2-1/3に心のう(心臓を包む袋)液の貯留を認めます。
心カテーテル検査
(循環器科のある病院でそれなりの理由がないと行わない検査ですが)心カテーテル検査で、両心房心室の拡張期圧上昇が全て同じなら拡張障害がおこっていると考えられます。
吸気時の収縮期血圧低下が10mmHg以上となる現象を奇脈といい、心膜液貯留による心タンポナーデに特徴的ですが,緊張性気胸,呼吸器疾患,心不全,左室肥大,上大静脈閉塞症候群などでもみられます。
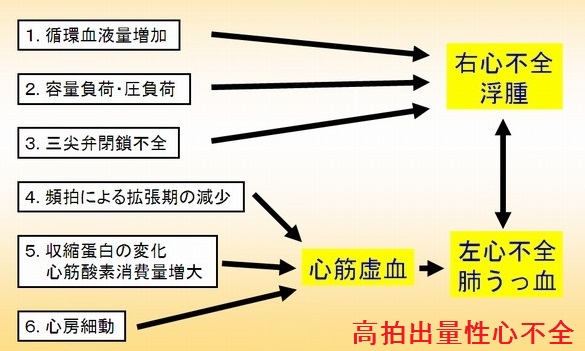
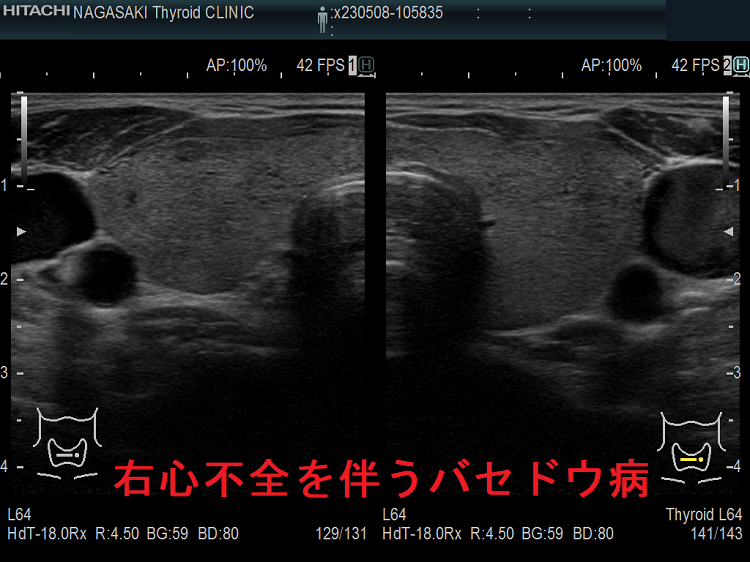
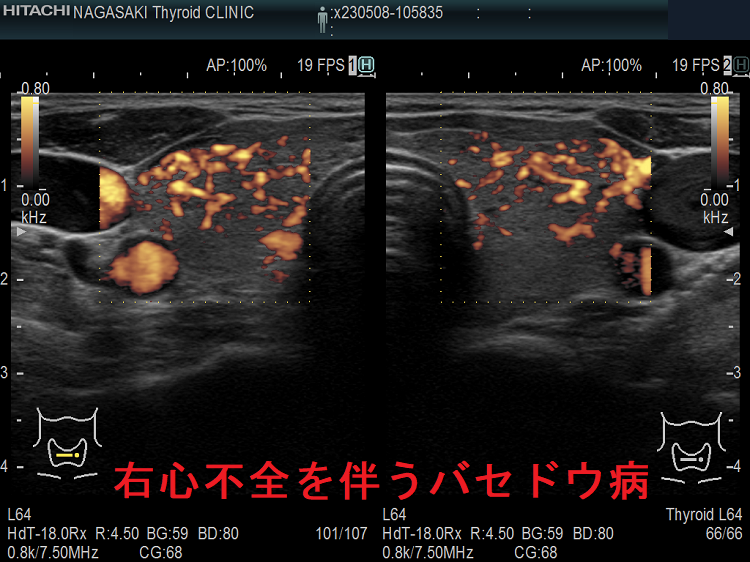
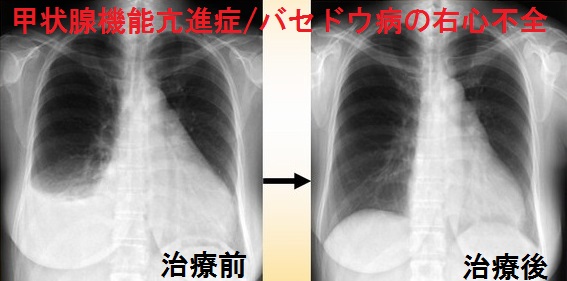
甲状腺機能亢進症/バセドウ病の心不全は、心拍出量が多いのに、組織の酸素需要を満たせる血流量を心臓が供給できない高拍出量性心不全。 甲状腺機能亢進症/バセドウ病に合併する鉄欠乏性貧血、脚気心(ビタミンB1欠乏で末梢血管平滑筋が弛緩し血管抵抗が低下)、甲状腺癌肺転移の動静脈瘻、甲状腺クリーゼで敗血症などの影響で、さらに高拍出量性心不全は悪化。
右心不全
甲状腺機能亢進症/バセドウ病の心不全は、右心不全が前景になり
- 循環血液量の増加で、予備力の少ない右心室は容量負荷・圧負荷を受けます。
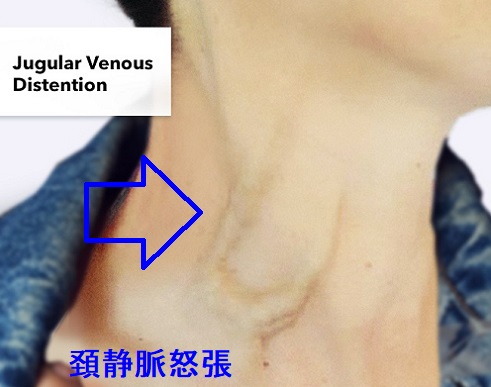
- その結果、三尖弁輪が拡大し、三尖弁が閉じなくなります[三尖弁閉鎖不全症(TR)]→血液は右房に逆流し右房圧が上昇、静脈はうっ滞し頸静脈怒張・肝腫大・下肢浮腫が生じます(右心不全)。
- 甲状腺機能亢進症/バセドウ病の初期は左心室の障害に至らず、高い心拍出量は保たれているため、右心不全のみの状態(高心拍出性心不全)です。
[Methodist Debakey Cardiovasc J. 2017 Apr-Jun;13(2):60-63.][Clin Cardiol. 2000 Jun;23(6):402-8.]
(図;バーチャル臨床甲状腺カレッジより改変)
胸X-p:肺静脈拡張/肺うっ血はなく、胸水が貯留(バーチャル臨床甲状腺カレッジより改変)
治療:
- ヨウ化カリウム(KI)と甲状腺ホルモン合成を抑える薬(抗甲状腺薬) で急速に甲状腺ホルモンを低下させる
- 利尿剤、β(ベータ)ブロッカー、Ca 拮抗剤、ジギタリス剤に非常に良く反応します
左心不全から両室不全
右心不全に引き続き、
- 甲状腺機能亢進症/バセドウ病の活動性高く、長期にわたる場合;頻拍性心筋障害や心筋虚血(心筋細胞のミオシンの変化やミトコンドリアの酸化機能障害)
- 元々、有意な心疾患の既往がある場合
- 元々、心機能が低下している高齢者
では、左心室の収縮/拡張障害を起こし、左室の拡張末期圧も上昇、肺うっ血をともなう左室不全になります。心音は奔馬調律(ギャロップリズム、Ⅰ音とⅡ音の他にⅢ音やⅣ音が加わり、馬が駆けているような三拍子や四拍子リズム)、、呼吸音は両肺にwheezes を聴取。
心房細動(Af) を合併すると、さらに左心機能は悪化。
両室不全が限界を超えると、心原性ショックを起こし死に至ります。
心筋虚血
甲状腺機能亢進症/バセドウ病では
- 甲状腺ホルモンの直接的、交感神経を介する間接的刺激により、心筋細胞の酸素需要が高まり、相対的な心筋虚血状態にあります。
- 冠動脈は収縮期に心筋で圧迫され、拡張期に圧迫解除され冠血流は増加します。甲状腺機能亢進症/バセドウ病の頻拍により拡張期の時間が短くなり心筋虚血が生じやすくなります。頻拍性の心房細動起こすと、冠血流減少はさらに悪化。
心筋虚血で左心室の障害も加速されます。
通常の甲状腺機能低下症において、心拍出量は低下しますが、全身臓器の代謝も低下しているため、酸素・血流の不足が生じ難く、左心不全はおこりません。
よって、甲状腺機能低下症以外の原因で左心不全になっていることが多いです。例えば、甲状腺機能低下症患者に対して、以下の薬剤を使用した場合、
- ベラパミル(ワソラン®):非ジヒドロピロリン系のカルシウム拮抗薬。洞結節・房室結節に対する陰性変時作用、固有心筋に対する陰性変力作用(要するに心抑制作用)を有する
- 非ステロイド性抗炎症薬(NSAIDs);プロスタグランジン合成阻害→腎血流低下→ナトリウムと水分の貯留→心負担の増大
- 血糖降下薬
ビグアナイド剤(メトホルミン);低酸素状態による乳酸アシドーシスのリスクを高める可能性のため。しかし、逆にの予後を改善するとの意見が優勢[Indian Heart J. 2018 Jan-Feb;70(1):175-176.][Diabetes Obes Metab. 2019 Jun;21(6):1277-1290.]
ピオグリタゾン;腎臓の尿細管(特に近位尿細管や遠位尿細管)に作用し、ナトリウム再吸収を亢進させる→ナトリウム・水分貯留により心負荷が増大[Cureus. 2023 Oct 12;15(10):e46911.]
まれに、甲状腺機能低下症で
をおこした場合は左心不全に至ります。
既存の心不全患者において、
- TSH ≧7.0 μIU/mL
- T3 低値[低T3症候群(ノンサイロイダルイルネス、ユウサイロイドシック症候群)と言うことでしょう][Endocr Metab Immune Disord Drug Targets. 2020;20(5):646-653.]
なら予後不良。[Circ Heart Fail. 2018 Dec;11(12):e005266.][Endocr Metab Immune Disord Drug Targets. 2020;20(5):646-653.]
潜在性甲状腺機能低下症における拡張機能障害は、HFpEF(収縮力の保たれた心不全)と深く関連し、甲状腺を治療するとHFpEFも改善する可能性。FT3/FT4 ratio(遊離トリヨードチロニン/遊離チロキシン比)が低いほど(FT4からFT3への変換が悪いほど)HFpEFは重症。脳性ナトリウム利尿ペプチド(BNP)・ヒト脳性ナトリウム利尿ペプチド前駆体N端(NT-proBNP)は甲状腺機能亢進症でも上昇。動物実験でイバブラジンによる選択的な心拍の低下は、甲状腺ホルモンによる心筋の変質を減少させる。
甲状腺機能低下症,拡張機能障害,HFpEF,収縮力の保たれた心不全,甲状腺,脳性ナトリウム利尿ペプチド,BNP,NT-proBNP,甲状腺機能亢進症,イバブラジン
HFpEF(収縮力の保たれた心不全)とは
全心不全患者の半数を占めるHFpEF(heart failure with preserved ejection fraction:収縮力の保たれた心不全)は、左室駆出率(LVEF)≧50%です。
HFpEF(収縮力の保たれた心不全)の原因は確定されていませんが、
- 高齢
- 女性(甲状腺の病気と同じ)
- 高血圧の既往
- 慢性閉塞性呼吸器疾患(COPD)
- 心房細動(Af)(甲状腺機能亢進症/バセドウ病の後遺症として残存)
- 糖尿病(甲状腺の病気と合併多い)
- 肥満
など生活習慣病に関連します。(Int Heart J 56 : 137―143, 2015. )[Pol Arch Intern Med. 2022 May 30;132(5):16227.]
肺水腫、呼吸困難に進展する3週以上前に肺動脈圧上昇が生じます(Lancet 377 : 658―666, 2011.)。
HFpEF(収縮力の保たれた心不全)の治療は
- HFrEF(収縮力の低下した心不全;左室駆出率<40%)と同じ薬物治療[β遮断薬(ベータブロッカー)・ACE阻害薬(アンジオテンシン変換酵素阻害薬)・アンジオテンシンII受容体拮抗薬(ARB)・選択的ミネラルコルチコイド受容体拮抗薬(MRA)]では予後改善効果ない
α遮断薬は収縮力に関係なく無効
- 肺うっ血の症状緩和に利尿薬が推奨されるだけ
- 生活習慣病の治療で予後改善
HFpEF(収縮力の保たれた心不全)の予後は、HFrEF(収縮力の低下した心不全)と同程度に悪いとされます。
HFpEF(収縮力の保たれた心不全)と甲状腺
潜在性甲状腺機能低下症における拡張機能障害は、HFpEF(収縮力の保たれた心不全)の病態に深く関連しています。潜在性甲状腺機能低下症を治療することによって、HFpEF(収縮力の保たれた心不全)も改善する可能性があります[Chin Med J (Engl). 2020 Feb 5;133(3):364-366.]。[Ther Adv Endocrinol Metab. 2020 Oct 4;11:2042018820958331.]
HFpEF(収縮力の保たれた心不全)において、FT3/FT4 ratio(遊離トリヨードチロニン/遊離チロキシン比)が低いほど(FT4からFT3への変換が悪いほど)、
- 体脂肪が多い
- 肺動脈収縮期血圧(PASP)が高い
- 左室駆出率(LVEF)が低い
- 利尿薬の強化、緊急の心不全受診、心不全入院、または心血管死のリスクが高いと予測される
以上より、FT4からFT3への変換率低下が、HFpEF(収縮力の保たれた心不全)の進行に関連している可能性があります。[Cardiology. 2023;148(3):239-245.]
心臓は甲状腺と同様に、内分泌臓器でもあります。心臓から分泌されるホルモン(心臓ホルモン)の脳性ナトリウム利尿ペプチド(BNP)は、血管を広げ、ナトリウムを尿中へ捨て、利尿を促す作用があります。血管が広がり、かつ循環血液量が減れば、心臓の負担は減って楽に血液を全身に送り出せます。
よって、心不全が強い程、脳性ナトリウム利尿ペプチド(BNP)が多く分泌されるため、脳性ナトリウム利尿ペプチド(BNP)または ヒト脳性ナトリウム利尿ペプチド前駆体N端(NT-proBNP)を測定すれば、心不全の重症度を予測できます。
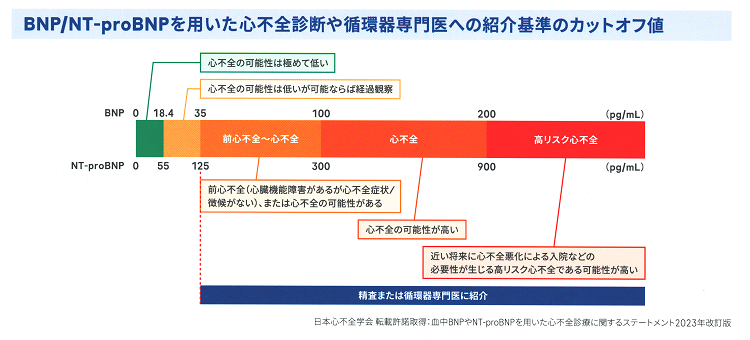
- 脳性ナトリウム利尿ペプチド(BNP)≧100 pg/mL
- ヒト脳性ナトリウム利尿ペプチド前駆体N端(NT-proBNP)≧300 pg/mL
で心不全の可能性が高くなります。
さらに、
- 脳性ナトリウム利尿ペプチド(BNP)≧35 pg/mL
- ヒト脳性ナトリウム利尿ペプチド前駆体N端(NT-proBNP)≧125 pg/mL
なら、隠れ心不全の可能性があります。
血漿BNP値、血清NT-proBNP値は、
- 慢性腎不全(細胞外液量増加)
- 肝硬変(細胞外液量増加)
- 甲状腺機能亢進症
循環血液量が増加するため?
高拍出量性心不全・心房細動(Af)などの二次的な心血管障害によるもの
[Endocr J. 2009;56(1):17-27.] - 加齢
- 肥満
など心臓病以外でも上昇します。
ネプリライシンは、
- 心房性ナトリウム利尿ペプチド(ANP)や脳性ナトリウム利尿ペプチド(BNP)などのナトリウム利尿ペプチド(NP)
- ブラジキニンなどの血管作動性ペプチド
- アルツハイマー病の発症に関与するアミロイドβペプチド[Neurosci Lett. 2003 Oct 23;350(2):113-6.]
を基質とし、これらを分解します。
ネプリライシン阻害薬とARB(アンジオテンシン受容体拮抗薬)を組み合わせたアンジオテンシン受容体ネプリライシン阻害薬(ARNI)の「エンレスト」が実用化されています。
コララン®錠(イバブラジン塩酸塩)は、
洞結節の過分極活性化環状ヌクレオチド依存性チャネル(HCN)4を阻害→過分極活性化陽イオン電流を抑え、活動電位立ち上がり時間を遅延させ、心拍数のみを減少させる薬です(HCNチャネル遮断薬)。
心筋収縮力は低下しません(陰性変力作用は有しない)。
β遮断薬(ベータブロッカー)を含む慢性心不全の標準的な治療を受けても、
- 安静時心拍数が低下しない(洞調律で75回/分以上)
- それなのに左室駆出率は35%未満に低下している[HFrEF(収縮力の低下した心不全)]
状態で、コララン®錠(イバブラジン塩酸塩)は心拍数を下げ、長期予後を改善します。
また、β遮断薬(ベータブロッカー)が使用できない患者にも投与できます。
糖尿病、高尿酸血症の副作用が報告されています。
ラットを使った動物実験ですが、イバブラジンによる選択的な心拍数の低下は、甲状腺ホルモンによる心筋の変質(リモデリング)を減少させ、線維化と肥大なしに心筋細胞内カルシウムイオンを制御します。(Heart Vessels. 2013 Jul;28(4):524-35.)
甲状腺機能亢進症/バセドウ病では高拍出量性心不全が多いため、コララン®錠(イバブラジン塩酸塩)の使用機会は少ないかもしれません。
コララン®錠(イバブラジン塩酸塩)との併用禁忌薬剤は、
- イトラコナゾール、クラリスロマイシン、ボリコナゾール、エンシトレルビル フマル酸(ゾコーバ®);CYP3A4阻害作用がある薬剤。コララン®錠(イバブラジン塩酸塩)はCYP3A4によって代謝されるため、代謝が強く阻害されて血中濃度が上昇
- ベラパミル、ジルチアゼム;CYP3A4阻害作用に加え、コララン®錠(イバブラジン塩酸塩)の心拍数減少作用が相加的に増強される
また、グレープフルーツジュースに含まれるフラノクマリン類は、小腸のCYP3A4を阻害するため、ジヒドロピリジン系Ca拮抗薬(ニフェジピンなど)およびコララン®錠(イバブラジン塩酸塩)の代謝を遅らせ、血中濃度を上昇させます。
ベルイシグアト(ベリキューボ®)は、sGC(可溶性グアニル酸シクラーゼ)刺激によりcGMP産生を促すことで、心不全の進行抑制・血管拡張。
ついに日本でも心不全の「緩和ケア」が2018年から国の方針で始まりました。「緩和ケア」イコール癌の末期医療でしたが、心臓を取り換える以外治療方法がなく、現実的に不可能な末期心不全も末期癌も同じ事でしょう。
ただ、高齢でなく、かつ心臓移植で治療可能なら、希望を捨てるべきでは無いと思います。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,生野区,天王寺区,東大阪市,浪速区も近く。