甲状腺機能低下症の動脈硬化、甲状腺機能亢進症 バセドウ病と狭心症・冠攣縮性狭心症・心筋梗塞[橋本病 甲状腺エコー検査 長崎甲状腺クリニック 大阪]
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。心臓疾患の診療を行っておりません。
動脈硬化:専門の検査/治療/知見 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門・動脈硬化の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌病態内科学教室で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
Summary
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病で動脈硬化進行、急性冠症候群、不安定狭心症、心筋梗塞に。甲状腺機能亢進症/バセドウ病は①心筋細胞の酸素需要量増大、拡張期短縮などで不安定狭心症、心筋梗塞に②冠攣縮(心臓自身を栄養する冠状動脈ケイレン)で異型狭心症(冠攣縮性狭心症)も③肥大型心筋症に合併で左室流出路狭窄増悪し突然死の危険④循環血液量増加し心不全、心臓弁膜症悪化。狭心症、急性心筋梗塞の75%はハートアタックの激痛(前胸部疝痛)、25%は頚部放散痛で甲状腺の病気と勘違い。川崎病の冠動脈瘤で心筋梗塞、突然死。
Keywords
狭心症,心筋梗塞,甲状腺機能低下症,潜在性甲状腺機能低下症,動脈硬化,心臓,川崎病,急性冠症候群,甲状腺機能亢進症,バセドウ病
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では動脈硬化が進行し、狭心症/心筋梗塞の発症率が上がります。甲状腺ホルモン剤[レボチロキシン(チラーヂンS)]で治療すれば、血管年齢など動脈硬化が改善することを、私、長崎俊樹が医学界で初めて証明しました(甲状腺と動脈硬化 )。
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病を放置すると(患者さん自身が、「特に症状ないから」と放置する場合も含めて)、以下のようなトンデモナイ事になります。
甲状腺機能低下症でも、右冠動脈の閉塞による下壁梗塞でも、低血圧や徐脈・洞停止・房室ブロックなどの徐脈性不整脈が起こります(甲状腺機能低下症の徐脈性不整脈と同じ)。甲状腺機能低下症と思っていても、念のため心電図を撮るべきでしょう。
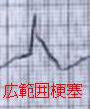
心筋虚血、狭心症、心筋梗塞
甲状腺機能亢進症/バセドウ病では、
- 過剰な甲状腺ホルモンが直接的、間接的に心筋細胞を刺激し、心拍数・心拍出量を増大させます。また、循環血液量の増加も心臓に負荷を掛けます。これにより心筋細胞の酸素需要量が増大し、酸欠状態が生じます。もともと、潜在的な心筋虚血、狭心症を持っていれば顕在化し、不安定狭心症か、最悪、心筋梗塞に至ります。
- 頻拍により拡張期の時間が短くなります。冠動脈(心臓自身を栄養する動脈)は収縮期に心筋で圧迫され、拡張期に圧迫解除され冠血流が増加するので、拡張期時間が短くなると心筋虚血がおこります。
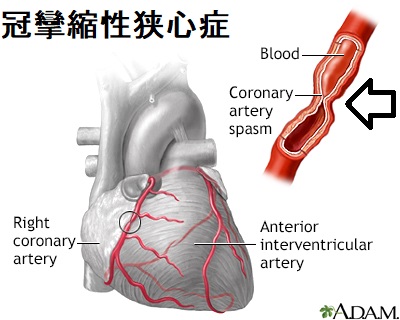
- 冠攣縮(冠状動脈のケイレン)により、心筋虚血がおこる異型狭心症(あるいは冠攣縮性狭心症)。最悪、心筋梗塞に至ります。(次項)(Herz. 2012 Aug;37(5):570-2.)(J Clin Med. 2020 Sep 19;9(9):3020.)(第59回 日本甲状腺学会 P1-2-5 バセドウ病が冠攣縮の一因となり発症したと考えられる急性心筋梗塞の2例)
非動脈硬化性の冠攣縮性狭心症(かんれんしゅくせいきょうしんしょう)
甲状腺機能亢進症/バセドウ病では冠攣縮(心臓自身を栄養する冠状動脈のケイレン)による異型狭心症(あるいは冠攣縮性狭心症)の合併が報告されています。最悪、心筋梗塞に至ります。(Herz. 2012 Aug;37(5):570-2.)(J Clin Med. 2020 Sep 19;9(9):3020.)(第59回 日本甲状腺学会 P1-2-5 バセドウ病が冠攣縮の一因となり発症したと考えられる急性心筋梗塞の2例)
甲状腺機能亢進症/バセドウ病では冠攣縮性狭心症(かんれんしゅくせいきょうしんしょう)の危険率が3.27倍(特に女性では4.38倍)になります。また、冠攣縮性狭心症における甲状腺機能亢進症/バセドウ病の合併率は10.0%とされます。(J Clin Med. 2020 Sep 19;9(9):3020.)
なぜ甲状腺ホルモン過剰状態で心臓の冠状動脈だけがケイレン(攣縮)するのか不明ですが、
- 甲状腺ホルモン自体の直接的な、あるいは交感神経優位になる間接的なα刺激作用のため血管が収縮すると推察される。(Br J Clin Pract. 1991 Summer; 45(2):129-34.)(第56回 日本甲状腺学会 P2-002 冠攣縮性狭心症と冠動脈血栓により心室細動を来したバセドウ病の1 例)
- 甲状腺機能亢進症/バセドウ病では精神的に不安定になるため、過換気(過呼吸症候群)をおこす。血中の二酸化炭素濃度が下がり、呼吸性アルカローシスから血中遊離カルシウムが低下して冠攣縮を誘発する可能性。(J Cardiol. 2008 Feb;51(1):2-17.)
- 喫煙は甲状腺機能亢進症/バセドウ病と冠攣縮性狭心症における共通の危険因子(Am Heart J. 1992 Jul; 124(1):32-8.)。喫煙による血管内皮障害と一酸化窒素(NO)低下が影響。
治療抵抗性の異型狭心症(あるいは冠攣縮性狭心症)も、甲状腺ホルモンの正常化に伴い消失するため、甲状腺ホルモンが原因なのは疑い無いが・・・。
甲状腺機能亢進症/バセドウ病に伴う冠攣縮性狭心症の治療は、
- 禁煙
- 非選択的β遮断薬の中止→ニコランジル、もしくはニフェジピン、ジルチアゼムなどカルシウム拮抗薬へ変更
- 選択的β遮断薬は、冠動脈に有意狭窄がある場合に併用投与
- 硝酸薬(ニトロ剤);
発作時の舌下投与またはスプレーの口腔内噴霧、または静脈内投与.予防のために長時間作用型硝酸薬
[冠攣縮性狭心症の診断と治療に関するガイドライン(2013年改訂版)]
異型狭心症(あるいは冠攣縮性狭心症)
血管攣縮性狭心症(冠攣縮性狭心症、異型狭心症)は、心臓を栄養する血管(冠状動脈)がケイレンし、心臓が酸欠状態になる病気です。主に早朝(あるいは、たばこを吸った時、お酒を飲んだ後)、
- 胸が圧迫される、締め付けられる
- 喉(のど)のあたりの違和感(放散痛;甲状腺部に痛みを呈する疾患と鑑別要)
- 肩・二の腕の違和感・歯の痛み(放散痛)
などの症状が出現。
冠攣縮性狭心症→致死性心室性不整脈[心室細動(Vf)]→心肺停止
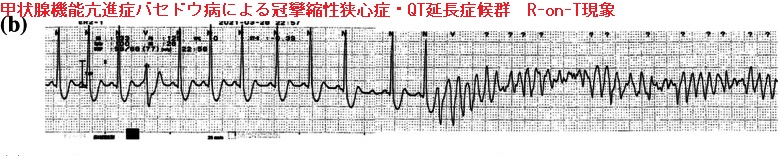
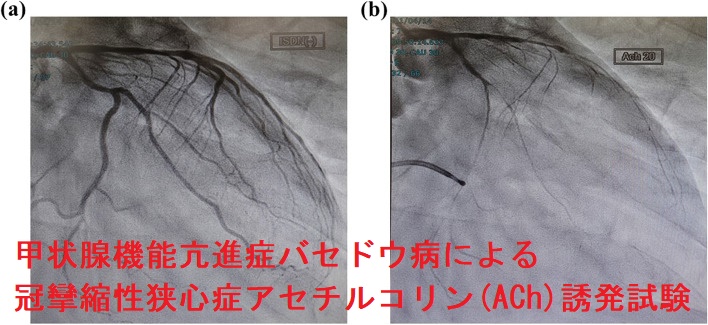
甲状腺機能亢進症/バセドウ病による冠攣縮性狭心症から致死性心室性不整脈[心室細動(Vf)]をおこし、心肺停止に至る場合もあります。東京女子医科大学八千代医療センターの報告では、心室細動(Vf)による心肺停止から蘇生後、アセチルコリン負荷試験を行い、左冠動脈前下行枝が100%攣縮する冠攣縮性狭心症と診断。硝酸イソソルビドとジルチアゼム投与し、植込み型除細動器(ICD)挿入がなされたそうです。(第60回 日本甲状腺学会 P2-1-1 心室細動と冠攣縮性狭心症を合併したバセドウ病の一例)
冠攣縮性狭心症とQT延長症候群から心室細動(Vf)をおこし、二次予防のために植込み型除細動器(ICD)挿入になった48歳男性甲状腺機能亢進症/バセドウ病患者の報告があります。[Thyroid Res. 2022 Oct 3;15(1):18.]
冠攣縮性狭心症の可能性がある甲状腺機能亢進症/バセドウ病にβ遮断薬(ベータブロッカー)は要注意
冠攣縮性狭心症にβ遮断薬(ベータブロッカー)投与すると、血管のβ2受容体をブロックし、冠攣縮を増悪させるため禁忌です。
冠攣縮性狭心症の可能性がある甲状腺機能亢進症/バセドウ病は、気管支喘息同様、β遮断薬(ベータブロッカー)は避けるべきです(甲状腺と気管支喘息)。ヘルベッサー®(ジルチアゼム)始め、カルシウム拮抗薬を使用。どうしてもβ遮断薬(ベータブロッカー)必要なら、心臓選択性のベータブロッカー(β1 blocker)を冠拡張薬を併用して使用するしかありません。
こんな症状なら狭心症?

狭心症症状は以下の如くです。甲状腺機能亢進症/バセドウ病、甲状腺機能低下症で、その様な症状があれば、狭心症を疑って下さい。突然おこるのが典型的
- 前胸部絞扼感(締め付けられるような痛み)・圧迫感・胸やけ;約75%に認められる狭心症の最も典型的な症状。手掌大の範囲に起こり、数分間(3〜5分)持続。
- 放散痛;肩痛・肩のだるさ・、上肢(二の腕)痛・だるさ、歯痛・頚部痛・違和感(甲状腺の痛み・違和感と勘違い)・咽頭痛(のどの痛み)
- 心不全症状;虚血による一時的な心機能低下で、呼吸困難を生じる
高齢者は若年者と比べて症状が非典型的なことが多く、狭心症の診断が遅れる原因となります。例えば、「朝、椅子に座っていたところ、発汗と悪心が出現したが 5 分程度で改善した。」などの症状が主訴の場合があります(あたかも褐色細胞腫発作のよう)。
肥大型心筋症、心不全、心臓弁膜症も悪化
甲状腺機能亢進症/バセドウ病に合併する肥大型心筋症では、左室流出路狭窄が増悪し突然死に危険も生じます。また、甲状腺機能亢進症/バセドウ病では、循環血液量も増加し、心不全、心臓弁膜症も悪化します。
甲状腺機能亢進症/バセドウ病のアイソトープ(放射性ヨウ素; I-131)治療後にも狭心症、異型狭心症(冠攣縮性狭心症)、心筋梗塞の危険があります。甲状腺が大きい程、多量のアイソトープ(放射性ヨウ素; I-131)を必要とします。当然、破壊される甲状腺組織が多い程、多量の甲状腺ホルモンが血中へ放出され、心臓を刺激し狭心症、心筋梗塞などを起こし易くします(アイソトープ治療後心血管障害)。[Arch Intern Med. 1983 Mar;143(3):554-5.]
甲状腺機能亢進症/バセドウ病が原因の異型狭心症(冠攣縮性狭心症)は、軽快することなく発作が持続しますが、無痛性甲状腺炎による異型狭心症(冠攣縮性狭心症)は無痛性甲状腺が回復期になると軽快し、無痛性甲状腺の再発と共に再燃します。不妊治療(人工授精)の度に無痛性甲状腺と異型狭心症(冠攣縮性狭心症)繰り返す症例も報告されています。
(第58回 日本甲状腺学会 P1-08-04 難治性冠攣縮性狭心症を合併した無痛性甲状腺炎の1 例)
(第57回 日本甲状腺学会 P1-040 不妊治療中に発症した無痛性甲状腺炎の際に冠攣縮性狭心症発作の合併を繰り返した一例)
どういう訳か、海外での報告は筆者が探した限り見つかりませんでした(R6.3)。
狭心症、急性心筋梗塞の75%はハートアタックと呼ばれる激痛が起こります(前胸部疝痛)。しかし、残りの25%は前胸部疝痛が無く、
- 頚部に放散する痛みを、甲状腺の病気
- 顎部に放散する痛みを、虫歯・歯肉炎
- 肩部に放散する痛みを、整形外科の病気
- 右壁梗塞;右冠状動脈周囲は、副交感神経が密集しているため、それらが刺激され、心窩部痛・不快感、食欲不振おこるため消化器系の病気
と勘違い!
甲状腺超音波(エコー)検査しても、圧痛なく、痛みを説明できる病変なければ、狭心症、急性心筋梗塞を疑い、心電図(EKG)を撮り(ただし、急性心筋梗塞発症後数時間はに変化出ません)、循環器専門医に紹介すべきです。
20代の胸痛は甲状腺絡みの事があるので要注意
- 急性冠症候群(バセドウ病・橋本病に合併する抗リン脂質抗体症候群・大動脈炎症候群、遺伝性高脂血症、川崎病の後遺症)
- 劇症型心筋炎、急性心筋炎、好酸球性心筋炎
- 気胸
- バセドウ病/甲状腺機能亢進症と関連深い肺血栓塞栓症(肺梗塞)
甲状腺機能低下症/潜在性甲状腺機能低下症/橋本病では動脈硬化が進行し、狭心症/心筋梗塞の発症率が上がります。糖尿病は、言わずと知れた動脈硬化の危険因子です。甲状腺と糖尿病の2つがそろえば、相乗効果で動脈硬化が進行します。
甲状腺と動脈硬化は、 甲状腺と動脈硬化 ・高コレステロール血症 を、甲状腺と糖尿病は、 甲状腺と糖尿病 を御覧ください。
糖尿病心血管障害
糖尿病では心臓を栄養する血管(冠状動脈)の動脈硬化が進み、狭心症/心筋梗塞になる危険性大。糖尿病性神経障害、アルコール性神経障害で感覚神経が障害されると、痛みに鈍くなり、狭心症/心筋梗塞の胸痛に気付かぬ事もあります(無痛性心筋梗塞:通称”笑う心筋梗塞”)。
バイアスピリン(アスピリン腸溶錠100mg)は糖尿病の心血管イベントの
- (心血管障害にならないようにする)1次予防効果はありません
- 65歳以上に限り1次予防効果はあります
- (心血管障害になった人が再発しないようにする)2次予防効果があります。
糖尿病の心筋梗塞は予後不良
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,生野区,天王寺区も近く。