甲状腺と血栓性微小血管症(TMA)、血栓性血小板減少性紫斑病(TTP)[橋本病 バセドウ病 甲状腺超音波エコー検査 長崎甲状腺クリニック 大阪]
動脈硬化:専門の検査/治療/知見[橋本病 バセドウ病 エコー検査 長崎甲状腺クリニック大阪]
甲状腺専門・動脈硬化の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科(内分泌骨リ科、2内科)で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。血栓性血小板減少性紫斑病(TTP)の診療を行っておりません。
長崎甲状腺クリニック(大阪)は、甲状腺専門クリニックです。血栓性微小血管症(TMA)、血栓性血小板減少性紫斑病(TTP)の診療は行っておりません。
Summary
血栓性微小血管症(TMA)の一つ血栓性血小板減少性紫斑病(TTP)の原因は先天性ADAMTS13遺伝子異常、後天性ADAMTS13インヒビター(抗体)により超高分子量von Willebrand因子多重体を血管内皮細胞内で切断できずに生じる血小板血栓。TTPはレンビマ(レンバチニブ)の副作用でおこり、甲状腺機能亢進症/バセドウ病で①ADAMTS13抗体産生②元々のTTP増悪。バセドウ病治療でTTPを制御できるか不明。TTP治療の血漿交換・リツキシマブ(リツキサン®)はバセドウ病寛解率も上げる。甲状腺機能亢進症/バセドウ病で非典型溶血性尿毒症症候群(aHUS)。
Keywords
血栓性微小血管症,TMA,血栓性血小板減少性紫斑病,TTP,ADAMTS13,非典型溶血性尿毒症症候群,aHUS,甲状腺機能亢進症,バセドウ病,甲状腺
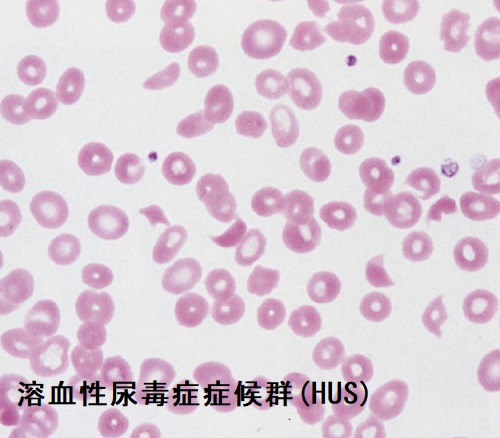
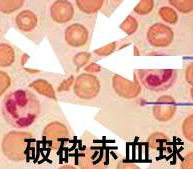
赤血球以外の原因で、赤血球が血管内で物理的に破砕される血管内溶血を赤血球破砕症候群と呼びます。破砕赤血球の出現が診断の決め手。血栓性微小血管症(thrombotic microangiopathy: TMA)は赤血球破砕症候群の代表。
赤血球破砕症候群は、
- 心臓弁(心臓弁膜症・人工弁)[10%未満]
- 血栓性微小血管症(TMA)、播種性血管内凝固症候群(DIC)、妊娠に伴うHELLP 症候群(ヘルプ症候群)、血管腫など[約90%]
血栓性微小血管症(TMA)には、
- 血栓性血小板減少性紫斑病(thrombotic thrombocytopenic purpura : TTP)
- 溶血性尿毒症症候群(hemolytic uremic syndrome : HUS)
- 非典型溶血性尿毒症症候群(atypical hemolytic uremic syndrome : aHUS)
などがあります。
甲状腺機能亢進症/バセドウ病で上昇する血管内皮障害因子[von Willebrand因子(VWF)]の前駆体は超高分子量VWF多重体です。血管内皮細胞内の超高分子量VWFは、切断酵素ADAMTS13によってVWFへ分解されます。ADAMTS13の活性低下が原因で切断されない超高分子量VWF多重体は、血小板と結合し血管内皮細胞に血栓を作ります。結果、毛細血管を通過できない赤血球が破壊され、血小板減少、溶血性貧血、腎障害、脳血栓を来します[血栓性血小板減少性紫斑病(TTP)]。
血栓性血小板減少性紫斑病(TTP)には、
- ADAMTS13 遺伝子異常による先天性TTP(Upshaw-Schulman症候群)
- ADAMTS13 に対するIgG、IgA,IgM抗体(ADAMTS13 インヒビター)による後天性TTP
があります。抗血小板剤パナルジン®(チクロピジン)とプラビックス®(クロピドグレル)は後天性血栓性血小板減少性紫斑病(TTP)を引きおこす可能性があります。
下記の診断基準にある通りですが、最初は、ただの頭痛、毛のしびれなど何の変哲ない症状。やがて、38度以上の高熱、黄疸、四肢に点状出血がおこり、意識障害やケイレンに至ります。血液検査にて溶血性貧血(破砕赤血球も見つかれば確実、ハプトグロビン低値)、血小板減少症、腎障害を認めます。
甲状腺機能低下症/橋本病、甲状腺機能亢進症/バセドウ病の患者なら、まず自己免疫性溶血性貧血(AIHA)と甲状腺 と特発性血小板減少性紫斑症(ITP)の合併したEvans症候群を疑いますが、血栓性血小板減少性紫斑病(TTP)は直接クームス陰性です。
破砕赤血球をみつければ簡単に診断できます。凝固因子は問題ないので、プロトロンビン時間(PT)や活性化部分トロンボプラスチン時間(APTT)は正常です。(切断されなかった)von Willebrand因子マルチマー、ADAMTS13活性を調べる方法も開発されています。
診断基準は
- 溶血性貧血(破砕赤血球)
- 血小板減少症: 2項目のみで診断可能
- 腎障害(腎臓の毛細血管も血栓で閉塞)
- 発熱(30%)
- 動揺性精神神経症状(70%)
後天性血栓性血小板減少性紫斑病(TTP)の治療は、疑われたら直ちに血漿交換。無治療の場合、致死率は90%以上になるので一刻を争う。血小板輸血は、新たな血栓形成を促進して病態を悪化させるため禁忌。
- カプラシズマブは、超高分子量VWF多重体に結合し、血小板糖タンパク質lb-IX-Vとの相互作用をブロックして、血小板の凝集を防ぎます
- 再発・難治性の場合にのみリツキシマブ(リツキサン®)が保険適応
レンビマ®(レンバチニブ) で血栓性微小血管症(TMA)
放射線治療無効な甲状腺乳頭癌に レンバチニブ投与し、その副作用で血栓性微小血管症(TMA)が起きる可能性があります(Case Rep Oncol. 2018 Nov 12;11(3):735-741.)
チロシンキナーゼ阻害薬スニチニブで血栓性血小板減少性紫斑病(TTP)と甲状腺機能低下症
甲状腺機能亢進症/バセドウ病が血栓性血小板減少性紫斑病(TTP)
甲状腺機能亢進症/バセドウ病と血栓性血小板減少性紫斑病(TTP)の合併が報告されています。(J Med Case Rep. 2019 Dec 13;13(1):377.)(Oxf Med Case Reports. 2017 Oct; 2017(10):omx057.)
- バセドウ病の自己免疫がADAMTS13抗体の産生に繫がる可能性
- 甲状腺機能亢進症/バセドウ病による血管内皮障害で、元々ある血栓性血小板減少性紫斑病(TTP)を増悪させる可能性
[循環血液量増大、高拍出量、収縮期血圧上昇、脈圧増大→血管内皮障害因子(VWF)が上昇]
- 過剰な甲状腺ホルモンにより血小板代謝が亢進し、血小板減少速度が速くなる(週1回のFFP輸注が週2-3回必要になる)。(第54回 日本甲状腺学会 P058 先天性TTPにバセドウ病を合併し、血小板寿命が短縮した一例)
などが考えられます(Case Rep Endocrinol. 2018 Aug 9;2018:5747969.)。
甲状腺機能亢進症/バセドウ病に対して、
- 放射性ヨウ素治療(I-131 アイソトープ治療)後に、血栓性血小板減少性紫斑病(TTP)が持続寛解した(J Clin Apher. 2012 Nov; 27(5):265-6.)
- 放射性ヨウ素治療(I-131 アイソトープ治療)とメチルプレドニゾロン併用し、6か月間、血栓性血小板減少性紫斑病(TTP)再発が無かった(J Stroke Cerebrovasc Dis. 2014 Jul; 23(6):1744-6.)
- チアマゾール(メルカゾール)、ステロイドに加え、血漿交換、リツキシマブ投与で血栓性血小板減少性紫斑病(TTP)も寛解した(Case Rep Endocrinol. 2018 Aug 9;2018:5747969.)
などの報告はありますが、甲状腺機能亢進症/バセドウ病の治療して血栓性血小板減少性紫斑病(TTP)を制御できるか否かは、現在も不明です。
血栓性血小板減少性紫斑病(TTP)に対する治療で、
- 血漿交換は、バセドウ病抗体(TRAb)、血漿タンパク質に結合している甲状腺ホルモン(T3,T4)も除去します
- リツキシマブ(リツキサン®)は甲状腺眼(バセドウ病眼症)治療に使用され、バセドウ病抗体(TRAb)の産生を抑え、甲状腺機能亢進症/バセドウ病の寛解率を上げます(Eur J Endocrinol. 2008;159(5):609–615.)(Clin Endocrinol (Oxf). 2013;79(3):437–442.)。
非典型溶血性尿毒症症候群(atypical hemolytic uremic syndrome :aHUS)は、ベロ毒素産生大腸菌感染以外でおきる溶血性尿毒症症候群で、
- 補体活性化制御因子の遺伝子異常(H因子, I因子,C3,トロンボモジュリン)
- 抗CFH抗体(抗H因子抗体)
- 甲状腺機能亢進症/バセドウ病の
①血管内皮障害;循環血液量増大、高拍出量、収縮期血圧上昇、脈圧増大→血管内皮障害因子(VWF)が上昇
②投与されたプロピルチオウラシル、メチマゾール;ADAMTS13活性・ADAMTS13抗体は正常、抗CFH抗体(抗H因子抗体)陽性(BMC Pediatr. 2020 Apr 17;20(1):169.)
- 抗リン脂質抗体症候群
- 橋本病(慢性甲状腺炎)合併シェーグレン症候群など膠原病
- 肺炎など感染症
など自己免疫が原因です。
- 血漿交換
- エクリズマブ;補体成分C5に対するモノクローナル抗体で、発作性夜間ヘモグロビン尿症(PNH)にも適応がある(Blood. 2015 May 21; 125(21):3253-62.)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,生野区,天王寺区、浪速区も近く。