甲状腺と尿酸/痛風 [日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺機能低下症 甲状腺超音波(エコー)検査 長崎甲状腺クリニック 大阪]
内分泌代謝(副甲状腺・副腎・下垂体)専門の検査/治療/知見 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。痛風・偽痛風の治療を行っておりません。
甲状腺専門・内分泌代謝の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌病態内科学で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等で学術目的にて使用可能なもの、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
Summary
尿酸が原因の痛風発作・痛風関節炎。尿酸は腎臓にたまり、腎臓結石・尿路結石・慢性間質性腎炎・慢性腎不全に(痛風腎)。甲状腺機能低下症は高尿酸血症になりやすく、高尿酸血症そのものが動脈硬化の危険因子。甲状腺機能亢進症/バセドウ病の血清尿酸値は高くも低くもなる。高尿酸血症治療薬フェブキソスタット(フェブリク®)は甲状腺機能低下症悪化の危険性。原発性副甲状腺機能充進症でも高尿酸血症に。サイアザイド系降圧利尿薬・喘息治療薬テオフィリン・骨粗しょう症治療薬の副甲状腺ホルモン製剤(フォルテオ®)は高尿酸血症を誘発。
Keywords
尿酸,痛風,甲状腺,フェブリク,高尿酸血症,動脈硬化,原発性副甲状腺機能充進症,甲状腺機能低下症,甲状腺機能亢進症,バセドウ病
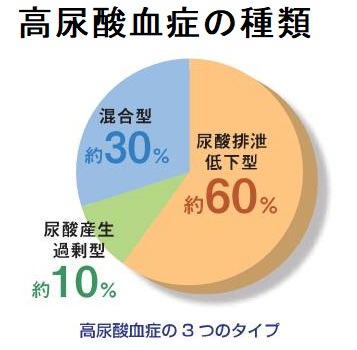
無症候性高尿酸血症(痛風は無いが尿酸だけ高い)は日本で1,000万人(人口の約1/10)に達すると推計されます。その中には甲状腺の病気が原因のものが含まれています。
甲状腺機能低下症では高尿酸血症および痛風になりやすいとされます(J Clin Endocrinol Metab 1960, 20: 1457)(J Gen Intern Med. 2018 Aug;33(8):1229-1231.)。甲状腺機能低下症における高尿酸血症は、腎血流の低下による尿中尿酸排泄量の低下によると考えられます。
甲状腺機能低下症では高コレステロール血症、低HDLコレステロール血症、高トリグリセライド血症を合併し、動脈硬化が促進します。高尿酸血症も動脈硬化の危険因子で、甲状腺機能低下症における動脈硬化の促進に関与すると考えられます。
明らかな甲状腺機能低下症では狭心症/心筋梗塞の発症率が高く、動脈硬化が進んでいるだろうと言われていました。しかし、本当に動脈硬化が存在するのを証明した研究は、私、長崎俊樹が論文発表するまで皆無でした。
甲状腺機能低下症/橋本病で動脈硬化が進行していること、甲状腺機能低下症を甲状腺ホルモン剤[レボチロキシン(チラーヂンS)]で治療すれば動脈硬化が改善することを、長崎俊樹が医学界で初めて証明しました。
院長の論文
Decrease in carotid intima-media thickness in hypothyroid patients after normalization of thyroid function. (Clinical Endocrinology)
甲状腺機能低下症/橋本病での動脈硬化の進行と治療後の改善を医学界で初めて証明。
甲状腺機能亢進症/バセドウ病の血清尿酸値は、健常人と比較して有意に高値を示し、抗甲状腺剤の投与で甲状腺機能が正常化すると尿酸も低下する報告があります。同時に、甲状腺機能亢進症/バセドウ病では痛風の発生率も高いとされます。(PLoS One. 2014 Dec 8;9(12):e114579.)
一方で、逆に甲状腺機能亢進症/バセドウ病の血清尿酸値は低下するとの報告もあります(J Clin Endocrinol Metab 1960, 20: 1457)。
- 甲状腺機能亢進症による尿酸産生過剰と、発汗の増加による脱水(血液濃縮)が優位なら高尿酸血症、痛風(Metabolism. 1995 Feb; 44(2):207-11.)
- 甲状腺機能充進症による腎血流量増加で、腎の尿酸排泄が増大すれば低尿酸血症
になると考えられます(PLoS One. 2014 Dec 8;9(12):e114579.)。
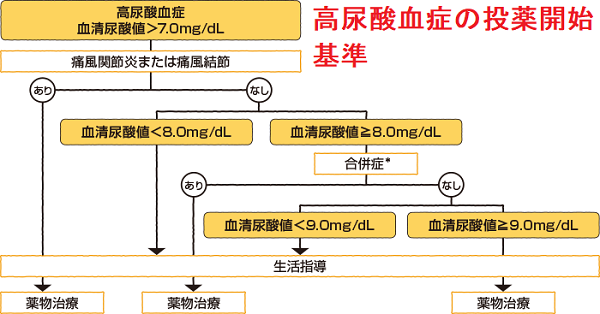
フェブキソスタット(商品名:フェブリク)は、尿酸合成を阻害することによって尿酸値を低下させる痛風・高尿酸血症治療薬です。フェブキソスタット(商品名:フェブリク)は、痛風関節炎や痛風結節のほか、症状がない無症候性高尿酸血症(8~9mg/dL以上)にも適応があります。
フェブキソスタット(商品名:フェブリク)には、これまでの痛風/高尿酸血症治療薬・アロプリノール(商品名:ザイロリック)をしのぐ強い尿酸低下作用があります。
フェブキソスタット(商品名:フェブリク)は、プリン体を原料とした尿酸産生に必要なキサンチンオキシダーゼという酸化酵素を選択的に阻害します。甲状腺内には、甲状腺ペルオキシダーゼ(TPO)やサイロイドオキシダーゼなどの酸化酵素が豊富に存在し、これらの酸化酵素にフェブキソスタット(商品名:フェブリク)が作用すれば、甲状腺ホルモン合成障害がおきる可能性があります。
甲状腺機能が正常な痛風患者に12か月間、フェブキソスタットもしくはアロプリノールを投与した結果、フェブキソスタット投与患者の7.9%、アロプリノール投与患者の3.4%に0.5μUI/mL以上のTSH上昇がみられました。遊離サイロキシン(FT4)に有意な変化は認められませんでした。[Rheumatol Int. 2015 Nov;35(11):1857-61.]
察するに、潜在性甲状腺機能低下症がおきたと言うことでしょう。
フェブキソスタット(商品名:フェブリク)の添付文書には、
- 動物実験(ラット)で----甲状腺の大型化及び甲状腺重量増加の傾向が認められている
- 副作用;TSH 増加 (4.9%)
と記載されており、潜在性/顕在性甲状腺機能低下症に合致します。
以上から、甲状腺機能低下症に伴う高尿酸血症に、フェブキソスタット(商品名:フェブリク)を使用すると、甲状腺機能低下症が悪化する危険性があります。フェブキソスタット(商品名:フェブリク)を使用する前は、甲状腺ホルモンを調べておく必要があります。[Rheumatol Int. 2015 Nov;35(11):1857-61.]
また、添付文書には、痛風を含む高尿酸血症の小児患者に行った国内第II相継続投与試験で、甲状腺機能亢進症を1例(3.3%)認めたと記載されています。詳細は不明ですが、筆者は、バセドウ病ではなく、無痛性甲状腺炎の急性期(破壊期)だったと考えます。
原発性副甲状腺機能充進症に痛風・高尿酸血症を合併することがあります(Medicine, 53: 127-146, 1974.)。 日本での報告では、原発性副甲状腺機能充進症の16.7%に高尿酸血症を認め、血清尿酸値は血清カルシウム(Ca)と正の相関するとされます。原因は不明ですが、尿酸クリアランスが低下し、尿酸の排泄が障害されるためと考えられます。(日内分泌会 (Foliaendocrinol.)59,1738~1751.1983)
注意!長崎甲状腺クリニック(大阪)では痛風・尿路結石(下腹・背中に痛みが出ます)の治療は致しません。それらの治療は内科・泌尿器科・一次救急病院の仕事です。
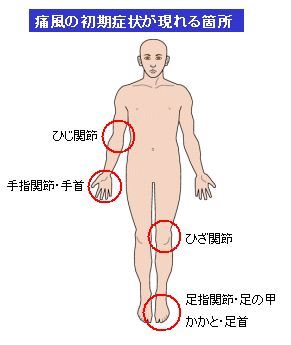
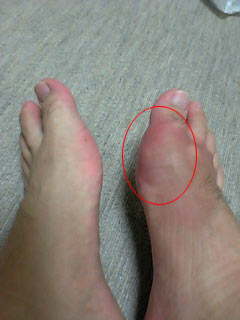
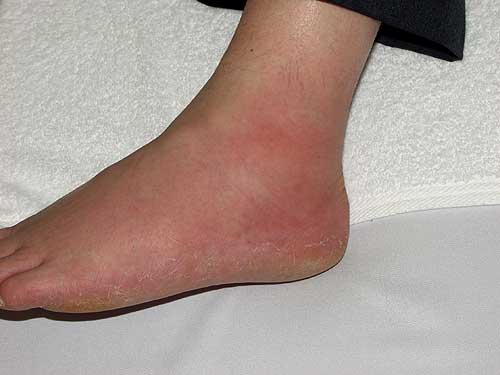
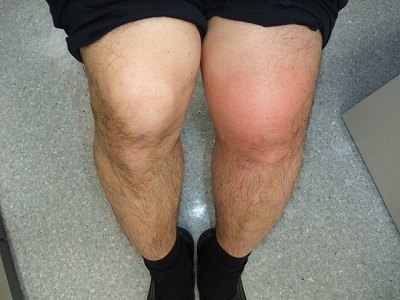
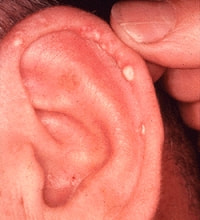
痛風は、突然、足の親指(写真のように様々な関節に)が赤く腫れて激烈に痛むのが特徴(痛風発作)。足首や膝関節にも起こります。
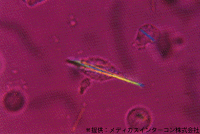
痛風発作の原因は尿酸という体内で生じた老廃物です。血液中の尿酸濃度が上昇して飽和濃度を越えると、関節に尿酸塩が沈着し炎症をおこします。痛風結節は潰瘍化し尿酸結晶が析出、骨髄炎、リンパ管炎もおこします。
血液中の尿酸濃度が急上昇し、痛風発作にいたる原因として、
- 脱水;血液が水分を失い濃縮され、高尿酸血症になります。
- 高温と多湿が関連します。高湿度では発汗が低下し、体温が上昇するため、体温調節系が活性化され、より多くの発汗がおこります。高温高湿の組み合わせで脱水から高尿酸血症になります。(Am J Epidemiol. 2014 Aug 15;180(4):372-7.)。
- 利尿薬(調整後の相対リスク 2.5倍)(Arthritis Res Ther. 2018 Jul 5;20(1):136.)
- 肥満(調整後の相対リスク 2.24倍)
- 高血圧(調整後の相対リスク 2.11倍)
- 急激な激しい運動;特に激しい無酸素運動で核酸の分解が進むため、尿酸値が上がります。また機序は不明ですが柔道やゴルフの後にも。
- ビール大量摂取;アルコール自体が尿酸を上昇させる。ビールの原料となる麦芽やビール酵母は尿酸の元になるプリン体を多く含む
- 高尿酸血症治療薬の開始後;急激に血中の尿酸値が低下した時
- 薬剤性;気管支拡張薬のテオフィリン、骨粗しょう症治療薬の副甲状腺ホルモン製剤
痛風の確定診断は、関節液中の尿酸結晶の検出ですが、普通、そこまでしません。
痛風関節炎には非ステロイド抗炎症薬(NSAIDs)を用います。痛風しか診ない(診れない?)医者は多量にNSAIDを投与するNSAIDsパルス療法を推奨しますが、副作用を軽く考えているようです(腎不全・消化管潰瘍)。
また、アスピリン(バファリン)は鎮痛量投与で血中尿酸値を低下させ、関節への沈着を増やすため、痛風発作の増悪や遷延化をきたすので禁忌。同時にアスピリン(バファリン)は甲状腺機能亢進症/バセドウ病において血中遊離甲状腺ホルモンを増やすので更に注意。
さらに「コルヒチンは、痛風発作の予兆期に1錠を服用する」と言っておられますが、実際痛風発作時はNSAIDで治まらない痛みも止めてしまいます。痛風発作が頻回におこれば、毎日コルヒチンを服薬するコルヒチンカバーが有効。
痛風患者の骨粗鬆症の累積発症率は3.3%で、非痛風患者の2.1%に対して有意に高い報告があります。(Osteoporos Int .2018 Apr;29(4):973-985.)
痛風患者の骨折の調整ハザード比は、非痛風患者の1.17倍です。特に、上下肢、脊椎骨折の危険度が高いとされます(Medicine (Baltimore). 2016 Aug;95(34):e4669.)
痛風関節炎で血中に増加する炎症性サイトカインの影響で骨密度が低下(Maturitas. 1997 Jan; 26(1):63-71.)
尿酸自体がキサンチンオキシダーゼなどの酸化還元酵素によって生成され、その際フリーラジカルや活性酸素などが生じます。その結果、破骨細胞分化誘導因子の1つであるRANKLが刺激され、破骨細胞の活性化がおこります。(Int Urol Nephrol. 2011 Jun; 43(2):441-9.)(Calcif Tissue Int. 2010 Sep; 87(3):226-35.)
サイアザイド系降圧利尿薬・喘息の治療薬のテオフィリン(テオドールなど)・骨粗しょう症治療薬の副甲状腺ホルモン製剤[テリパラチド(フォルテオ®、テリボン®)]は高尿酸血症を誘発。高尿酸血症を起こす薬剤があるので注意が必要です
- 狭心症、脳梗塞などで処方される抗血小板剤の小児用バファリン®あるいはバイアスピリン[アセチルサリチル酸(アスピリン)](Arthritis Rheum 43: 103-108,2000)
- サイアザイド系降圧利尿薬・ループ利尿薬①循環血液量が減少し脱水になるため。②尿酸輸送体に干渉して尿中排泄を阻害するため。
- 気管支喘息で使用される気管支拡張薬のテオフィリン(テオドールなど);原因は不明です。テオフィリン自体も、尿酸生成酵素キサンチンオキシダーゼで代謝され、①酵素誘導が起こる、②テオフィリン自身が尿酸になるなどの説があります。また、③交感神経の活性化による代謝亢進で老廃物の尿酸が増えるとも言われます。[Int J Clin Pharmacol Ther Toxicol. 1991 Jul;29(7):257-61.]
- 骨粗しょう症治療薬の副甲状腺ホルモン製剤[テリパラチド(フォルテオ®、テリボン®)]で高尿酸血症(高尿酸血症と副甲状腺機能充進症)
- 抗結核薬ピラジナミドは、近位尿細管で尿酸と競合して排泄されるため高尿酸血症を起こします。
- 高尿酸血症そのものが動脈硬化の危険因子で、心筋梗塞や、脳血管障害に至ります。
痛風患者の46.5%に、頸動脈プラークが認められたとの報告があります。(Ann Rheum Dis. 2017 Jul;76(7):1263-1268)
- 尿酸と心不全の予後は関連があり、キサンチンオキシダーゼ阻害薬フェブキソスタット(商品名:フェブリク)で心不全の予後がよくなる報告があります。
高尿酸血症で腎臓結石・尿路結石/痛風腎に、
- 腎臓には尿酸結晶が溜まり、腎臓結石・尿路結石ができます。
- 尿酸結晶自体による障害、血管内皮機能障害→輸入細動脈収縮で腎虚血、腎尿細管障害などから慢性間質性腎炎・慢性腎不全に至ります(痛風腎)。(Clin Exp Nephrol 21 : 182―192, 2017.)
尿タンパクは軽度ですが、尿濃縮能は初期から障害されます。
腎臓結石・尿路結石/痛風腎の予防は、
- 1日2L以上の水分摂取;洗い流す
- クエン酸製剤の内服;キレート作用により結石の形成を抑制
少量の尿酸降下薬で尿酸降下療法を開始しても痛風関節炎が起こる場合、尿酸降下薬は中止せずにコルヒチン、消炎鎮痛剤(NSAIDs)投与、あるいは予防的にコルヒチンを併用投与しておきます。
血清尿酸値を6mg/dl以下に維持する様、尿酸降下薬を調節。
痛風腎・尿酸結石の予防のため、尿の酸性度pHを6以上のアルカリにして尿酸の析出を防ぐ必要があります。(ウラリット=クエン酸K投与)
高尿酸血症の予防として、
- 高血圧の治療、肥満の解除
- 食事療法;
①高プリン体食を控える;アルコール(適量なら可)、ビールはプリン体オフのものに
②低プリン体食品に変更;乳製品
③どちらとも言えない;魚卵は多数の卵(卵細胞)からなるので高尿酸血症になるが、EPAを多く含むので動脈硬化には良い。鶏卵は大きくても一個の細胞なので、超低プリン体食品だが、悪玉コレステロール(LDLコレステロール)が多い。
レッシュ・ナイハン症候群(Lesch-Nyhan 症候群)
レッシュ・ナイハン症候群(Lesch-Nyhan 症候群)は、17~33万人に1人の稀な病気で、hypoxanthineguanine phosphoribosyltransferase(HPRT)酵素活性の欠損によりプリン体(尿酸)生合成が異常亢進します。 X連鎖性で男性のみに発症、女性は極めて稀。
レッシュ・ナイハン症候群(Lesch-Nyhan 症候群)の症状は
- 高尿酸血症・腎障害
- 精神発育遅滞・不随意運動・自傷行為
などです(Am. J. Med. 36: 561-570, 1964.)。
レッシュ・ナイハン症候群(Lesch-Nyhan 症候群)と甲状腺
先天性甲状腺機能低下症(クレチン症)とレッシュ・ナイハン症候群(Lesch-Nyhan 症候群)を合併した5歳の男児の報告があります。(小児歯科学雑誌 55(3):397−402 2017)
3歳で死亡したレッシュ・ナイハン症候群(Lesch-Nyhan 症候群)の患児には、腎結石だけでなく、脳結石、胸腺結石、甲状腺結石が認められたそうです(Neuropadiatrie. 1976 Aug;7(3):351-5.)。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,生野区,天王寺区,東大阪市,浪速区も近く。